Évaluation du Programme des soins cliniques et aux clients de 2012-2013 à 2016-2017
Rapport final
Août 2018
Format PDF (501 Ko, 62 pages)
Table des matières
Liste des acronymes
| AANC |
Affaires autochtones et du Nord Canada |
|---|---|
| CE |
Communautés éloignées et isolées |
| CPA |
Compétences pratiques additionnelles |
| ETP |
Équivalent temps plein |
| HS/MD/RT |
Heures supplémentaires, mise en disponibilité, rappel au travail |
| IRHSA |
Initiative sur les ressources humaines en santé autochtone |
| ITLS |
Formation internationale en traumatologie |
| PEMH |
Hôpital Percy E. Moore |
| PSCC |
Programme des soins cliniques et aux clients |
| RSPN |
Régie de la santé des Premières Nations |
| SARC |
Soins avancés en réanimation cardiorespiratoire |
| SARP |
Soins avancés en réanimation pédiatrique |
| SRMPPI |
Stratégie de recrutement et de maintien en poste du personnel infirmier |
Sommaire
Le présent rapport fait état des constatations qui sont ressorties de l'évaluation du Programme des soins cliniques et aux clients (PSCC).
Au cours de la période à l'étude, le Programme des soins cliniques et aux clients a été exécuté et exploité par la Direction générale de la santé des Premières nations et des Inuits (DGSPNI) de Santé Canada. Les programmes de la DGSPNI ont été transférés au nouveau ministère des Services aux Autochtones Canada créé en 2017, lequel poursuit la prestation du PSCC.
L'évaluation était un projet confié au secteur privé et mené pour le compte de Santé Canada et du Bureau de la vérification et de l'évaluation de l'Agence de la santé publique du Canada. Au moment de la publication du rapport, le projet a été transféré à la Direction générale de l'évaluation, de la mesure du rendement et de l'examen de Services aux Autochtones Canada.
Objectif et portée de l'évaluation
L'évaluation du Programme des soins cliniques et aux clients avait pour objectif de mesurer la pertinence et le rendement du programme pour la période allant d'avril 2012 à mars 2017, tout en tenant compte des progrès accomplis depuis l'évaluation réalisée en 2015 par le Bureau du vérificateur général.
La portée de l'évaluation s'étend à toutes les activités du programme financées dans le cadre du PSCC à l'échelon national et régional, y compris les deux hôpitaux fédéraux au Manitoba. Elle n'englobe pas les postes de soins infirmiers du Nord, puisque les services de soins cliniques et aux clients sont offerts par les gouvernements territoriaux, ni la Colombie-Britannique, qui a transféré toutes ses responsabilités relatives aux programmes de santé fédéraux à la Régie de la santé des Premières Nations (RSPN) en vertu de l'Accord-cadre tripartite de la Colombie-Britannique sur la gouvernance de la santé des Premières Nations (2013).
L'évaluation a été menée par le Bureau de la vérification et de l'évaluation de l'Agence de la santé publique du Canada afin de respecter les exigences de la Loi sur la gestion des finances publiques et de la Politique sur les résultats du Conseil du Trésor du Canada (2016).
Description du programme
Le PSCC a pour but de fournir des services de soins primaires essentiels aux Premières Nations qui vivent dans les communautés éloignées et isolées (CEI) disposant de peu ou pas de services provinciaux facilement accessibles durant les heures d'ouverture habituelles, ainsi que des soins urgents et très urgents en dehors des heures normales. Les services sont assurés par une équipe de santé collaborative, principalement dirigée par du personnel infirmier, et comprennent :
- la réanimation d'urgence et la stabilisation, les soins ambulatoires d'urgence, et les services non urgents aux patients externes;
- les soins coordonnés et intégrés ainsi que l'aiguillage vers des soins provinciaux secondaires et tertiaires appropriés à l'extérieur de la communauté;
- les visites planifiées de médecins ou d'autres professionnels de la santé; et
- les services ambulatoires, aux patients hospitalisés et d'urgence (au Manitoba seulement).
Les services sont fournis dans 74 postes de soins infirmiers et cinq centres de santé offrant des traitements répartis dans cinq régions. Santé Canada fournit directement des services dans 52 CEI des Premières Nations situées dans quatre régions et finance la prestation de services au moyen d'accords de contribution dans 27 communautés des Premières Nations (soit douze en Saskatchewan, une en Alberta, une au Manitoba, quatre en Ontario et neuf au Québec). Deux hôpitaux fédéraux en activité au Manitoba (l'hôpital Percy E. Moore et l'hôpital Norway House) relèvent également du programme. Ces dernières années (2015-2016 et 2016-2017), le nombre moyen de consultations par année se chiffrait à près de 8 400 pour les deux établissements combinés, l'hôpital Percy E. Moore étant responsable de la grande majorité de ces consultations (7 900).
Constatations de l'évaluation et conclusions
Pertinence
En ce qui concerne les services de soins de santé primaires essentiels, urgents et très urgents, aucune autre option n'est offerte à l'échelon local aux Premières Nations qui vivent dans les communautés éloignées et isolées desservies par le PSCC. Par conséquent, la prestation de ces services cadre avec les principes de l'égalité d'accès énoncés dans la Loi canadienne sur la santé (1984) et la nécessité d'améliorer les résultats en matière de santé des Autochtones, conformément à la Politique sur la santé des Indiens (1979).
L'évaluation a également permis de faire ressortir l'harmonisation du programme avec les rôles, responsabilités et priorités de premier plan qui incombent au gouvernement fédéral et à la Direction générale de la santé des Premières nations et des Inuits de Santé Canada. Cependant, la mesure dans laquelle le PSCC répond aux priorités des communautés desservies est difficile à déterminer en raison de la nature du programme (notamment parce que, pour une bonne part, il réagit à des besoins émergents et urgents), de la mobilisation limitée des communautés dans les soins primaires et du manque de données fiables sur l'utilisation des services.
Sans égard au mandat ou aux priorités du gouvernement, il est bien évident qu'il est nécessaire de poursuivre le PSCC, surtout si l'on tient compte des résultats en matière de santé des Premières Nations qui sont nettement inférieurs à ceux des personnes ne faisant pas partie d'une Première Nation. Cette situation est exacerbée par la complexité et les taux élevés de maladies chroniques, ainsi que par le nombre élevé de membres des Premières Nations atteints de plus d'un problème de santé.
Rendement
Dans l'ensemble, les communautés sont généralement satisfaites des services du PSCC et des soins hospitaliers qu'elles reçoivent. Le programme a réussi à rendre plus accessibles les soins de qualité aux clients et leur a permis de recevoir de tels soins. En s'appuyant sur les modèles de soins interdisciplinaires, le programme a facilité l'accès à un éventail de professionnels de la santé, y compris aux infirmières praticiennes. Toutefois, les défis liés à l'accessibilité des médecins continuent de varier d'une région à l'autre. De plus, dans certaines communautés, l'embauche d'un plus grand nombre d'infirmières praticiennes demeure problématique. Grâce à l'utilisation accrue des modèles de soins interdisciplinaires, les établissements offrant le PSCC ont réussi à atténuer les défis soulevés par la vérification réalisée en 2015 par le Bureau du vérificateur général, laquelle a permis de conclure que le personnel infirmier prodiguait des soins qui sortaient de son champ d'activité prévu par la loi.
Les principaux défis soulevés par les informateurs clés en ce qui concerne l'accessibilité des services du PSCC dépassaient souvent le cadre du programme (p. ex., l'état et la capacité des installations, le transport médical et l'accès routier), ce qui souligne une fois de plus la nécessité de renforcer la communication et la collaboration entre les responsables des différents secteurs du portefeuille.
Les informateurs clés ont également fait état des obstacles qui entravaient l'accès aux soins, dont les pénuries de personnel ainsi que les lacunes touchant le matériel, les outils de diagnostic et l'optimisation de la télésanté et d'autres technologies axées sur les services.
Des solutions de rechange peu coûteuses et des méthodes complémentaires en matière de prestation de soins ont, dans une certaine mesure, été mises en place dans les communautés. Toutefois, il demeure difficile d'optimiser au maximum leur utilisation. À l'heure actuelle, 93 % des établissements offrant le PSCC sont équipés pour fournir des services de télésanté. Les informateurs clés ont clairement indiqué que la technologie est disponible, mais qu'ils continuaient de se heurter à plusieurs difficultés, notamment en ce qui concerne le manque de bande passante, la connectivité, la sensibilisation du personnel, sa capacité à utiliser le matériel, ainsi que la confusion entourant les modalités de rémunération des médecins qui dispensent des soins au moyen des services de télésanté qui relèvent de la responsabilité des provinces et des territoires. À terme, l'optimisation de la technologie disponible permettrait de renforcer l'efficacité du programme et de réaliser des économies dans la prestation des services, tout en multipliant les occasions d'offrir de la formation au personnel à distance.
Pour ce qui est de veiller à ce que le personnel soit bien outillé pour fournir des soins de qualité, la conformité aux exigences en matière de formation obligatoire s'est nettement améliorée. Les taux de réussite du personnel sont passés de 27 % en juin 2015 à 60 % en mars 2017. Cependant, ils varient considérablement d'une région à l'autre en raison de facteurs tels que l'horaire et la disponibilité des instructeurs, l'accès à des ressources pour remplacer les infirmières qui doivent renouveler leur accréditation et le roulement du personnel. De plus, l'évaluation a révélé que le personnel ne se sentait pas toujours prêt à travailler dans les communautés éloignées et isolées des Premières Nations, car il connaissait peu leur culture.
Bien que le personnel infirmier n'ait pas l'intention de s'engager à occuper un poste de première ligne dans le cadre du PSCC pendant toute la durée d'une carrière, et que les responsables du programme soient conscients du fait que le roulement est normal dans la profession, les taux de roulement demeurent supérieurs aux attentes dans le cadre du programme. Par exemple, en 2015-2016, 65 infirmières ont été embauchées dans le cadre du programme; or, 60 ont quitté leur emploi au cours de la même année. Bien que les établissements de soins de santé en milieu urbain, rural et éloigné soient confrontés au roulement du personnel et à la pénurie de main-d'œuvre, l'évaluation a fait ressortir les défis hors du commun qui se présentent dans les communautés éloignées et isolées des Premières Nations. Des études ont répertorié certains facteurs qui ont une incidence sur le recrutement du personnel infirmier dans les établissements de soins dans les communautés éloignées. En voici quelques-uns : le nombre limité d'infirmières disposées à s'installer dans une communauté isolée; la nécessité de posséder des qualités personnelles particulières et de pouvoir s'adapter facilement pour traiter des cas difficiles; et le manque de ressources et de matériel. L'évaluation a également révélé que le stress lié au travail, les possibilités d'emploi offertes ailleurs, l'isolement des communautés et les conditions de travail globales sont les principaux facteurs contribuant au roulement du personnel.
Dans l'ensemble, depuis la mise en œuvre de la Stratégie de recrutement et de maintien en poste du personnel infirmier en 2012-2013, les taux de postes à pourvoir sont passés de 40 % à 16,2 % en mars 2017. Bien que l'on ait encore recours à des infirmières engagées par des agences, des économies cumulatives de 18 millions de dollars ont été réalisées, ce qui dépasse de loin les économies de coûts prévues qui étaient de deux millions de dollars d'ici 2016-2017. Cette réduction des coûts a été possible en diminuant le nombre d'heures des infirmières engagées par des agences. Toutefois, en raison de l'augmentation des tarifs des agences, cela continue d'être un facteur générateur de coûts, même si moins de postes sont pourvus par les agences de dotation temporaire. De plus, les responsables du programme continuent d'être confrontés aux dépenses considérables liées aux heures d'ouverture prolongées (heures supplémentaires, rappel au travail et mise en disponibilité). Néanmoins, ils ont déjà commencé à étudier la possibilité de restructurer les paramètres relatifs aux heures de travail dans le but d'établir des lignes directrices qui cadrent mieux avec les besoins des clients et la structure des postes de soins infirmiers et des centres de santé.
En facilitant l'accès à des services de soins cliniques et aux clients, notamment à des soins urgents et très urgents après les heures normales, le PSCC contribue indéniablement à améliorer l'état de santé des membres des Premières Nations dans les communautés éloignées et isolées. Toutefois, afin d'améliorer considérablement les résultats en matière de santé des résidants, il faut adopter une approche à volets multiples, selon laquelle le PSCC n'est qu'un des nombreux programmes intégrés au contexte de la prestation des services qui tient compte du vaste continuum de programmes communautaires destinés aux Premières Nations. À l'heure actuelle, l'intégration avec les services de santé provinciaux demeure limitée, de même que la communication et la collaboration entre les responsables des soins primaires, des soins à domicile et d'autres programmes communautaires, notamment celui qui est axé sur le mieux-être mental. En fait, la structure de programmes cloisonnée ainsi que la multitude de programmes et de fournisseurs de services rendent difficile la mise en place d'une approche intégrée pour la planification et la prestation des services de soins de santé.
Recommandations
Les quatre recommandations suivantes ont été formulées à partir des constatations de la présente évaluation :
- Contribuer à une meilleure continuité des soins en améliorant la collecte de données, la communication et l'échange d'informations entre les divers fournisseurs de soins de santé et administrations.
Afin de mieux intégrer les services et d'améliorer le continuum des soins, il est nécessaire de renforcer la communication et la collaboration entre les responsables des programmes de santé fédéraux destinés aux Premières Nations (p. ex., soins à domicile et en milieu communautaire, mieux-être mental), de même qu'entre les divers fournisseurs de soins de santé et administrations (y compris les communautés des Premières Nations). Parmi les aspects à prendre en considération, mentionnons l'amélioration de la collecte et de la fiabilité des données, ainsi que l'échange d'informations visant à mieux orienter la planification et la prise de décisions.
- Optimiser l'utilisation de la technologie pour la prestation de soins et de formation.
La télésanté et d'autres technologies disponibles dans la plupart des communautés ne sont pas utilisées à leur plein potentiel. Des mesures doivent être prises pour contrer les facteurs qui limitent le recours à la technologie, notamment les problèmes de connectivité (bande passante limitée), le manque de formation et de soutien technique, les problèmes d'entretien et la faible acceptation de la part des fournisseurs de services. De plus, il est possible d'optimiser l'utilisation de la technologie pour la prestation de formation au personnel de première ligne du PSCC.
- Renforcer les stratégies de recrutement et de maintien en poste du personnel infirmier, y compris les efforts visant à remédier aux conditions qui contribuent au roulement élevé du personnel infirmier.
Il est particulièrement important de remédier aux conditions qui contribuent au roulement du personnel infirmier. Pour ce faire, il faut s'attaquer aux causes profondes liées, entre autres, au champ d'activité, à la sécurité et à la sûreté, à la gestion et au fonctionnement des postes de soins infirmiers et aux heures supplémentaires. Le Ministère parviendrait à une meilleure compréhension des facteurs sous-jacents au roulement s'il effectuait des recherches comportant une exploration de données, une analyse du marché du travail et un sondage auprès du personnel infirmier actuel ou ancien de Santé Canada, ce qui lui permettrait d'élaborer des stratégies de maintien en poste plus efficaces. - S'assurer qu'une formation culturelle structurée est disponible et suivie par tout le personnel infirmier travaillant dans les communautés éloignées et isolées des Premières Nations.
Afin d'offrir des services de santé adaptés aux besoins des communautés, il est important que les employés du PSCC aient une certaine connaissance de la culture des Premières Nations. Compte tenu de la diversité des communautés des Premières Nations, il est également important que la formation offerte soit adaptée aux différentes communautés desservies par chaque établissement du PSCC. Présentement, une formation culturelle est donnée aux nouvelles infirmières dans le cadre du processus d'orientation, mais la qualité, la structure et la cohérence de la formation varient souvent d'un endroit à l'autre. S'assurer que tout le personnel infirmier, autant les nouveaux employés que les employés de longue date, suit une formation culturelle structurée peut indéniablement contribuer à la qualité des soins fournis et atténuer les préoccupations des employés quant à leur état de préparation pour la prestation de services de santé dans les communautés éloignées et isolées des Premières Nations.
Réponse et plan d’action de la direction
Évaluation du Programme des soins cliniques et aux clients — de 2012-2013 à 2016-2017
| Recommandations | Réponse | Plan d’action | Produits livrables | Date d’achèvement prévue | Responsabilité | Ressources |
|---|---|---|---|---|---|---|
| Recommandation formulée dans le rapport d'évaluation. | Indiquer si la direction du programme accepte la recommandation, l'accepte sous certaines conditions ou la rejette, et donner la raison. | Indiquer les mesures qui seront prises par la direction du programme pour donner suite à la recommandation. | Déterminer les principaux produits livrables. | Indiquer le calendrier de mise en œuvre de chaque produit livrable. | Identifier le cadre supérieur et le cadre de direction (niveau Directeur général et Sous-ministre adjoint) qui devront rendre compte de la réalisation de chacun des produits livrables. | Indiquer quelles ressources humaines et financières sont nécessaires pour mettre en œuvre la recommandation, y compris la source des ressources (budget supplémentaire ou budget existant). |
| Contribuer à une meilleure continuité des soins en améliorant la collecte de données, la communication et l’échange d’informations entre les divers fournisseurs de soins de santé et administrations. | La direction approuve la recommandation. Afin de favoriser la décentralisation des services de santé, la DGSPNI est résolue à collaborer avec les régions et ses partenaires pour mieux coordonner la diffusion d’information entre les divers prestataires de soins de santé et administrations et, ainsi, améliorer la continuité des soins, le tout dans le respect des lois relatives à la protection de la vie privée s’appliquant aux renseignements sur les clients. Cette recommandation s’inscrit dans le résultat ministériel suivant : fournir des services de soins primaires adaptés aux besoins des Premières Nations et des Inuits. Le PSCC se fondera sur les travaux réalisés dans ce domaine et tiendra compte du lieu de contrôle. |
En collaboration avec les régions, le programme analysera les divers processus d’amélioration de la qualité en collaboration avec les Premières Nations (planification des congés, réunions d’équipe pluridisciplinaire qui englobe l’ensemble du cercle de soins et tendances technologiques qui favorisent la continuité des soins) afin d’améliorer la continuité des soins entre les fournisseurs de soins et les administrations œuvrant dans le cercle de soins. Il ciblera les défis et perspectives et présentera au Comité de la haute direction de la Direction générale de la santé des Premières nations et des Inuits ses recommandations quant aux prochaines mesures à prendre, mesures qui orienteront le programme de transformation de la santé de Services autochtones Canada. Le PSCC se servira également des outils d’exploitation de données tels que Synergie en action afin d’améliorer la collecte, l’analyse et la production de données sur les postes de soins infirmiers et d’autres informations (p. ex. progrès en matière d’agrément). |
Rapport sur les activités et initiatives régionales de mobilisation et d’amélioration de la qualité pour améliorer la continuité des soins. | Décembre 2019 | Sous-ministre adjoint, Opérations régionales Direction générale de la santé des Premières nations et des Inuits Directeurs exécutifs régionaux Directeur exécutif, Bureau des soins de santé primaires, Direction de la santé de la population et des soins primaires, DGSPNI |
Pas de ressources supplémentaires nécessaires |
| Présentation au Comité de la haute direction des initiatives visant à améliorer la continuité des soins dans les communautés des Premières Nations. | Mars 2020 | |||||
| Version révisée du tableau de bord et de la fiche de rendement sur les soins cliniques et aux clients | Mars 2019 | |||||
| Optimiser l’utilisation de la technologie pour la prestation de soins et de formation. | La direction accepte cette recommandation. La DGSPNI reconnaît l’importance de la technologie dans les régions éloignées et isolées et est résolue à exploiter le plus possible la technologie, et ce, en fonction des problèmes de connectivité/bande passante et des ententes conclues avec les fournisseurs de soins de santé. Cette recommandation s’inscrit dans le résultat ministériel suivant : protéger la santé des Premières Nations et des Inuits par des infrastructures modernes et une gouvernance autochtone. |
En collaboration avec les régions et les établissements d’enseignement, le programme évaluera le mode de prestation pour l’accueil et la formation continue du personnel infirmier (en personne, en ligne, en groupe ou individuel). Le programme étudiera la possibilité d’utiliser ces technologies pour offrir de la formation au personnel infirmier. | Analyse des activités d’accueil et de la formation continue actuelles, de leur mode de prestation (en classe, en personne ou en ligne, en groupe ou individuel, par vidéoconférence, etc.) et de la possibilité de les offrir en ligne. | Septembre 2019 | Directeur exécutif, Bureau des soins de santé primaires, Direction de la santé de la population et des soins primaires, DGSPNI Directeurs exécutifs régionaux |
Pas de ressources supplémentaires nécessaires. |
| De plus, le programme collabore avec Cybersanté en vue d’implanter des technologies de soins à distance, nouvelles et efficaces, (p. ex. « Doc in the Box », système de télérobotique, Réseau télémédecine Ontario) qui optimiseraient les ressources et amélioreraient l’efficacité des services dans les communautés. | En collaboration avec Cybersanté, le programme lancera, dans les régions munies des infrastructures adéquates, des initiatives de technologie à distance. Ces projets auront une durée de 1 à 5 ans. | Rapport sur le projet pilote provisoire de technologies à distance présentant les défis et perspectives pour l’implantation efficace de technologies à distance servant à la prestation de soins. | Juin 2020 | Directeur exécutif, Cybersanté, DCII DGSPNI | Financement de 5 M$ sur cinq ans consacré à ce projet grâce à des investissements du budget 2017. | |
| Renforcer les stratégies de recrutement et de maintien en poste du personnel infirmier, y compris les efforts visant à remédier aux conditions qui contribuent au roulement élevé du personnel infirmier. | La direction accepte cette recommandation. Le comité directeur de la Stratégie de recrutement et de maintien en poste du personnel infirmier de la DGSPNI continuera de superviser l’élaboration et la mise en œuvre de la Stratégie de recrutement et de maintien en poste du personnel infirmier (SRMPPI) pour donner suite aux priorités particulières et aux problèmes persistants. Cette recommandation s’inscrit dans le résultat ministériel suivant : fournir des services de soins primaires adaptés aux besoins des Premières Nations et des Inuits. La mise en place de mesures d’aide globale et permanente à l’éducation et à la pratique clinique est essentielle à l’intégration et la préparation générales du personnel infirmier de la DGSPNI nouvellement embauché ou déjà en fonction. |
Un examen de la stratégie et des produits de promotion (p. ex. images utilisées dans les publicités, lieu de sa mise en œuvre) de la SRMPPI aura lieu et, s’il y a lieu, des modifications seront apportées à la Stratégie. | Version révisée de la stratégie de promotion de la SRMPPI de la DGSPNI. |
Mars 2019 | Directeur exécutif, Bureau des soins de santé primaires, Direction de la santé de la population et des soins primaires, DGSPNI Directeurs exécutifs régionaux |
Financement de 75 000 $ pour la séance photo et autre matériel promotionnel sur les réseaux sociaux et dans les publications en 2018-2019, prévu dans le plan opérationnel de la direction en attendant l’approbation. |
| Afin d’uniformiser la stratégie d’accueil à l’échelle régionale, une politique nationale sera élaborée pour l’accueil du personnel infirmier. | Création et approbation de la politique sur l’accueil et l’intégration du personnel infirmier. | Septembre 2018 | ||||
| Évaluer les dernières modifications apportées aux lois et aux règlements provinciaux sur la pratique des soins infirmiers dans le but de perfectionner les outils de soutien à la pratique clinique (p. ex. personnel infirmier autorisé à prescrire des médicaments, la liste à jour des services essentiels munis de systèmes d’analyse hors laboratoire). Cette évaluation porterait sur les diverses pratiques régionales distinctes pour lesquelles les services de soins primaires sont fournis par la DGSPNI. | Rapport sur les modifications apportées aux règlements nationaux axés sur la pratique des soins infirmiers afin de perfectionner les outils de soutien à la pratique clinique. | Janvier 2020 | ||||
| Des initiatives visant à améliorer et influencer le processus de paye, et ainsi éviter les irrégularités salariales pour le personnel infirmier, seront mises à l’étude. | Rapport sur la mise en place, en Alberta, d’un agent régional de soutien à la paye pour le programme | Janvier 2019 | ||||
| En collaboration avec l’Institut professionnel de la fonction publique du Canada, la DGSPNI (PSCC) a créé un protocole d’entente afin de résoudre les graves problèmes de sécurité et de sûreté en milieu de travail. Un plan de travail, notamment des mesures en matière de sécurité et de sûreté dans les régions éloignées et isolées (p. ex. une norme de Services aux Autochtones Canada sur la sécurité dans les lieux de travail éloignés et isolés), sera élaboré pour régler les problèmes de sécurité auxquels se heurtent les employés dans les communautés. | Plan de travail 2018 2019 visant à régler les problèmes de sécurité et de sûreté propres aux régions éloignées et isolées. | Janvier 2019 | Financement de 100 000 $ pour la mise en place du nouveau poste. | |||
| Le programme instaurera également un poste axé sur le mieux-être du personnel infirmier pour le Nord de l’Ontario et le Manitoba afin de favoriser un milieu de travail sain, sécuritaire et respectueux pour le personnel infirmier. | Mise en place d’un poste axé sur le bien-être afin de favoriser un milieu de travail sain, sécuritaire et respectueux pour le personnel infirmier. | Mars 2019 | ||||
| S’assurer qu’une formation culturelle structurée est disponible et suivie par tout le personnel infirmier travaillant dans les communautés éloignées et isolées des Premières Nations. | La direction accepte cette recommandation. Le gouvernement du Canada s’engage à faire progresser les appels à l’action de la Commission de vérité et réconciliation du Canada dans le but de fournir une formation en savoir-faire culturel aux professionnels de la santé. Cette recommandation s’inscrit dans le résultat ministériel suivant : fournir des services de soins primaires adaptés aux besoins des Premières Nations et des Inuits. |
En collaboration avec les régions, le programme offrira au personnel infirmier employé par la DGSPNI des cours et de la formation en savoir-faire culturel dans le cadre de la politique d’accueil normalisée du personnel infirmier. Les régions continueront d’analyser les initiatives de formation en savoir-faire culturel adaptée aux cultures autochtones de leur région. | Intégrer un volet de savoir-faire culturel à la politique d’accueil normalisée du personnel infirmier. | Septembre 2019 | Sous-ministre adjoint, Opérations régionales, Direction générale de la santé des Premières nations et des Inuits Directeurs exécutifs régionaux |
|
| La DGSPNI travaille à développer pour tous les employés un programme culturel, qui sera un élément fondamental des compétences culturelles. | Les régions ajouteront à la politique d’accueil normalisée du personnel infirmier une formation régionale supplémentaire comportant une formation sur mesure en savoir-faire culturel. | Analyse nationale de l’adaptation régionale et de l’implantation d’une formation sur le savoir-faire culturel. | Octobre 2019 | Directeur exécutif, Bureau des soins de santé primaires, Direction de la santé de la population et des soins primaires, DGSPNI |
1. Objectif de l’évaluation
L'évaluation du Programme des soins cliniques et aux clients (PSSC) avait pour objectif de mesurer la pertinence et le rendement du programme pour la période allant d'avril 2012 à mars 2017, tout en tenant compte des progrès accomplis depuis l'évaluation réalisée en 2015 par le Bureau du vérificateur général.
L'évaluation était nécessaire pour respecter les exigences du paragraphe 42.1 de la Loi sur la gestion des finances publiques, lequel exige que chaque ministère procède, tous les cinq ans, à un examen de la pertinence et de l'efficacité de tous les programmes permanents de subventions et de contributions. D'après la Politique sur les résultats du Conseil du Trésor du Canada (2016), un tel examen constitue une forme d'évaluation. L'évaluation a été menée dans le but de fournir une analyse neutre et crédible de la pertinence continue et du rendement du PSCC.
2. Description du programme
2.1 Contexte du programme
Au cours de la période à l'étude, le programme des soins cliniques et aux clients a été assuré et mené à bien par la Direction générale de la santé des Premières nations et des Inuits (DGSPNI) de Santé Canada. Les programmes de la DGSPNI ont été transférés au nouveau ministère des Services aux Autochtones Canada créé en 2017, lequel poursuit la prestation du programme.
Le PSCC est l'un des deux programmes de mise en œuvre du sous-programme Soins primaires établi par la Direction générale de la santé des Premières nations et des Inuits de Santé Canada. Il a pour but de fournir des services de soins primaires aux Premières Nations vivant dans les communautés éloignées et isolées (CEI) recevant peu ou pas de services provinciaux facilement accessibles. Le financement est géré au moyen d'accords de contribution et de dépenses ministérielles directes. Le programme a été conçu pour répondre aux besoins en matière de soins de santé primaires des CEI des Premières Nations. S'entend par CEI « des communautés des Premières Nations dont le temps de déplacement vers les centres de traitement provinciaux excède quatre heures par transport terrestre. Il existe quatre types de CEI. Les communautés de type I (éloignées ou satellites isolées) sont inaccessibles durant toute l'année et disposent d'un service aérien intermittent. Les communautés de type II (isolées) ne sont pas accessibles par route toute l'année, mais elles sont reliées par un service aérien régulier. Les communautés de type III (semi-isolées) sont situées à une ou deux heures (ou plus de 90 km) par voie terrestre ou navigable de services médicaux d'urgence. Les communautés de type IV (rurale/urbaine non isolée) sont situées à moins d'une heure (ou moins de 90 km) des services médicaux d'urgence. »Note de bas de page 1
2.2 Profil du programme
Le PSCC est conçu pour fournir des services essentiels pendant les heures normales d'ouverture et des soins urgents ou très urgents en dehors des heures d'ouverture, sept jours par semaineNote de bas de page 2. Les services sont assurés par une équipe de santé collaborative, principalement dirigée par du personnel infirmier, et comprennent :
- la réanimation, la stabilisation et les soins ambulatoires d'urgence (appelés soins très urgents); et les services non urgents aux patients externes;
- les soins coordonnés et intégrés ainsi que l'aiguillage vers des soins provinciaux secondaires et tertiaires appropriés à l'extérieur de la communauté;
- les visites planifiées de médecins ou d'autres professionnels de la santé; et
- les services hospitaliers, ambulatoires et d'urgence aux personnes hospitalisées (au Manitoba seulement).
Les services du PSCC sont fournis dans 74 postes de soins infirmiers et 5 centres de santé offrant des traitements répartis dans cinq régions. Santé Canada fournit directement les services de santé du programme dans 52 CEI des Premières Nations situées en Alberta, au Manitoba, en Ontario et au Québec. Santé Canada finance également la prestation de ces services dans 27 communautés des Premières Nations (soit douze en Saskatchewan, une en Alberta, une au Manitoba, quatre en Ontario et neuf au Québec).
| Région | Alberta | Saskatchewan | Manitoba | Ontario | Québec | Total |
|---|---|---|---|---|---|---|
| Postes de soins infirmiers | 4 | 12 | 22 | 25 | 11 | 74 |
| Centres de santé offrant des traitements | 1 | 4 | 5 |
| Regions | Alberta | Saskatchewan | Manitoba | Ontario | Quebec | Total |
|---|---|---|---|---|---|---|
| Gérés par Santé Canada | 4 | - | 21 | 25 | 2 | 52 |
| Gérés par les Premières Nations | 1 | 12 | 1 | 4 | 9 | 27 |
| Total | 5 | 12 | 22 | 29 | 11 | 79 |
Nota : Ne comprend pas les deux hôpitaux fédéraux du Manitoba. |
||||||
Santé Canada est également responsable de deux hôpitaux fédéraux situés au Manitoba :
- L'Hôpital Norway House est situé à l'extrémité nord du lac Winnipeg. Il est relié à Winnipeg toute l'année par des vols quotidiens et par une route praticable en tout temps. L'hôpital dispose de sept lits pour les patients hospitalisés. Il a procédé à des rénovations en 2011, soit la modernisation de 12 salles d'examen, de traitement et de triage. L'hôpital dispose d'un laboratoire, d'une salle de radiologie, d'un pharmacien sur place et de services sociaux.
- L'Hôpital Percy E. Moore (PEMH) est situé à 192 kilomètres au nord de Winnipeg et est facilement accessible par l'autoroute. L'hôpital dispose de 16 lits et d'une pouponnière de quatre lits de bébé. Il compte des médecins résidents, un pharmacien à temps plein et des travailleurs sociaux fournissant des services de soins de santé.
Fournisseurs de services
Les services du PSCC sont offerts par des professionnels de la santé qualifiés qui doivent posséder les compétences nécessaires et satisfaire aux exigences légales et réglementaires des provinces dans lesquelles ils exercent. Ils sont épaulés par des travailleurs de la santé non réglementés, comme les aides-soignants, les représentants en santé communautaire, les aides en réadaptation, des techniciens de laboratoire, en radiologie et en pharmacie, ainsi que par du personnel de soutien, comme les réceptionnistes médicales. Les infirmières jouent un rôle essentiel dans la prestation des services de santé dans les CEI des Premières Nations. Dans la plupart des CEI, les services de traitement essentiels sont fournis par le personnel infirmier, notamment les infirmières autorisées, les infirmières psychiatriques autorisées, les infirmières praticiennes et les infirmières auxiliaires autorisées, appuyées à distance par des infirmières ou des médecins praticiens. Le PSCC constitue souvent le premier point de contact avec le système de santé pour les résidents de la plupart de ces communautés. Dans les postes de soins infirmiers ou les centres de soins de santé offrant des traitements, les infirmières autorisées consultent, souvent à distance, d'autres fournisseurs et services de soins de santé, notamment des médecins, pour offrir un large éventail de services essentiels. La télésanté est un autre service utilisé pour améliorer l'accès à des services additionnels au besoin.
Gouvernance
Le PSCC est régi par le bureau national et les bureaux régionaux de la DGSPNI, qui sont responsables de la supervision de tous les programmes de la DGSPNI, notamment du PSCC. Le Comité de la haute direction se compose de représentants des cadres supérieurs du bureau national et des bureaux régionaux de la DGSPNI, de l'Assemblée des Premières Nations et de l'Inuit Tapiriit Kanatami. Le Comité discute des objectifs, des plans et des priorités et les détermine. Il oriente également les plans financiers et opérationnels.
Le bureau national de la DGSPNI est responsable de l'élaboration de politiques et de la planification des programmes, notamment de la conception du cadre national des programmes, de la production de rapports sur les projets nationaux, d'études spéciales de la Direction générale, de la formulation de conseils ou de directives sur la prestation des programmes et de la collaboration avec les partenaires inuitsNote de bas de page 3 et des Premières Nations afin de garantir l'exécution efficace des programmes.
Les bureaux régionaux collaborent avec les communautés et les organismes autochtones, ainsi qu'avec la haute direction de Santé Canada en vue de définir et de réviser les priorités régionales dans le cadre des priorités nationales et d'élaborer des stratégies qui répondent aux besoins régionaux. Les bureaux régionaux jouent un rôle de premier plan dans la gestion des accords de contribution, qui comprend un suivi du rendement des programmes régionaux, la production de rapports, la compilation des informations, l'aide aux communautés dans l'exécution des programmes et une collaboration avec les partenaires des Premières Nations aux échelons régional et local.
2.3 Narratif de programme
L'objectif premier du PSCC consiste à donner accès à des soins cliniques et aux clients dans les CEI des Premières Nations. Dans le modèle logique (2016) présenté à l'annexe 1, les activités du programme sont regroupées en trois catégories : le recrutement, le maintien en poste et le renforcement des capacités du personnel; la prestation de services cliniques et aux clients; ainsi que la recherche factuelle, la collecte et l'évaluation des données relatives à la prestation de services. Les extrants du programme sont les ressources humaines en santé, la formation, les consultations très urgentes, urgentes et non urgentes, ainsi que les processus et les outils d'amélioration de la qualité. Voici les résultats immédiats directement attribuables aux extrants du programme :
- Les membres, les familles et les communautés des Premières Nations ont accès aux services du PSCC, qui permettent de répondre aux besoins des CEI. En rendant le programme disponible localement, les obstacles à l'accessibilité (p. ex., le transport) sont aplanis et les personnes peuvent bénéficier des services offerts.
- Un personnel infirmier qualifié est en place pour fournir les services du PSCC. Santé Canada recrute des fournisseurs de soins de santé ayant la formation et l'expérience requises et offre une formation obligatoire au personnel infirmier afin de s'assurer qu'il possède les compétences et les aptitudes requises pour travailler dans l'environnement exigeant des soins cliniques et aux clients des CEI.
- Des services de qualité sont fournis dans le cadre du PSCC. Des guides, des processus, de la formation et des outils de pratique clinique sont élaborés en vue d'améliorer la qualité des services fournis aux clients du PSCC et à leur famille.
Les résultats immédiats du PSCC contribuent à la réalisation des résultats intermédiaires et finaux. Par exemple, l'offre de formation, de formation continue et de perfectionnement professionnel adaptés à la culture permet au PSCC de disposer d'un effectif qualifié, ce qui contribue à la durabilité du programme et à sa capacité à favoriser l'état de santé à long terme des Premières Nations vivant dans les CEI. Tous les résultats sont liés au résultat stratégique de la Direction générale, qui stipule que les communautés inuites et des Premières Nations, ainsi que leurs membres, reçoivent des services de santé répondant à leurs besoins de manière à améliorer leur état de santé.
2.4 Harmonisation du programme et ressources
Le PSCC reçoit des fonds provenant de transferts de paiement du sous-programme 3.1.3 Soins primaires offerts aux membres des Premières Nations et aux Inuits de Santé Canada duquel il relevait. En 2016-2017, les dépenses réelles du programme, dont 37 % ont été engagées en vertu d'ententes d'accords de contribution, se sont élevées à 187 millions de dollars. Soixante-trois pour cent des dépenses ont été directement engagées par Santé Canada pour la prestation de services. Le tableau qui suit présente les dépenses réelles du programme de 2012-2013 à 2016-2017.
| Dépenses | 2012-2013 | 2013-2014 | 2014-2015 | 2015-2016 | 2016-2017 | Total | % |
|---|---|---|---|---|---|---|---|
| Salaires | 49,9 $ | 53,2 $ | 69,1 $ | 68,2 $ | 67,4 $ | 307,9 $ | 36% |
| Fonctionnement et entretien | 46,3 $ | 48,1 $ | 46,9 $ | 52,1 $ | 58,2 $ | 251,6 $ | 30% |
| Cotisations | 55,1 $ | 58,9 $ | 68,0 $ | 64,9 $ | 65,2 $ | 312,0 $ | 37% |
| Revenus-Autres | -3,8 $ | -3,3 $ | -3,4 $ | -3,7 $ | -3,6 $ | -17,8 $ | -2% |
| Total : soins cliniques et aux clients | 147,5 $ | 156,9 $ | 180,6 $ | 181,5 $ | 187,3 $ | 853,7 $ | 100% |
Source : Données financières fournies par la Direction générale du dirigeant principal des finances, Santé Canada |
|||||||
3. Description de l’évaluation
3.1 Portée, méthode et conception de l'évaluation
L'évaluation était un projet confié au secteur privé et mené pour le compte de Santé Canada et du Bureau de la vérification et de l'évaluation de l'Agence de la santé publique du Canada. Au moment de la publication du rapport, le projet a été transféré à la Direction générale de l'évaluation, de la mesure du rendement et de l'examen de Services aux Autochtones Canada.
La période visée par l'évaluation comprend les activités réalisées entre avril 2012 et mars 2017. La portée de l'évaluation s'étend à toutes les activités du programme financées dans le cadre du PSCC à l'échelon national et régional. Elle n'englobe pas les postes de soins infirmiers du Nord, puisque les services de soins cliniques et aux clients sont offerts par les gouvernements territoriaux, ni ceux de la région du Pacifique. En Colombie-Britannique, toutes les responsabilités relatives aux programmes de santé fédéraux ont été transférées à la Régie de la santé des Premières Nations (RSPN) en vertu de l'Accord-cadre tripartite de la Colombie-Britannique sur la gouvernance de la santé des Premières Nations signée en 2011. Les services de la RSPN de la Colombie-Britannique ont été examinés dans le cadre des études de cas afin de cerner des pratiques exemplaires et d'autres modèles de prestation de services que Santé Canada pourrait adapter.
La Politique sur les résultats du Conseil du Trésor (2016) a orienté la conception et les méthodes de collecte de données de l'évaluation de sorte qu'elle en respecte les objectifs et les exigences. Un concept non expérimental a été appliqué. Puisque le présent programme est axé sur les communautés des Premières Nations, l'Assemblée des Premières Nations a été consultée en cours d'élaboration de la méthodologie et du dossier de présentation sur la portée de l'évaluation. L'Assemblée des Premières Nations a également eu la possibilité d'examiner les instruments d'évaluation, les constatations préliminaires et le rapport d'évaluation et de formuler des commentaires sur ces derniers. Veuillez consulter l'annexe 2 pour une description plus détaillée de la méthodologie.
L'évaluation a été réalisée à l'aide de plusieurs sources de données probantes, notamment :
- un examen de documents, de dossiers et de données constitués de documents internes, d'évaluations de programmes, de rapports de programmes, de rapports et d'inventaires régionaux et de données financières;
- une analyse documentaire portant sur des publications révisées par les pairs sur les pratiques exemplaires dans la prestation de services dans les CEI;
- des sondages auprès de 118 professionnels de la santé dans cinq régions;
- des entrevues auprès de 46 informateurs clés, notamment le personnel du programme de la DGSPNI à l'échelle nationale et régionale, d'autres représentants du Programme de Santé Canada, des gouvernements provinciaux, des autorités de la santé régionales, des associations de santé et d'autres intervenants (sept des treize directeurs des services de santé provenaient de communautés ayant conclu une entente de transfert); et
- six études de cas communautaires comportant des visites dans cinq communautés et un hôpital fédéral au Manitoba. Un total de 73 entrevues (incluant les entrevues effectuées à l'hôpital) ont été menées auprès de représentants parmi lesquels 33 provenaient de deux communautés dont les services de santé sont gérés par les Premières Nations, 25 provenaient de trois communautés dont les services de santé sont gérés par Santé Canada et 15 travaillaient à l'hôpital. Les évaluateurs ont visité les installations. Ils ont examiné les plans de santé disponibles, ainsi que d'autres documents; et
- une analyse comparative d'étude de cas a porté sur la RSPN de la Colombie-Britannique dans le but de cerner de possibles pratiques exemplaires. L'étude de cas a consisté en un examen des documents accessibles au public sur la conception et la prestation du PSCC en Colombie-Britannique, ainsi qu'en des entrevues auprès de six représentants de la RSPN de la Colombie-Britannique et d'un représentant du ministère de la Santé de la Colombie-Britannique.
Au total, au moins 57 représentants d'établissements gérés par les Premières Nations ont participé à l'évaluation au moyen d'entrevues auprès d'informateurs clés (7), de sondages (17) et d'études de cas qui comportaient des entrevues (33). Le recours à différentes sources de données et l'analyse par triangulation des données recueillies augmentent la fiabilité et la validité des constatations et des conclusions de l'évaluation. Les quantificateurs utilisés pour faire rapport des constatations tirées des informateurs clés sont les suivants :
- La plupart signifie plus de 80 % des personnes qui ont répondu à la question;
- La majorité signifie entre 50 % et 80 % des personnes qui ont répondu à la question;
- Certains signifie entre 25 % et 50 % des personnes qui ont répondu à la question; et
- Quelques signifie moins de 25 % des personnes qui ont répondu à la question ou deux à quatre personnes sondées.
3.2 Limites et stratégies d'atténuation
La plupart du temps, les évaluateurs font face à des contraintes susceptibles d'avoir un impact sur la validité et la fiabilité de leurs constatations et de leurs conclusions. Le tableau 3 présente les contraintes rencontrées lors de la mise en œuvre des méthodes choisies pour les besoins de la présente évaluation. Il montre également les stratégies d'atténuation mises en œuvre afin de s'assurer que les résultats de l'évaluation puissent être utilisés en toute confiance pour orienter la planification du programme et la prise de décisions.
| Contrainte | Incidence | Stratégie d'atténuation |
|---|---|---|
| Certaines données sur les extrants et les résultats du programme ne sont recueillis que depuis 2015. | Analyse limitée de certains résultats relativement au progrès réalisé. | Des indicateurs substitutifs ont été utilisés pour commenter les progrès réalisés, comme les perceptions des informateurs clés et des professionnels de la santé. |
| Variations dans l'exécution du programme dans les diverses régions et communautés. | Application limitée des constatations de l'évaluation à toutes les régions et communautés. | L'évaluation souligne les domaines dans lesquels des différences ont été constatées dans les régions ou les communautés. Les études de cas illustrent ces différences. |
| Disponibilité limitée des données provenant des établissements exploités par les Premières Nations (communautés ayant conclu une entente de transfert). | Difficultés à effectuer une analyse comparative de la prestation des services entre les établissements gérés par Santé Canada et les Premières Nations. | Les analyses se fondent sur les données brutes recueillies dans le cadre d'entrevues auprès de près de 40 professionnels et gestionnaires de la santé travaillant dans les communautés ayant conclu une entente de transfert et de 11 membres des communautés. |
| Les informateurs clés avaient différents degrés de connaissance des services. Ils ont répondu de manière sélective aux questions liées à leur domaine d'expertise ou de connaissance. | Le nombre d'informateurs clés qui répondent varie selon les questions. | Une analyse qualitative des données d'entrevues a été effectuée pour chaque question ou thème en fonction du rôle et des connaissances des informateurs clés dans un domaine en particulier. |
| Les données financières détaillées par région n'étaient pas disponibles pour différentes composantes du programme. Divergences dans les déclarations de coûts. | Incapacité de fournir une analyse plus détaillée de l'efficience et de l'économie du programme et de l'efficacité des stratégies de réduction des coûts. | Des analyses de plus haut niveau ont été effectuées relativement aux coûts associés au personnel infirmier de Santé Canada par rapport à celui des agences. |
4. Constatations
4.1 Pertinence : Question 1 – Nécessité de poursuivre le programme
Il existe un besoin continu pour des services de soins cliniques et aux clients dans les communautés éloignées et isolées des Premières Nations. Ce besoin devrait augmenter en raison de la croissance démographique, du vieillissement de la population, des disparités persistantes des résultats en matière de santé, de la complexité et des affections concomitantes des maladies et de la nécessité croissante de fournir des soins liés à la gestion de maladies chroniques et à la santé mentale, ainsi que des soins spécialisés.
Les résultats de l'Enquête régionale sur la santé des Premières Nations (2008-2010) révèlent des taux plus élevés de maladies chroniques et de problèmes de santé multiples, notamment de diabète, d'hypertension artérielle, de troubles de l'estomac et des intestins et de degrés élevés de détresse psychologique, chez les Premières Nations du Canada que chez les membres n'appartenant pas à une Première Nation. Près des deux tiers (63 %) des adultes des Premières Nations ont déclaré souffrir d'au moins une maladie chronique et un peu moins de 40 % ont indiqué souffrir de deux maladies ou plus. En comparaison, un adulte canadien sur cinq est atteint d'une des maladies chroniques suivantes : maladie cardiovasculaire, cancer, maladie respiratoire chronique ou diabète, selon une étude récente de Santé Canada sur la prévalence des maladies chroniques chez les CanadiensNote de bas de page 4. En outre, 51 % des adultes des Premières Nations (et une plus grande proportion de femmes que d'hommes) déclarent souffrir de détresse psychologique à des degrés modérés ou élevés, par rapport à 34 % au sein de la population canadienne en général.
Le besoin devrait s'accroître. Selon les données nouvellement publiées par Statistique Canada sur le recensement de 2016, la population des Premières Nations a connu une croissance de 39,3 % depuis 2006. Ce taux de croissance représente quatre fois celui des non-Autochtones au cours de la même périodeNote de bas de page 5. Près de la moitié (44,2 %) des membres des Premières Nations ayant le statut d'Indiens inscrits ou des traités vivaient dans des réserves en 2016, ce qui représente une hausse de 12,8 % de la population des réserves. Même si la population des Premières Nations est jeune, on assiste à une croissance du vieillissement de la population d'un grand nombre de communautés des Premières Nations, ce qui augmentera davantage la demande de services. Selon les projections de Statistique Canada (2017), les populations âgées de 65 ans et plus pourraient plus que doubler d'ici 2036Note de bas de page 6.
Les services du PSCC viennent s'ajouter aux autres programmes de santé offerts dans les communautés éloignées et isolées des Premières Nations. Il existe toutefois des lacunes et des chevauchements dans certaines communautés en raison du peu de collaboration et d'échange d'informations entre les programmes.
Le PSCC est la seule source de services de soins cliniques primaires dans les CEI. Il constitue également un service de première ligne dans le continuum de soinsNote de bas de page 7 qui dépend fortement d'un certain nombre de programmes de soutien en santé fédéraux, provinciaux et communautaires. Par exemple, le programme travaille en étroite collaboration avec des services provinciaux, comme les services responsables de l'évacuation médicale par voie aérienne, et les programmes hospitaliers provinciaux. En ce qui a trait aux services de Santé Canada, le PSCC est étroitement lié au programme Soins à domicile et en milieu communautaire, au programme d'infrastructure de la cybersanté et au programme Services de santé non assurés, qui financent des services connexes, comme le transport médical, les services d'urgence et d'autres services spécialisés.
Le programme est essentiellement perçu comme un complément aux autres programmes offerts dans les communautés qui permet d'assurer la continuité des soins. Toutefois, certains informateurs clés œuvrant dans la gestion et l'exécution du PSCC (des directeurs des services de santé et des bureaux régionaux de la DGSPNI) ont fait part de problèmes de coordination des services entre les divers programmes en raison du nombre de programmes de santé, d'organismes fournisseurs et d'employeurs concernés et du peu de communication et de collaboration (c.-à-d. des structures de programme cloisonnées). Les études de cas ont révélé que le manque de coordination et d'échange d'informations entre les responsables du PSCC et du programme Soins à domicile et en milieu communautaire dans certaines communautés a entraîné des lacunes et des chevauchements de services dans plusieurs domaines tels que la gestion des maladies chroniques, les services prénataux et les modes de vie sains. Par exemple, le personnel infirmier de l'une des communautés visitées a déclaré qu'il était impossible de connaître les renseignements qui avaient été communiqués aux patients ou de savoir si un travailleur en soins à domicile avait bel et bien rendu visite aux patients.
4.2 Pertinence : Question 2 – Harmonisation avec les priorités du gouvernement et des Premières Nations
Le gouvernement du Canada a montré qu'il accordait la priorité à la prestation de soins cliniques et aux clients dans les communautés en consentant d'importants investissements supplémentaires en vue de stabiliser les activités, d'améliorer les modèles de soins et de financer la construction, la rénovation et la réparation de postes de soins infirmiers et de résidences.
Depuis la dernière évaluation, le gouvernement fédéral a augmenté l'enveloppe financière du programme, confirmant son engagement à améliorer les soins de santé et les résultats en matière de santé des Premières Nations au Canada. Le budget de 2013 prévoyait 211 millions de dollars en financement supplémentaire sur cinq ans pour stabiliser le PSCC et assurer la prestation de services de soins primaires essentiels dans les communautés des Premières Nations en vue de répondre aux besoins immédiats en santé. Le budget de 2014-2015 présentait des initiatives visant à améliorer les modèles de soins de santé primaires dans le but de réorienter les pratiques actuelles pour favoriser des soins de santé modernes, durables et de grande qualité dans les CEI des Premières Nations. Le budget de 2016 comprenait un investissement important dans l'infrastructure de la santé dans le cadre du programme des établissements de santé; 270 millions de dollars sur cinq ans seront investis, en partie, pour financer la construction, la rénovation et la réparation de postes de soins infirmiers, de résidences pour les travailleurs de la santé et les infirmeries qui fournissent des services de santé dans les réserves. Le plan ministériel de Santé Canada (2017-2018) indique que l'amélioration des services de santé et l'établissement de partenariats novateurs pour combler le fossé observé en santé autochtone restent une priorité absolue pour le Canada. Le budget de 2017 propose d'investir 828,2 millions de dollars sur cinq ans pour améliorer les résultats en matière de santé des Premières Nations et des Inuits, desquels 72,1 millions de dollars sont alloués aux soins primaires.
Le programme s'inscrit parfaitement dans le cadre des priorités stratégiques établies de concert avec les Premières Nations. La mesure dans laquelle le programme correspond aux priorités des Premières Nations locales varie d'une communauté à l'autre et dépend de facteurs comme le niveau de participation de la communauté, la capacité à cerner proactivement les problèmes et l'adaptabilité des ressources.
Le Plan stratégique de la Direction générale de Santé des Premières nations et des Inuits : Un parcours partagé vers l'amélioration de la santé des Premières Nations et des Inuits (2012) présente les priorités en matière de santé établies de concert avec des représentants des Premières Nations, d'autres ordres de gouvernement et Santé Canada. Les résultats escomptés du PSCC correspondent à l'objectif d'offrir aux personnes, aux familles et aux communautés des services de santé de grande qualité dans tout le continuum de soins.
Plus de la moitié des informateurs clés qui travaillent dans des communautés dont les services du PSCC sont gérés par Santé Canada ont affirmé que le programme cadrait avec les priorités des communautés des Premières Nations. Les informateurs clés ont également souligné les efforts déployés par Santé Canada pour déterminer les priorités et structurer les services en conséquence de concert avec les communautés des Premières Nations (p. ex., l'élaboration de guides de planification des soins de santé et d'outils pour faciliter la planification). Près du tiers des informateurs clés ont signalé le manque d'harmonisation avec les priorités locales et ont soulevé les obstacles suivants : les difficultés à obtenir une participation significative de la communauté, ainsi que le peu de flexibilité dans l'affectation des ressources pour réagir aux nouveaux enjeux et priorités. Ils ont également indiqué que les pressions immédiates pour répondre aux besoins en matière de soins cliniques et d'urgence faisaient en sorte que d'autres priorités étaient négligées, comme la gestion des soins aux malades chroniques ou les soins en santé mentale. Des représentants de la DGSPNI ont soulevé qu'il était difficile de planifier compte tenu de la nature des services de soins de santé urgents et très urgents (c.-à-d. que le programme est conçu pour répondre aux besoins immédiats), mais ils ont ajouté que la prestation des services pourrait cadrer encore mieux avec les besoins de la communauté locale (en adaptant les heures d'ouverture, en permettant une plus grande souplesse dans l'affectation des ressources et dans les modèles de soins, etc.).
Les données sur les informateurs clés indiquent que les employés perçoivent que le programme cadre mieux avec les priorités locales des Premières Nations dans les établissements du PSCC gérés par les Premières Nations. Presque tous les représentants qui travaillent dans des établissements du PSCC gérés par les Premières Nations, comparativement à près de la moitié des employés sondés qui travaillent dans des établissements gérés par Santé Canada, ont affirmé que le programme correspondait aux priorités locales des communautés des Premières Nations. Certaines communautés ayant conclu une entente de transfert arrivent plus efficacement à mobiliser leurs membres. Les directeurs des services de santé des communautés ayant conclu une entente de transfert ont déclaré qu'ils avaient recours aux réunions, aux sondages et à d'autres moyens de participation pour cerner les priorités ou les préoccupations, qui sont ensuite communiquées aux conseils de santé ou aux gestionnaires de santé qui travaillent ensemble à résoudre les problèmes soulevés. Par exemple, en vertu de leur entente de financement, les communautés ayant conclu une entente de transfert disposent d'une plus grande souplesse pour répondre rapidement et efficacement aux nouvelles priorités (p. ex., en embauchant une infirmière en santé mentale).
4.3 Pertinence : Question 3 – Harmonisation avec les rôles et responsabilités du gouvernement fédéral
Le programme s'harmonise avec les rôles et les responsabilités du gouvernement fédéral et du Ministère.
Le gouvernement fédéral partage la responsabilité d'améliorer l'état de santé des peuples autochtones avec des organismes autochtones et des partenaires provinciaux et territoriaux. Le financement des services du PSCC par le gouvernement fédéral cadre avec les dispositions de la Loi canadienne sur la santé (1984), de la Politique fédérale sur la santé des Indiens (1979) et d'autres politiques de Santé Canada. La Politique de 1979 sur la santé des Indiens reconnaît la relation particulière qui existe entre les Autochtones et le gouvernement fédéral, la nature interdépendante du système de santé et le rôle du gouvernement fédéral dans « la réalisation d'activités touchant la santé publique dans les réserves, la promotion de la santé, ainsi que la détection et la réduction des dangers pour la santé qui proviennent de l'environnementNote de bas de page 8 ».
Les politiques et les pratiques du PSCC s'harmonisent avec les lois et règlements provinciaux en matière de santé. La DGSPNI a pris des mesures pour s'assurer que le personnel infirmier travaille dans les limites du champ d'activité réglementé de chaque province. Des préoccupations subsistent néanmoins dans certaines communautés.
Les lois provinciales régissent la pratique infirmière dans chaque région. Plus de la moitié des informateurs clés intervenant dans l'exécution du PSCC (p. ex., les représentants régionaux de la DGSPNI, les directeurs des services de santé et les infirmières gestionnaires) ont déclaré que les politiques et les pratiques du PSCC étaient conformes aux lois provinciales (les lois en matière d'entretien et d'inspection d'outils de diagnostic, les licences de laboratoire, le transport des matières dangereuses, etc.).
Le champ d'activité du personnel infirmier est réglementé par les organismes de réglementation provinciaux. D'importantes préoccupations relatives au travail du personnel infirmier en dehors du champ d'activité réglementé ont été soulevées dans l'évaluation précédente du PSCC (2013) et dans le rapport du vérificateur général (2015). Les deux tiers des informateurs clés ont indiqué que les mesures nécessaires avaient été prises pour résoudre ces problèmes, soit, notamment, la mise sur pied d'équipes interdisciplinaires, l'amélioration de l'accès aux infirmières praticiennesNote de bas de page 9 et l'ajout de paramédicaux ou de médecins à temps plein (dans les communautés ayant conclu une entente de transfert) dans le but d'élargir l'éventail de compétences de l'équipe de soins de santé qui travaille dans les postes de soins infirmiers. En Saskatchewan, le certificat de compétences pratiques additionnelles autorisées permet aux infirmières autorisées d'exercer dans un plus grand champ d'activité (p. ex., les infirmières autorisées peuvent prescrire et administrer des médicaments et des substances réglementées, prescrire des analyses ou des vaccins et effectuer des interventions mineures).
Même si des progrès ont été réalisés, des préoccupations persistent concernant la nécessité de veiller à ce que le personnel infirmier exerce dans les limites de son champ d'activité réglementé. Près du tiers des informateurs clés et des représentants provinciaux et régionaux de la DGSPNI ont indiqué que le personnel infirmier peut encore exercer en dehors de son champ d'activité dans les régions où l'accès à d'autres professionnels de la santé est limité. Lorsqu'on leur a demandé quels étaient les principaux facteurs qui contribuaient au taux élevé de roulement du personnel infirmier, 28 % des infirmières sondées ont soulevé des préoccupations relatives au champ d'activité.
4.4 Rendement : Question 4 – Atteinte des résultats escomptés (efficacité)
4.4.1 Dans quelle mesure les résultats immédiats ont-ils été atteints?
Résultat immédiat 1 : les membres, les familles et les communautés des Premières Nations ont accès à des soins cliniques et aux clients (y compris les hôpitaux fédéraux).
Les postes de soins infirmiers et les hôpitaux du PSCC fournissent à toutes les CEI un accès aux soins cliniques et aux clients essentiels pendant les heures normales en semaine, ainsi qu'un accès à des services urgents en dehors de ces heures.Près de 70 500 résidants des communautés dont les services sont gérés par Santé Canada se sont présentés 370 000 fois aux services du PSCC en 2015-2016 (dans plus du tiers des cas, ils se sont rendus aux établissements en dehors des heures normales). Les résidents se sont présentés approximativement 8 400 fois aux deux hôpitaux fédéraux du Manitoba. Selon les données fournies par les 19 communautés dont les services sont gérés par les Premières Nations, près de 130 000 consultations urgentes et non urgentes ont été effectuées en 2014-2015Note de bas de page 10.
La plupart des professionnels de la santé sondés étaient d'accord pour dire que les membres, les familles et les communautés des Premières Nations ont accès aux soins cliniques et aux clients dont ils ont besoin dans les communautés. Selon les inventaires du personnel infirmier effectué en 2016, toutes les CEI ont accès aux soins cliniques et aux clients essentiels pendant les heures normales en semaine (de 8 h 30 à 17 h du lundi au vendredi) et aux services urgents fournis sur appel par des professionnels de la santé après les heures normales. Les heures normales d'activités peuvent varier légèrement d'un poste de soins infirmiers à un autre. Certains postes ferment occasionnellement, n'offrant que des services d'urgence pendant la rotation des effectifs ou les jours où ils manquent de personnel.
En 2015-2016Note de bas de page 11, les postes de soins infirmiers et les centres de santé offrant des traitements ont déclaré avoir effectué 368 374 consultations dans le cadre des services du PSCC gérés par Santé Canada dans les quatre régions : 63 % de ces consultations ont été effectuées pendant les heures normales et 37 % en dehors de ces heures. Les services après les heures normales sont offerts pour s'assurer que les CEI ont accès à des soins urgents. Toutefois, les données sur l'utilisation du programme révèlent que seulement 15 % des consultations après les heures normales étaient urgentes (le caractère urgent des services après les heures normales variait selon les régions, passant de 95 % en Alberta à 33 % en Ontario et à 10 % au Québec et au Manitoba)Note de bas de page 12.
Selon les données fournies par environ 19 communautés dont les services du PSCC sont gérés par les Premières Nations, la gravité des cas observés en 2013-2014 a diminué par rapport à 2014-2015. En 2013-2014, le tiers des 156 000 consultations nécessitaient des services de soins d'urgence, alors que moins du cinquième des 130 000 consultations effectuées en 2014-2015 nécessitaient des soins d'urgenceNote de bas de page 13.
Les données sur la fréquentation des deux hôpitaux fédéraux indiquent que près de 7 900 clients se sont rendus à l'hôpital Percy E. Moore (PEMH) au cours des deux dernières années (2015-2016 et 2016-2017), tandis que l'hôpital Norway House a admis en moyenne 500 patients par année, soit un taux d'occupation de près de 50 %Note de bas de page 14. Les soins non urgents comptent pour plus de 60 % des consultations au PEMH. Selon les représentants de l'hôpital, la demande est liée en grande partie au manque de médecins dans les cliniques de santé environnantes et dans les hôpitaux ruraux (p. ex., les clients des communautés environnantes préfèrent avoir accès à un médecin à l'hôpital en raison du délai d'attente à la clinique). Selon les représentants de l'hôpital, le délai d'attente à l'hôpital dépend de la gravité de l'état des patients et, pour le moment, ils le jugent raisonnable. Dans un sondage mené par le PEMH en février 2017, 42 % des 49 patients qui se sont présentés au service d'urgence ont déclaré qu'ils étaient toujours ou généralement examinés par un médecin dans l'heure qui suivait leur arrivée à l'urgence, 34 % ont indiqué que c'était parfois le cas et 16 % jamais. Le délai moyen d'attente à l'hôpital Norway House entre l'arrivée au service d'urgence et l'admission était de 3,3 heures en 2015-2016. Ce délai est faussé par le grand nombre de cas non urgents. Une étude sur les délais d'attente aux services d'urgence des hôpitaux de Winnipeg révèle que les délais d'attente aux services d'urgence pour un petit nombre de patients (10 % de consultations non urgentes) sont longs (au moins 4,7 heures), alors qu'il est d'environ 42 minutes pour les cas les plus urgentsNote de bas de page 15.
Les informateurs clés ont fait valoir que les communautés éloignées et isolées des Premières Nations ont besoin d'avoir un meilleur accès aux services de soins cliniques et aux patients que les autres communautés situées à peu près au même endroit en raison des défis hors du commun qu'elles doivent relever. Présentement, l'accès à une infirmière autorisée est plus facile dans certaines communautés des Premières Nations que dans les communautés semblables qui sont desservies par le gouvernement provincial. Par contre, l'accès à un médecin ou à des soins spécialisés en temps opportun, particulièrement à des professionnels en santé mentale, varie d'une communauté à l'autre et il est limité dans la plupart d'entre elles.
En réponse aux questions à savoir si les CEI des Premières Nations avaient accès à des services comparables à ceux d'autres communautés similaires, la plupart des informateurs clés ont affirmé qu'il n'existait pas de communautés similaires. Les communautés desservies par le PSCC ont des difficultés à surmonter qui leur sont propres, particulièrement en ce qui a trait au degré d'isolement géographique et aux problèmes de transport qui y sont associés (65 % des professionnels de la santé sondés ont indiqué que les problèmes de transport limitent l'accès aux services)Note de bas de page 16, au modèle de soins (dirigé par les infirmières plutôt que par les médecins), à l'accès aux outils de diagnostic (p. ex., les points d'intervention), à la participation de plusieurs ordres de gouvernement dans la prestation des services (p. ex., le gouvernement fédéral, le gouvernement provincial et la Première Nation), aux déterminants sociaux de la santé, à l'infrastructure et aux circonstances historiques. Certains informateurs clés ont fait valoir que les efforts pour évaluer la comparabilité devraient être axés sur l'égalité des résultats plutôt que sur la correspondance des ressources avec celles des systèmes provinciaux. Compte tenu des différentes difficultés auxquelles se heurtent les CEI des Premières Nations, il a été indiqué que l'égalité des ressources ne se traduira pas par l'égalité des résultats.
L'étude sur la comparabilité d'accès qui a été menée par Santé Canada en utilisant un échantillon de trois communautés répondant à des critères semblables, dans trois régions, a révélé que l'accès aux services dans les communautés éloignées des Premières Nations était comparable, pour la plupart des variables mesurées, à l'accès aux services fournis dans les communautés rurales provinciales. Selon l'étude, le ratio d'infirmières par rapport à la population est généralement plus élevé dans les établissements de Santé Canada. Toutefois, le ratio de médecins par rapport à la population et le nombre d'heures de médecins itinérants étaient moins élevés dans les communautés des Premières NationsNote de bas de page 17. L'accès à un médecin varie en fonction des besoins et de l'éloignement des communautés et se négocie avec les partenaires provinciaux. La plupart des professionnels de la santé sondés dans le cadre de l'évaluation ont déclaré que les longs délais d'attente pour avoir accès à d'autres professionnels de la santé ou spécialistes (82 %) ou à des médecins (65 %) limitent l'accès aux soins dans les communautés. Dans l'une des communautés évaluées dans le cadre de l'évaluation sur place de l'amélioration de la qualité, on a constaté que les résidants devaient attendre deux mois avant de consulter un médecin. Presque tous les membres de la communauté et les professionnels de la santé sondés dans le cadre des études de cas ont exprimé leurs inquiétudes quant à l'accès à des médecins et à d'autres spécialistes de la santé, en particulier à des professionnels de la santé mentale. La plupart des informateurs clés, y compris presque tous les directeurs des services de santé sondés, ont souligné les difficultés liées à l'accès aux professionnels de la santé mentale et aux services provinciaux de santé mentale, notamment la difficulté de fixer un rendez-vous. Des préoccupations similaires ont été soulevées dans les documents régionaux « Principaux enjeux et lacunes » (2016), qui font état des difficultés liées à l'accès aux ressources nécessaires pour traiter les problèmes de santé mentale actifs (p. ex. chagrin, anxiété sévère, violence familiale, idées suicidaires sans plan, toxicomanie).
Selon l'étude sur la comparabilité d'accès de Santé Canada, le ratio d'infirmières par rapport à la population est plus élevé dans les communautés dans lesquelles le PSCC est offert. Or, la majorité des informateurs clés ont indiqué qu'une pénurie d'infirmières continue de sévir étant donné la forte demande de services. Près des deux tiers des professionnels de la santé sondés ont indiqué que la pénurie d'infirmières constituait un facteur limitant l'accès aux services. Ce point a été particulièrement souligné par les professionnels de la santé de l'Ontario où environ 80 % des personnes sondées ont déclaré des pénuries d'infirmières. Quelques directeurs des services de santé ont fait remarquer que l'accès aux services du PSCC n'est pas le même dans toutes les communautés et ils ont fait part d'écarts importants en ce qui a trait aux charges de travail et à l'accès aux soins provinciaux.
Résultat immédiat 2 : Un personnel infirmier qualifié est en place pour fournir les services du PSCC.
Les mesures prises par Santé Canada ont amélioré la conformité aux exigences de formation obligatoire des infirmières. Le taux de roulement des infirmières, la disponibilité d'infirmières pour pourvoir les postes et pour remplacer celles qui doivent renouveler leurs accréditations, les coûts de déplacement, de formation et de remplacement, ainsi que l'accessibilité aux cours de formation constituent des obstacles à une mise en conformité plus grande et plus uniforme.
Santé Canada a pris de nombreuses mesures au cours de dernières années pour élaborer des lignes directrices et améliorer la conformité aux exigences de formation du personnel infirmier à l'emploi de Santé Canada. La politique nationale sur la formation obligatoire révisée en 2015 précise les rôles et responsabilités des infirmières à l'emploi de Santé Canada relativement à l'obtention et au renouvellement des accréditations pour les cinq cours obligatoires suivants : soins avancés en réanimation cardiorespiratoire (SARC), formation internationale en traumatologie (ITLS), soins avancés en réanimation pédiatrique (SARP) et médicaments réglementés et immunisation. Un renouvellement d'accréditation est requis tous les deux (SARP, SARC) ou trois ans pour les cours de formation obligatoires.
La plupart des informateurs clés ont souligné que la politique nationale sur la formation obligatoire (qui définit les responsabilités en matière de vérification de la conformité et de l'accroissement des ressources) a permis d'améliorer le taux de conformité. En mars 2017, 60 % des 337 infirmières de Santé Canada dans quatre régions respectaient toutes les exigences en matière de formation obligatoire. Il s'agit d'une hausse par rapport au taux de 46 % en mars 2016 et de 27 % en juin 2015. Le tableau 4 présente les différents niveaux de conformité dans chaque région selon le type de formation. Afin de se conformer pleinement, les régions doivent s'assurer que les accréditations des infirmières sont à jour pour les cinq cours de formation obligatoires. Comme l'illustre le tableau qui suit, le fait de ne pas respecter les exigences d'un des cours (comme ce fut récemment le cas pour le renouvellement de l'accréditation SARP au Québec) pourrait faire en sorte qu'aucune des infirmières ne respecte pleinement les exigences en matière de formation obligatoire. En conséquence, ce critère a une incidence négative sur les taux de conformité globaux.
| Région | SARC | ITLS | SARP | Substances réglementées |
Immunisation | Conformité totale |
|---|---|---|---|---|---|---|
| Alberta (30 infirmières) |
80 % (24/30) |
80 % (24/30) |
73 % (22/30) |
80 % (24/30) |
83 % (25/30) |
53 % (16/30) |
| Manitoba (174 infirmières) |
80 % (139/174) |
75 % (130/174) |
79 % (138/174) |
74 % (129/174) |
80 % (139/174) |
43 % (75/174) |
| Ontario (125 infirmières) |
94 % (118/125) |
92 % (115/125) |
90 % (112/125) |
97 % (121/125) |
95 % (119/125) |
90 % (112/125) |
| Québec (8 infirmières) |
50 % (4/8) |
38 % (3/8) |
0 % (0/8) |
63 % (5/8) |
50 % (4/8) |
0 % (0/8) |
| Total (n=337) | 8 5% | 81 % | 81 % | 83 % | 85 % | 60 % |
Selon l'analyse documentaire et les informateurs clés, les fluctuations des taux de conformité aux exigences de formation obligatoire au fil du temps et dans les régions sont fonction du roulement du personnel (les nouvelles infirmières doivent obtenir les accréditations obligatoires) et de la disponibilité d'infirmières de relève pour suppléer les infirmières qui doivent renouveler leurs accréditations. Au moins trois cours de formation obligatoire (SARC, ITLS, SARP) sont donnés en classe, ce qui oblige les infirmières à se déplacer en dehors de la communauté et à prévoir du personnel de relève pour les remplacer. Le programme estime qu'un maximum de 40 heures par an est requis pour la formation des infirmières à temps plein et à temps partiel. Compte tenu du nombre d'infirmières à l'emploi de Santé Canada au 31 mars 2017 (n=337), cela signifie qu'il faudrait avoir recours à des infirmières de relève environ 1 800 jours par année pour atteindre un taux de conformité de 100 %.
La plupart des représentants régionaux de la DGSPNI, ainsi que certains directeurs des services de santé, ont soulevé le manque de ressources disponibles pour couvrir les coûts de remplacement, de formation et déplacement. L'accessibilité des cours de formation obligatoire peut également poser problème. Près de la moitié des professionnels de la santé sondés ont souligné qu'il est difficile d'accéder à la formation. Selon la région, les cours peuvent être offerts seulement une fois par mois, les fins de semaine, ou lorsque suffisamment d'infirmières se sont inscrites au cours. Les infirmières préfèrent de beaucoup ne pas suivre de formation pendant leurs périodes de repos. Lors des visites dans les communautés, les infirmières de Santé Canada ont exprimé une certaine frustration d'avoir à chercher, à planifier et à payer elles-mêmes les cours de formation. Certaines ont déclaré avoir reçu un remboursement plusieurs mois après avoir terminé leur formation.
Afin de régler certains de ces problèmes et réduire les déplacements pour recevoir une formation, près de la moitié des informateurs clés ont suggéré que Santé Canada travaille plus étroitement avec les établissements universitaires ou autres pour mettre en œuvre une des combinaisons suivantes : rendre disponible en ligne certaines parties de la formation obligatoire, accroître le recours à la télésanté pour la formationNote de bas de page 18 et offrir un enseignement sur place pour les aspects de la formation qui exigent une expérience pratique. En Colombie-Britannique, les représentants de la RSPN ont souligné que les initiatives en cybersanté constituaient une pratique prometteuse pour donner de la formation. Ces initiatives ont permis une formation clinique et en santé par vidéoconférence bidirectionnelle en direct dans près de 150 communautés des Premières Nations de la Colombie-Britannique.
Un processus d'intégration et d'orientation des nouvelles infirmières est mis en place. Il n'est toutefois pas mis en œuvre de manière uniforme.
En plus de la formation nationale obligatoire, chaque région offre un certain nombre d'activités de formation essentielle aux infirmières qui sont conformes aux exigences provinciales, comme la réanimation cardiorespiratoire, le transport de marchandises dangereuses, la formation de sensibilisation à la sécurité dans la pratique infirmière, le système d'information sur les matières dangereuses utilisées au travail et d'autres formations de développement des compétences pertinentes. Les régions sont également responsables d'offrir une orientation aux nouvelles infirmières. Les régions ont recours aux paramédicaux pour offrir de la formation sur place, ainsi qu'à différentes stratégies, comme la télésanté, la formation des formateurs pour les cours de vaccination ou de Réanimation cardiorespiratoire.
Quelques informateurs clés ont indiqué que la Liste de vérification nationale pour l'intégration (2017) avait été élaborée pour normaliser le processus d'intégration, fournir de l'information sur divers rôles et responsabilités, ainsi que sur les clients et suggérer des liens vers d'autres ressources. Dans le cadre du processus d'intégration, durant leurs premières semaines de travail, les nouvelles infirmières reçoivent une orientation et un encadrement au bureau régional et au sein de la communauté. Plus de la moitié des infirmières sondées ont affirmé que les nouvelles infirmières recevaient l'orientation et l'encadrement dont elles ont besoin. Toutefois, près du tiers estimaient que l'orientation était inadéquate. Les études de cas révèlent qu'il peut exister de grands écarts entre les différentes communautés sur le plan de la qualité et de la durée de l'orientation, ainsi que sur l'importance accordée à l'encadrement. Par exemple, une des communautés visitées offrait une orientation sur place bien structurée donnée par une infirmières praticiennes pendant les deux premières semaines. L'orientation comprenait un aperçu des politiques du poste de soins infirmiers, de la structure organisationnelle et de gestion, ainsi qu'une introduction à la communauté sur le plan de la culture, de la langue et de la structure politique. Dans d'autres communautés, moins d'accent était mis sur l'orientation formelle (« les infirmières apprenaient sur le tas »), particulièrement en présence de roulement du personnel au niveau de la direction (p. ex. l'infirmière gestionnaire ou l'infirmière responsable). La plupart des directeurs des services de santé ont indiqué qu'un processus plus complet d'intégration, d'orientation et d'encadrement était nécessaire pour les nouveaux employés afin de les préparer adéquatement à la pratique dans un environnement éloigné (p. ex. une orientation de plus longue durée avec davantage de formation pratique sur les compétences professionnelles requises en région éloignée, la normalisation des processus et la compréhension des « façons de travailler »).
Des lacunes ont été relevées relativement à divers éléments des cours de formation obligatoire et à la formation structurée sur la sensibilité culturelle.
Dans les communautés éloignées et isolées des Premières Nations, le personnel infirmier est confronté à des situations d'urgence qui nécessitent une formation qui sort du cadre des programmes de formation de base en soins infirmiers. Le Ministère précise la formation obligatoire que doit suivre le personnel infirmier, notamment les cours portant sur l'immunisation, la réanimation cardiorespiratoire et la manipulation de substances réglementées dans les établissements de santé des Premières Nations. Les exigences particulières en matière de formation obligatoire et essentielle, de même que les lignes directrices sur la pratique clinique, visent à préparer le personnel infirmier à travailler dans cet environnement plein de défis, à lui permettre d'exercer sa profession en exploitant pleinement les connaissances et les compétences acquises durant sa formation, et à favoriser la collaboration interprofessionnelle.
Selon 54 % des professionnels de la santé, le problème le plus souvent rencontré par rapport à la formation est qu'elle ne reflète pas l'éventail de compétences requises pour travailler dans les CEI des Premières Nations. Différentes lacunes et divers problèmes ont été relevés dans le sondage mené auprès des professionnels de la santé, dans les études de cas et dans l'analyse documentaire. Ils peuvent être divisés en trois catégories :
- Le peu de pertinence de certains éléments des cours de formation relativement à la prestation de services de santé essentiels dans les CEI. Par exemple, la formation SARC/SARP aborde des thèmes qui supposent un accès à un médecin, alors que la situation nécessite des interventions qui n'entrent pas dans le champ d'activité d'une infirmière, et on estime que la formation ITLS cible les paramédicaux plutôt que les infirmières. Plus de 10 % des infirmières sondées ont déclaré que la formation qu'elles ont reçue ne correspond pas entièrement aux besoins de la communauté, comme la formation en santé mentale ou en toxicomanie, le counselling prénatal, la nutrition, la gestion des maladies chroniques, la gestion de cas et la prescription abusive d'antibiotiques. Les documents internes du PSCC (2016) soulignaient que les infirmières n'avaient pas reçu de formation adéquate sur l'échelle canadienne de triage et de gravité pour les services d'urgence, qui constitue la norme de classification pour le triage des patients.
- Un accès limité à la formation en gestion sur les questions de fonctionnement, de gestion et de ressources humaines pour les infirmières responsables ou les infirmières gestionnaires (lacune soulignée par les infirmières responsables dans les études de cas). Compte tenu de la charge de travail et d'autres exigences de formation, une telle formation, dans la mesure où elle est disponible, ne constitue pas une priorité pour les infirmières ayant des postes de direction. Plus de la moitié des professionnels de la santé sondés ont indiqué que le manque de temps les empêchait de recevoir la formation requise.
- Le manque de formation en matière de collecte et de gestion de données, ainsi que d'utilisation de la technologie. Par exemple, toutes les infirmières gestionnaires ont parlé de l'importance de l'établissement systématique et uniforme de fiches d'informations dans les dossiers de patients pour garantir une gestion efficace des cas. Le degré d'utilisation de la technologie (p. ex., l'équipement de télésanté) dépend des compétences du personnel et du roulement du personnel, ce qui souligne la nécessité d'une formation technique continueNote de bas de page 19.
La plupart des informateurs clés, près de la moitié des directeurs des services de santé et presque tout le personnel de santé qui ont participé aux entrevues dans le cadre des études de cas ont souligné la nécessité d'une formation plus structurée sur la sensibilité culturelle. Quelques représentants régionaux de la DGSPNI estiment qu'il s'agit de la lacune la plus importante de la formation. Près de la moitié des infirmières interviewées, dont la plupart sont à l'emploi de Santé Canada depuis moins de deux ans, ont indiqué qu'elles ont reçu à leur embauche une formation sur la sensibilité culturelle. Il est toutefois difficile pour elles de retenir cette partie de leur formation en raison du volume global de matière à couvrir dans le cadre de leur orientation.
L'examen des pratiques en Colombie-Britannique révèle que la RSPN met en œuvre un programme d'encadrement structuré pour les nouvelles infirmières qui comprend une composante sur la sécurité culturelle. Les représentants régionaux de la RSPN interviewés ont souligné leur détermination à offrir une formation culturelle à tous les fournisseurs de services de santé et à mettre en œuvre d'autres initiatives qui intègrent des pratiques adaptées à la culture pour satisfaire aux besoins des Premières Nations. En vue d'améliorer la formation culturelle, la RSPN a établi une formation obligatoire en matière de compétence culturelle pour tous ses employés (module en ligne). Elle a également intégré la sécurité et l'humilité culturelles des Premières Nations dans les services de santé en obtenant que chaque autorité régionale de la santé de la Colombie-Britannique et le sous-ministre de la Santé signent la première Déclaration sur la sécurité et l'humilité culturelles. Elle a élaboré et offre une série de webinaires sur la sensibilité et l'humilité culturelles (donné par le président-directeur général) et elle a créé un cadre d'évaluation en vue de mesurer l'incidence des interventions en matière de sécurité et d'humilité culturellesNote de bas de page 20.
Résultat immédiat 3 : Des services de soins cliniques et aux clients de qualité sont fournis (comprend les hôpitaux)Note de bas de page 21
La qualité des soins dépend de divers facteurs, notamment de la présence et de l'utilisation de politiques et de normes pertinentes, de la stabilité du personnel et des capacités de diagnostic. Des politiques et des normes pertinentes ont été mises en place et sont utilisées régulièrement, ce qui contribue à améliorer la qualité des soins. Toutefois, certaines lacunes ont été relevées dans les politiques et les questions liées au roulement du personnel et aux services de diagnostic.
La plupart des représentants du programme (DGSPNI et directeurs des services de santé) ont indiqué que des normes et des politiques pertinentes étaient en place pour assurer des services de santé de grande qualité. Les politiques sont le plus souvent élaborées par le bureau national et adaptées par les régions afin d'en assurer l'harmonisation avec les normes provinciales. Les politiques et les outils créés et mis à jour en vue d'assurer des services de grande qualité comprennent la Politique nationale en matière d'éducation, les mises à jour de la Politique sur la sécurité dans les établissements de santé de la DGSPNI (mars 2016), l'Infrastructure-Related Health and Safety Risks (Risques pour la santé et la sécurité liés à l'infrastructure) et la Gestion des incidents liés à la sécurité des patients. Les informateurs clés ont également indiqué que de nouveaux processus et outils avaient également été élaborés afin d'assurer la qualité des services, comme les « modèles de services essentiels » qui servent d'outils pour s'assurer que les ressources minimales requises par les postes de soins infirmiers sont en place. En septembre 2016, la DGSPNI a mis à l'essai un processus d'évaluation in situ de l'amélioration de la qualité dans deux postes de soins infirmiers de CEI permettant à l'infirmière responsable et aux infirmières gestionnaires de relever les lacunes en vue d'élaborer un plan pour régler les problèmes.
La plupart des infirmières étaient tout à fait ou plutôt d'accord avec le fait que les infirmières font bon usage des politiques et des normes pertinentes dans l'exercice de leurs fonctions. Elles ont déclaré que les Guides de pratique clinique étaient les documents de politique le plus souvent consultés (91 % des professionnels de la santé sondés ont indiqué qu'ils s'en servaient tous les jours). Les autres politiques couramment consultées par les professionnels de la santé sondés étaient la Liste de médicaments des postes de soins infirmiers et le Système de classification des médicaments (75 % les utilisent régulièrement), la politique et les procédures relatives aux substances réglementées de la DGSPNI (58 %) et, dans une moindre mesure, les Lignes directrices de pratique clinique de l'Association canadienne du diabète (39 %). En outre, les infirmières ont déclaré consulter fréquemment des directives pour la prévention des infections, des lignes directrices en matière d'hypertension, des documents sur la santé publique et la vaccination et divers guides spécialisés (dépistage du cancer du col de l'utérus, guides de pédiatrie, etc.).
Les professionnels interviewés ont indiqué que les politiques présentaient certaines lacunes. Les plus fréquemment citées étaient des lacunes et des normes désuètes dans les Guides de pratique clinique (mentionné par 71 % des infirmières) dans des domaines comme la santé mentale, les infections transmises sexuellement et par le sang, le virus de l'immuno-déficience humaine, l'utilisation d'antibiotiques, les soins aux personnes diabétiques, etc. Près du tiers des professionnels de la santé interviewés dans le cadre des études de cas ont souligné qu'ils consultaient les normes provinciales pour se renseigner sur les pratiques exemplaires afin de combler certaines des lacunes observées. La plupart des participants aux études de cas ont également mentionné des lacunes ou des problèmes liés aux procédures ou aux protocoles (p. ex. des questions de gouvernance, comme la communication et l'échange d'informations entre les programmes, les politiques de fonctionnement, les procédures et le traitement des plaintes).
Le roulement du personnel nuit à la qualité des soinsNote de bas de page 22. Les membres des communautés interviewés dans le cadre des études de cas définissaient le plus souvent la qualité des soins comme la relation et la confiance qu'ils avaient établies avec leurs fournisseurs de soins de santé. En fait, la littérature montre que la perception d'un patient de la qualité des soins de santé et des résultats des traitements est étroitement liée au niveau de confiance qui a été établi, à une communication efficace et à une perception de la compétence professionnelleNote de bas de page 23. Dans une communauté, le personnel de la santé a mentionné un médecin qui avait réussi à établir une relation étroite avec les membres de la communauté au fil du temps, ce qui s'était traduit par une augmentation du nombre de consultations, une diminution des annulations de rendez-vous et avait amené un plus grand nombre de personnes (particulièrement d'hommes plus âgés) à révéler leur état de santé mentale. De même, les directeurs des services de santé ont indiqué qu'un personnel infirmier stable constituait un facteur déterminant de la qualité des soins. Cette stabilité permet aux infirmières de prendre davantage conscience des problèmes de santé locaux, de se familiariser avec la communauté et de tisser des liens avec les clients au fil du temps. Une analyse documentaire effectuée en Ontario (2017) a révélé que quatre principes (le respect, la confiance, l'autodétermination et l'engagement) sous-tendent les démarches réussies et les moyens efficaces d'établir des relations avec les communautés des Premières Nations. L'engagement est perçu comme faisant partie du processus de participation qui prend du temps et exige une présence communautaire, entre autres chosesNote de bas de page 24.
Une évaluation adéquate et un bon diagnostic de l'état ou des symptômes des clients constituent un facteur déterminant de la qualité des services. Cependant, plus de la moitié des professionnels de la santé sondés ont fait part d'importantes lacunes dans les services de diagnostic (p. ex. les radiographies, les ECG, les prélèvements de sang). Les modèles de rapports régionaux, particulièrement les modèles de soins essentiels, ont également permis de cerner que les outils de diagnostic posaient problème dans certaines communautés (manque de systèmes d'analyse hors laboratoireNote de bas de page 25, des appareils de radiographie brisés, etc.). Dans toutes les communautésNote de bas de page 26 visitées sauf une, les membres se sont dits préoccupés de savoir si l'évaluation de leur état de santé aux postes de soins infirmiers était correcte (p. ex. certains membres de la communauté croient que leurs problèmes de santé n'ont pas été correctement évalués ou diagnostiqués par les professionnels de la santé sur place). En l'absence des outils de diagnostic requis et devant l'accès limité à d'autres professionnels de la santé, les infirmières interviewées se sentaient souvent confrontées à un dilemme entre les demandes des membres de la communauté d'être transférés pour recevoir un diagnostic et un traitement plus poussé et les pressions exercées sur elles pour minimiser les transferts médicaux. Certaines infirmières ont indiqué que, sans diagnostic convaincant, leur décision de procéder à une évacuation médicale du patient pouvait être remise en question par le médecin qui prenait le patient en charge. Les paramédicaux interviewés dans le cadre de l'étude de cas ont parlé de la nécessité du système d'analyse hors laboratoire i-STATNote de bas de page 27 qui les aiderait à poser des diagnostics plus précis et améliorerait les processus de prise de décisions, comme celui de procéder à l'évacuation médicale d'un client.
L'étude de cas du PEMH illustre bien certains des facteurs qui contribuent à une grande qualité des services de santé. L'analyse documentaire et les entrevues révèlent que l'hôpital est bien géré et qu'il dispose d'un personnel infirmier stable possédant beaucoup d'expérience. Une grande attention a été portée aux activités de développement de l'esprit d'équipe, aux améliorations en matière de sécurité et à la normalisation des politiques, des procédures et des formulaires. Un certain nombre de comités ont été mis sur pied pour planifier et élaborer des politiques et procédures, comme les améliorations apportées à la planification des congés, et pour fournir une assurance de la qualité. Les familles, les patients et certains membres des communautés sont invités à donner leurs commentaires lors de réunions individuelles ou de groupes de discussion. Ces activités et ces démarches se sont traduites par un taux élevé de satisfaction de la clientèle à l'égard des services. Les membres de la communauté interviewés dans le cadre de l'étude de cas étaient généralement satisfaits des services. Un sondage auprès des clients des services d'urgence mené par l'hôpital révèle que 63 % des personnes sondées ont attribué une note de 7 ou plus à leur expérience au PEMH (sur une échelle de 0 à 10 où 10 est la meilleure expérience possible). En revanche, une étude de marché a publié que seulement 19 % des Manitobains sont satisfaits des hôpitaux de leur provinceNote de bas de page 28. Lorsqu'on leur a demandé quels étaient les facteurs qui limitaient la qualité des soins, les représentants des hôpitaux interviewés ont déclaré que les infrastructures demeuraient le principal problème, particulièrement à l'hôpital Norway House (p. ex. ils ne peuvent pas faire de demande d'agrément en raison de l'infrastructure vieillissante).
L'agrément des services de santé est largement considéré comme un outil important pour assurer la qualité des soins. Deux postes de soins infirmiers ont été agréés à ce jour et d'autres postes devraient entamer le processus d'agrément.
Selon le document de la DGSPNI, intitulé « FNIHB Approach to Accreditation » (Vision de la DGSPNI relative à l'agrément) (automne 2016), la Direction générale s'engage à accroître le nombre de services de santé agréés, tout particulièrement les postes de soins infirmiers, en invitant les nouveaux organismes et les communautés à entamer et à poursuivre le processus d'agrément, en apportant une aide constante aux établissements déjà engagés dans le processus et en établissant l'agrément comme une priorité constante à tous les niveaux de la DGSPNI. L'intérêt porté au processus d'agrément des services de santé a augmenté en raison de la reconnaissance de ses bénéfices. Un sondageNote de bas de page 29 publié dans le Tableau de bord – Agrément (2016) révèle que l'agrément se traduit par des soins plus appropriés aux patients/clients (100 % des représentants de la santé sont d'accord), une meilleure sécurité du personnel (100 %), une amélioration de la sécurité des patients/clients (97 %) et une plus grande fierté relativement aux soins de santé des établissements (97 %).
Des visites à un centre de santé agréé du Québec et au PEMH, un hôpital agréé, ont confirmé certaines de ces constatations. Le PEMH participe au processus d'agrément depuis les années 1970. Il détient actuellement un statut d'agrément avec mention d'excellence. Les représentants de l'hôpital interviewés ont souligné l'utilité du processus d'agrément. Ce dernier permet de s'assurer que les politiques et procédures appropriées sont en place (p. ex. : politique de conciliation travail-famille, politique sur la sécurité des patients, outils culturels, normes et politiques organisationnelles, centre familial, plans pour les familles des patients hospitalisés et travailleurs sociaux). Les représentants du poste de soins infirmiers agréé du Québec ont indiqué que l'agrément les avait aidés à normaliser et à renforcer les processus. Il a également été utilisé comme outil de marketing pour recruter des infirmières (p. ex. les infirmières sont assurées d'un fonctionnement et d'une gestion efficaces du centre qui respectent les normes).
Certains informateurs clés (des représentants de la DGSPNI et quelques autres) ont souligné l'importance de l'agrément pour assurer la normalisation des pratiques et la qualité des soins dans toutes les régions et communautés. L'agrément est un processus continu. Il peut s'agir d'un processus long et coûteux qui requiert la participation d'acteurs à différents niveaux, ce qui peut compliquer beaucoup les choses compte tenu du nombre d'intervenants dans la prestation des services de santé dans les communautés des Premières Nations. Selon les documents du programme et les entrevues menées auprès des représentants des établissements agréés, pour réussir à obtenir un agrément il faut que l'établissement en fasse une priorité et qu'il investisse des fonds et des ressources humaines dans l'amélioration de la qualité. Par exemple, le PEMH dispose d'un coordonnateur d'agrément qui doit veiller à ce que les normes de l'agrément soient respectées.
Selon les documents fournis par le programme, deux postes de soins infirmiers du Québec gérés dans le cadre d'une entente de transfert ont été agréés et deux postes de soins infirmiers de la Saskatchewan également gérés dans le cadre d'une entente de transfert ont été agréés comme établissements de l'Athabasca Health Authority. De plus, trois postes de soins infirmiers de l'Alberta gérés par Santé Canada (John D'Or, Garden River et Fox Lake) ont commencé le processus d'agrément.
4.4.2 Dans quelle mesure les résultats à moyen terme ont-ils été atteints?
Résultat intermédiaire 1 : Les services de soins cliniques et aux clients sont durables
Le programme a bénéficié de la Stratégie de recrutement et de maintien en poste du personnel infirmier (SRMPPI) pour assurer sa durabilité. La SRMPPI a permis de recruter 116 infirmières équivalents temps plein (ETP) au cours des trois dernières années, ce qui s'est traduit par une augmentation nette de 23,1 ETP et par une baisse du taux de postes d'infirmières à pourvoir dans le programme de services clinique et aux patients.
La durabilité d'un programme repose, entre autres, sur la durabilité de son effectif. Autrement dit, il faut trouver un juste équilibre entre les infirmières autorisées nécessaires pour exécuter le programme et l'effectif d'infirmières (c.-à-d. la capacité du programme à mettre ces ressources en place de manière durable)Note de bas de page 30.
En mars 2017, il y avait 221,5 postes d'infirmière ETP dans les communautés dont les services sont gérés par Santé Canada, la plupart au Manitoba (107 ETP) et en Ontario (88). Les autres postes étaient en Alberta (18,5) et au Québec (8).
Ces postes d'infirmières du PSCC sont pourvus par un contingent d'infirmières qui sont :
- rattachées à un poste de soins infirmiers ou à un centre de santé et qui travaillent à temps plein ou partiel pour Santé Canada (infirmières régulières);
- membres de l'équipe de ressources de Santé Canada, qui ne sont pas rattachées en permanence à un poste de soins infirmiers ou à un centre de santé offrant des traitements (infirmières de l'équipe de ressources); ou
- employées d'une agence liée par contrat à la DGSPNI (infirmières d'agences). Les infirmières de l'équipe de ressources et les infirmières d'agences peuvent pourvoir les postes vacants et les postes laissés temporairement vacants par des infirmières qui doivent suivre une formation ou qui sont en vacances.
La profession d'infirmière dans son ensemble fait face à des défis de dotation. Récemment, l'Institut canadien d'information sur la santé a publié des données indiquant que « depuis 2013, le nombre de nouveaux diplômés ayant obtenu un permis d'exercice au Canada a baissé, de sorte que le taux annuel moyen de croissance est de -3,2 %, par rapport à ce qu'il était (2,8 %) depuis 2007Note de bas de page 31 ». Toutefois, en plus de cette incidence globale sur l'ensemble de la profession, il est important de tenir compte du fait que les établissements de soins de santé en milieu rural et éloigné disposent d'un bassin encore plus restreint d'infirmièresNote de bas de page 32, car peu d'infirmières sont disposées à s'installer dans ces régionsNote de bas de page 33. L'examen de la documentation a révélé qu'en 2010, près de 11 % des infirmières autorisées (y compris les infirmières praticiennes) et 18 % des infirmières auxiliaires autorisées travaillaient en milieu rural et dans les petites villes, ce qui représente une diminution globale du pourcentage d'infirmières travaillant en milieu rural entre 2003 et 2010Note de bas de page 34,Note de bas de page 35. En ce qui concerne les postes de soins infirmiers éloignés, les exigences particulières du contexte dans lequel le personnel infirmier prodigue des soins imposent des critères encore plus restrictifs pour déterminer les qualités requises pour le poste. Selon la documentation, les qualités personnelles constituent un facteur clé pour le personnel infirmier qui doit composer avec la complexité et les défis créés par l'isolement, la géographie et la culture propres aux régions éloignées du NordNote de bas de page 36. La revue de la littérature a souligné que pour que le personnel infirmier exerce adéquatement ses fonctions dans les communautés du Nord, il devait « être calme et habile pour faire face aux situations difficiles de soins aux patients et s'adapter facilement à tout type de changement, ce qui comprend la stabilité de l'état de santé des clients, la disponibilité des ressources et du matériel, et les conditions météorologiques »Note de bas de page 37. De plus, les infirmières interviewées dans le cadre de l'étude de Misener ont indiqué que, en général, le travail en milieu éloigné nuisait davantage à leur qualité de vie, car elles étaient souvent appelées à travailler en dehors des heures de travail normalesNote de bas de page 38.
En raison de la pénurie d'infirmières au Canada et, plus particulièrement, de la pénurie d'infirmières qui veulent travailler dans des endroits éloignés et isolés, la DGSPNI a longtemps éprouvé des difficultés à pourvoir des postes d'infirmières. L'analyse documentaire révèle que les taux de postes à pourvoir s'établissaient en moyenne entre 30 % et 40 % au cours de la période précédant celle concernée par la présente évaluation. Ces taux élevés de postes à pourvoir ont contribué à un recours massif aux agences de soins infirmiers pour remédier à la pénurie d'infirmières. Ce recours aux agences accroît le coût du programme pour Santé Canada, puisque le coût d'une infirmière d'agence est de plus du double de celui d'une infirmière régulière dont le coût est pleinement établi. Ainsi, les efforts déployés par le programme pour améliorer sa durabilité se sont essentiellement concentrés sur l'effectif d'infirmières régulières et, dans une moindre mesure, l'effectif d'infirmières de l'équipe de ressources.
Afin de réduire le taux de postes à pourvoir et d'améliorer la durabilité du programme, Santé Canada a mis en œuvre la SRMPPI. Les principaux éléments de la SRMPPI consistaient en une simplification du processus de demande d'emploi, une campagne de marketing, un centre de recrutement d'infirmières, un site Web, la création de bassins d'infirmières et l'optimisation de la composition du personnel (p. ex., recruter davantage d'infirmières praticiennes). Comme le montre le tableau 5, au cours de la période de trois ans allant du 1er avril 2014 au 31 mars 2017, Santé Canada a embauché des infirmières autorisées à temps partiel et à temps plein pour pourvoir des postes représentant 116,4 ETP. Le taux de recrutement (défini par le nombre total de postes d'infirmière ETP financés) s'élevait en moyenne à environ 18 %.
| Infirmières embauchées (ETP) | 2014-2015 | 2015-2016 | 2016-2017 | TOTAL |
|---|---|---|---|---|
| ETP | ||||
| Nombre d’embauches (ETP) | 42,0 | 36,3 | 38,1 | 116,4 |
| Nombre d’ETP financés en fin d’exercice | 216,5 | 219 | 221,5 | |
| Embauches en pourcentage des infirmières ETP | 19,4 % | 16,6 % | 17,2 % | |
Comme l'indique le tableau 6 ci-dessous, le programme de recrutement a réussi à réduire le taux de postes ETP à pourvoir, qui est passé de 26 % en décembre 2014 à environ 16 % en mars 2017.
| Année | 2014 | 2015 | 2016 | 2017 | ||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Mois | Déc. | Mars | Juin | Sept. | Janv. | Avril | Juin | Sept. | Déc. | Mars |
| Nombre d’ETP financés | 216,5 | 216,5 | 217 | 219,5 | 219 | 219 | 220 | 220 | 221,5 | 221,5 |
| Postes d’infirmière ETP pourvus | 160,7 | 173,6 | 165,8 | 189,3 | 180,2 | 185,3 | 189,9 | 185,7 | 180,5 | 185,7 |
| Postes à pourvoir (ETP) | 55,9 | 42,9 | 51,2 | 30,2 | 38,8 | 33,7 | 30,1 | 34,3 | 41 | 35,8 |
| Pourcentage de postes à pourvoir (ETP) | 25,8% | 19,8 % | 23,6 % | 13,8 % | 17,7 % | 15,4 % | 13,7 % | 15,6 % | 18,5 % | 16,2 % |
Malgré les progrès accomplis, les bénéfices de la SRMPPI ont toutefois été réduits, dans une certaine mesure, par le roulement continu du personnel infirmier. Bien que Santé Canada ait réussi à recruter 116,4 infirmières ETP (un total de 198 infirmières à temps plein et à temps partiel) pour son personnel infirmier régulier et ses équipes de ressources au cours des trois dernières années, 93,3 infirmières ETP ont quitté leur emploi (un total de 157 infirmières à temps plein et à temps partiel). Par conséquent, l'augmentation nette s'est établie à 23,1 ETP. Le taux de roulement du personnel des trois dernières années s'est élevé en moyenne à 17,1 %. Il a atteint 19,8 % en 2016-2017.
| Coûts | 2014-2015 | 2015-2016 | 2016-2017 |
|---|---|---|---|
| Nombre d’infirmières qui quittent leur poste (ETP) | 29,2 | 27,3 | 36,8 |
| Postes d’infirmière pourvus (ETP) | 173,6 | 185,3 | 185,7 |
| Taux moyen de roulement d’infirmières ETP | 16,8 % | 14,7 % | 19,8 % |
En 2016-2017, le taux de recrutement pour les postes ETP (38,1), comme le montre le tableau 5, était presque le même que le taux de départ (36, 8 ETP) indiqué dans le tableau 7.
Deux facteurs ayant possiblement contribué à la hausse du taux de roulement en 2016-2017 par rapport à l'année précédente ont été cernés par les informateurs clés. Ils ont trait aux problèmes liés au système de paye Phénix et à la tendance à recruter des infirmières récemment diplômées. Ces dernières sont plus susceptibles de travailler dans les communautés pour deux ou trois ans jusqu'à ce qu'elles possèdent suffisamment d'expérience pour obtenir un emploi ailleurs.
Le stress au travail, les possibilités offertes ailleurs, l'éloignement et l'isolement des communautés et les conditions de travail sont les principaux facteurs contribuant au roulement continu du personnel. Les suggestions visant à réduire le taux de roulement consistaient surtout à augmenter les niveaux de dotation, à améliorer les conditions de travail, à intensifier les efforts de recrutement directement auprès des communautés des Premières Nations et à promouvoir les carrières dans le domaine de la santé auprès des jeunes de ces communautés.
Plus des trois quarts des professionnels de la santé sondés ont indiqué que le taux de roulement des infirmières offrant des soins cliniques et aux patients est élevé dans la ou les communautés dans lesquelles ils travaillent. Trois facteurs à l’origine de cette situation ont été le plus souvent mentionnés : le stress au travail (87 %), les salaires et les avantages sociaux sont supérieurs ailleurs (66 %), ainsi que l’éloignement et l’isolement de la communauté (54 %).
| Quels sont les principaux facteurs qui contribuent au taux de roulement élevé du personnel infirmier dans la région ou la communauté? | N=92 | % |
|---|---|---|
| Stress lié au travail | 80 | 87,0 |
| Les salaires et les avantages sociaux sont supérieurs ailleurs | 61 | 66,3 |
| L’emplacement de la communauté (p. ex., éloignée et isolée) | 50 | 54,3 |
| Les possibilités offertes ailleurs | 37 | 40,2 |
| Les problèmes familiaux | 35 | 38,0 |
| Les conditions de travail | 32 | 34,8 |
| Les préoccupations relatives au champ d’activité | 26 | 28,3 |
| Autre | 20 | 21,8 |
Les conditions de travail englobent des préoccupations liées à différents problèmes, comme les installations, le manque de soutien de la direction, le harcèlement, un traumatisme indirect et un conflit en milieu de travail. « Autres » difficultés incluent des problèmes liés à la dotation en personnel (p. ex., des centres en sous-effectif), aux heures et à la charge de travail, et au système de paye Phénix.
Au cours des visites dans les communautés, les infirmières ont souvent parlé de stress au travail et d'épuisement professionnel. Notons parmi les facteurs contributifs les longues heures de travail, notamment les heures de garde prolongées (les cinq communautés ont indiqué qu'elles manquaient d'effectifs pour répondre à la demande de services), le stress associé au fait de s'assurer que les cas urgents sont évacués de la communauté en temps opportun et le fait d'être la cible de violence verbale et de blâmes. Selon les documents internes du programme, la violence envers les infirmières, notamment les menaces verbales et physiques, est en hausse. Le problème de la violence envers les infirmières ne touche pas uniquement les infirmières de Santé Canada. Un récent document de travail publié par la Fédération canadienne des syndicats d'infirmières et d'infirmiers souligne la hausse des taux de violence envers les infirmières au Canada et dans le mondeNote de bas de page 39.
Afin d'accroître le recrutement et le maintien en poste, les infirmières ont suggéré que l'effectif soit augmenté et que Santé Canada et les dirigeants des communautés collaborent afin de s'assurer que les infirmières soient acceptées et respectées et que leurs besoins essentiels soient comblés lorsqu'elles travaillent dans la communauté (sécurité, logement approprié qui satisfait aux exigences de base, comme des casseroles et des poêles)Note de bas de page 40. Les facteurs contributifs au maintien en poste le plus souvent mentionnés sont un bon soutien de la direction, une équipe solidaire sur place et un horaire flexible. Certains intervenants (p. ex. les autorités de la santé et les associations régionales) ont indiqué qu'il faudrait mettre davantage l'accent sur le recrutement directement dans les communautés et véhiculer un message positif dans les écoles élémentaires et les camps d'été sur les avantages d'entreprendre une carrière dans le domaine de la santé. Les représentants de la Saskatchewan ont souligné que même s'ils continuaient d'éprouver des problèmes de recrutement, les taux de roulements dans la province ont baissé parce que certaines communautés ont réussi à recruter des infirmières autochtones et offrent un meilleur régime salarial.
Lorsqu'on leur a demandé quelles étaient les pratiques prometteuses en matière de recrutement et de maintien en poste du personnel infirmier, les représentants de la RSPN de la Colombie-Britannique interviewés ont souligné les investissements qu'ils ont consentis en vue de promouvoir les carrières en santé (particulièrement les bourses et le soutien à l'éducation en santé et bien-être offerts pour recruter et maintenir en poste des autochtones et des membres des Premières Nations dans le système de santé). Santé Canada a consenti des investissements similaires au moyen de l'Initiative sur les ressources humaines en santé autochtone (IRHSA), qui a été lancée pour financer des activités de formation et d'éducation liées aux programmes et services en santé. Lorsqu'on leur a demandé s'ils avaient eu recours à l'Initiative, la plupart des représentants régionaux et environ la moitié des directeurs des services de santé ont déclaré la connaître, mais peu y ont eu recours (p. ex., les montants étaient trop modestes ou elle ne s'appliquait pas à leur communauté). Quelques personnes sondées ont reçu des fonds de l'IRHSA pour la formation de travailleurs en santé mentale et en toxicomanie, ainsi que de gestionnaires en santé. Environ les trois quarts des professionnels de la santé sondés ne connaissaient pas l'IRHSA.
Résultat intermédiaire 2 : Les services de soins cliniques et aux clients (incluant les hôpitaux) répondent aux besoins des Premières Nations des communautés éloignées et isolées.
Les représentants des Premières Nations qui ont participé aux sondages et aux entrevues ont indiqué que les membres de leur communauté étaient généralement satisfaits des services du PSCC. La réactivité du programme est liée à la participation efficace de la communauté et à la continuité des soins, ce qui exige une intégration efficace des services entre les divers programmes et fournisseurs de soins.
Presque tous les membres de la communauté interviewés dans le cadre des études de cas ont indiqué qu'ils étaient généralement satisfaits des services reçus aux postes de soins infirmiers. Les préoccupations qu'ils ont soulevées avaient essentiellement trait aux problèmes de communication (p. ex. incapacité à soulever des préoccupations relativement à une infirmière ou à un traitement particulier) ou l'accès limité à d'autres services (comme les services en santé mentale, les médecins, les pédiatres et le transport vers les hôpitaux), ce qui dépasse largement le cadre du PSCC. Les opinions des professionnels de la santé sondés étaient quelque peu partagées quant à la satisfaction des membres de la communauté à l'égard de la qualité des services cliniques et aux clients (40 % étaient d'accord avec l'énoncé selon lequel les membres de la communauté sont satisfaits, 29 % n'étaient ni d'accord ni en désaccord, et 20 % étaient en désaccord).
Selon les résultats des études de cas, des sondages et des entrevues, deux facteurs clés influent sur la réactivité du programme : la mise en place des moyens clairs permettant aux membres de la communauté d'intervenir et d'exprimer leurs préoccupations, et la continuité des soins. Les communautés ayant conclu une entente de transfert bénéficient parfois de certains avantages inhérents en ce qui concerne la communication avec les membres de la communauté et la coordination des services. Les professionnels de la santé qui ne travaillent que dans les postes de soins infirmiers gérés par les Premières Nations avaient plus tendance à déclarer que les membres de la communauté étaient satisfaits des services de soins cliniques et aux clients que les professionnels interrogés qui ne travaillent que dans les postes de soins infirmiers gérés par Santé Canada. Soixante-quatre pour cent des professionnels de la santé qui ne travaillent que dans les communautés gérées par les Premières Nations étaient d'accord ou plutôt d'accord pour dire que les membres de la communauté étaient satisfaits, comparativement à 38 % de ceux qui ne travaillent que dans les postes de soins infirmiers gérés par Santé Canada. Ces deux facteurs sont examinés ci-après :
- Des moyens clairs permettant aux membres de la communauté d'exprimer leurs préoccupations. La réactivité exige une compréhension des besoins et des préoccupations de la communauté. Certains informateurs clés (des représentants régionaux de la DGSPNI et des directeurs des services de santé) ont souligné l'importance d'un mécanisme formel de rétroaction et d'un processus par lequel la communauté peut contribuer de manière significative à l'amélioration des services et peut exprimer ses opinions et préoccupations (détermination des heures d'ouverture de la clinique, le nombre d'employés, les préoccupations en matière de sécurité, etc.). Dans les deux communautés ayant conclu une entente de transfert visitées dans le cadre des études de cas, les directeurs des services de santé servent de canal de communication entre les clients et la clinique et répondent aux préoccupations des clients. Dans les communautés visitées dont les services sont gérés par Santé Canada, il n'existait pas de moyen formel de soulever des problèmes ou des préoccupations auprès de la direction (p. ex. les membres de la communauté ne savaient pas où, comment ou à qui s'adresser relativement aux préoccupations liées aux traitements reçus au poste de soins infirmiers). Convenant de la nécessité d'améliorer la communication, les régions de la DGSPNI ont élaboré une stratégie de communication pour chaque communauté. Elle précise les processus et les outils mis en place pour communiquer les services et mobiliser les membres de la communauté. Les évaluateurs n'ont pas pu vérifier l'efficacité de ces stratégies ni dans quelle mesure elles ont été mises en œuvre. L'examen de la RSPN de la Colombie-Britannique dévoile une autre approche visant à améliorer la communication et la réactivité. Elle a mis sur pied huit comités d'amélioration de la santé des Autochtones dans le but de cerner les problèmes liés aux services de soins de santé dans les communautés éloignées, de créer des ressources particulières pour ces communautés et de collaborer pour trouver des solutions aux problèmes (p. ex., développer des ressources culturelles locales et favoriser la sécurité culturelle dans le cadre des soins de santé).
- Continuité des soins. La continuité des soins dépend de la coordination des services entre les divers fournisseurs de services du continuum de soins. À l'échelle communautaire, un facteur important contribue à l'obtention de services intégrés et coordonnés, soit des infirmières gestionnaires et des directeurs des services de santé qui jouissent du respect et de la confiance des membres de la communauté et qui servent de catalyseurs dans l'échange d'informations et dans la collaboration. Par exemple, dans une communauté du Québec ayant conclu une entente de transfert, le conseil de bande se réunit régulièrement avec le directeur de santé. Ce dernier travaille en étroite collaboration avec l'infirmière responsable pour communiquer les besoins et partager les responsabilités. À l'échelle provinciale, un poste de conseiller de liaison autochtone a été créé il y a quelques années en vue d'améliorer la coordination des services entre la province et la communauté. Dans certaines communautés dont les services sont gérés par Santé Canada, par exemple, les infirmières travaillent en étroite collaboration avec les travailleurs en soins communautaires en vue d'échanger les informations et de discuter des rendez-vous fixés, des médicaments administrés et du suivi des patients.
Bien qu'il existe des exemples de coordination efficace, les informateurs clés et les professionnels de la santé ont exprimé des préoccupations relativement au niveau global de coordination. La plupart des informateurs clés ont souligné le peu de coordination avec les gouvernements provinciaux et certains ont fait part de difficultés liées au cloisonnement des programmes de santé offerts par divers fournisseurs (p. ex., le manque d'échange d'informations qui crée des problèmes de gestion des cas). De même, seulement 19 % des professionnels de la santé sondés étaient d'accord pour dire qu'il existait une bonne coordination entre les gouvernements fédéral et provinciaux relativement à la prestation de service de soins cliniques et aux clients.
Certains mécanismes formels de collaboration ont été établis pour résoudre ces problèmes. L'Alberta a mis sur pied un comité de cogestion en santé qui réunit la DGSPNI, ainsi que les partenaires provinciaux et les Premières Nations. Ils ont travaillé ensemble à l'élaboration d'un plan d'action commun en matière de santé, ce qui s'est traduit par une meilleure planification des politiques, ainsi que de l'intégration et de la coordination des services. Une initiative qui a regroupé plusieurs partenaires (associations d'infirmières et infirmiers, universités, syndicats) dans le but de favoriser le recrutement d'infirmières par la mise en œuvre de stratégies de marketing, l'élaboration de programmes pour la pratique en milieux ruraux et éloignés et d'activités de formation (p. ex., le « Health Canada Sustainability Report » [Rapport de santé Canada sur la durabilité] du troisième trimestre de 2016-2017, mentionne qu'un partenariat de formation a été établi avec le ministère de la Défense nationale) constitue un autre exemple de collaboration efficace aux échelons national et régional. Toutefois, la plupart des informateurs clés n'ont pas été en mesure de nommer de mécanismes formels de collaboration pour résoudre les questions intergouvernementales relativement à l'échange des données, à la législation relative à la protection des renseignements personnels ou à un accès élargi aux soins (accès aux professionnels en santé mentale).
Une bonne capacité de gestion (particulièrement en ce qui concerne un personnel expérimenté et stable) et une participation efficace de la communauté sont considérées par les directeurs des services de santé comme des éléments clés pour renforcer la capacité communautaire et favoriser les processus de transfert de la gestion des services (à ce jour, 34 % des postes de soins infirmiers et des centres de santé offrant des traitements ont été transférés). Quelques directeurs des services de santé ont mentionné que la méfiance à l'égard des institutions du gouvernement et de ses intentions reste un obstacle à la mobilisation de la communauté, à la communication et ultimement à un transfert efficace des services. Cette méfiance continue d'ériger des barrières empêchant une collecte de données et un échange d'informations efficaces.
La notion de soins cliniques culturellement sécuritaire n'est pas comprise de la même façon par les différents fournisseurs de soins de santé. Les représentants des Premières Nations ont souligné la nécessité d'améliorer la sécurité culturelle et de renforcer les compétences culturelles.
La politique d'amélioration de la qualité de Santé Canada définit la sécurité culturelle et les compétences culturelles comme une « intégration des connaissances sur les individus, les familles et les communautés des Premières nations et des Inuits dans les normes, les politiques, les pratiques et les comportements relatifs aux programmes et aux services de santé qui leur sont destinés ». Une évaluation in situ effectuée par Santé Canada dans deux postes de soins infirmiers en 2016 a évalué les compétences culturelles en se basant sur deux critères à savoir si des traducteurs et une formation culturelle étaient disponibles. Les évaluations ont conclu que des traducteurs étaient disponibles, mais que la formation culturelle n'était pas systématiquement donnée.
Dans le cadre de la présente évaluation, lorsqu'ils ont été interrogés sur les services culturellement sécuritaires, la plupart des informateurs clés ont parlé de la mesure dans laquelle la formation culturelle est donnée aux professionnels de la santé. Une majorité a indiqué qu'une certaine formation culturelle était donnée dans le cadre de l'orientation, mais qu'elle n'était pas systématiquement offerte dans les communautés. Soixante-dix pour cent des professionnels de la santé sondés étaient d'accord pour dire que les services étaient offerts aux Premières Nations d'une manière culturellement sécuritaire. Toutefois, certains professionnels de la santé ont indiqué que tout le personnel de la santé devrait tenir davantage compte des différences culturelles et être conscient des conséquences du colonialisme, des répercussions des stéréotypes négatifs sur la prestation des services et de l'importance d'établir des relations et de comprendre les pratiques traditionnelles. La plupart des directeurs des services de santé ont souligné un manque de sensibilisation aux réalités culturelles dans la prestation des soins (p. ex., le manque de compréhension de l'histoire et de la culture des Premières Nations, des déterminants sociaux de la santé, des stéréotypes dans les diagnostics et les soins).
Les entrevues menées auprès des professionnels de la santé au cours des études de cas ont révélé l'absence d'une compréhension des pratiques ou des services considérés comme culturellement sécuritaires. Les exemples variaient considérablement :
- Simplement reconnaître la médecine traditionnelle (p. ex. inviter les clients à faire part des problèmes de santé qu'ils soignent à l'aide de la médecine traditionnelle afin de s'assurer que le principal dispensateur de soins a une idée plus précise de l'état de santé de ses patients).
- Fournir des conseils relativement à la médecine traditionnelle (p. ex. conseiller les patients qui sont diabétiques quant à leur participation à des activités ou à des traitements traditionnels, comme une façon de jeûner sans compromettre leur santé).
- Faire en sorte que des traducteurs soient disponibles (particulièrement pour les résidants âgés et pour les soins après les heures normales alors que les agents de santé communautaires ne sont pas disponibles).
- Utiliser un langage adapté à la culture (p. ex., dans une étude, les représentants des Premières Nations ont parlé de la différence entre la vision traditionnelle et occidentale de la santé et des soins de santé, indiquant l'accent relatif sur le bien-être plutôt que sur le traitement de la maladieNote de bas de page 41).
- Disposer d'espaces physiques appropriés dans lesquels fournir les services (p. ex. avoir des pièces spacieuses qui peuvent accueillir de grandes familles et des chambres pour les patients hospitalisés qui offrent de l'espace pour que les membres de la famille puissent y passer la nuit. Le PEMH a également construit un pavillon à l'arrière de l'hôpital pour que les membres des familles puissent se rassembler).
4.4.3 Dans quelle mesure le résultat à long terme a-t-il été atteint?
Résultat à long terme : Le PSCC contribue à améliorer l'état de santé des communautés éloignées et isolées des Premières Nations.
En fournissant des services de soins primaires essentiels, y compris des « soins urgents et très urgents » après les heures normales, le PSCC contribue à améliorer l'état de santé des membres des Premières Nations dans les communautés éloignées et isolées. Il faudrait toutefois adopter une approche axée sur la santé de la population et mieux intégrer les différents programmes de santé pour améliorer les résultats en matière de santé des communautés des Premières Nations, ce qui dépasse le cadre du présent programme.
Les professionnels de la santé ont fourni des exemples des différentes façons dont les services du PSCC contribuent à l'amélioration des résultats en matière de santé, notamment des vies sauvées en stabilisant les patients et en les transférant à des hôpitaux, des taux plus élevés de vaccination et une meilleure gestion des maladies chroniques qui permet aux gens de vivre plus longtemps et d'avoir une meilleure qualité de vie. Certaines infirmières ont déclaré que le fait d'avoir affecté des ressources à des programmes prénataux a amélioré la santé des mères et des bébés. Des membres des communautés ont souligné l'incidence positive des services sur leur vie parce qu'ils n'ont plus à quitter la communauté pour recevoir des soins essentiels.
Toutefois, les avis des informateurs clés et des professionnels de la santé relativement à l'incidence du PSCC sur l'état de santé des Premières Nations des CEI sont nuancés par les disparités persistantes dans les résultats en matière de santé des résidants par rapport à la population canadienne, ainsi que par le manque de données sur les résultats des services. Même si plus de la moitié des professionnels de la santé sondés affirment que les services du PSCC ont contribué à la santé des membres des Premières Nations, cette contribution ne se traduit pas nécessairement par une amélioration des résultats en matière de santé. Une majorité d'informateurs clés, environ 15 % des infirmières sondées et certains représentants provinciaux ont déclaré que les résultats en matière de santé des communautés des Premières Nations ne se sont pas améliorés. Certains informateurs clés ont soutenu que la santé des autochtones dans les réserves s'est détériorée au cours des dernières années (p. ex. obésité, diabète, problèmes de traumatismes complexes, toxicomanies). Ils ont attribué le peu d'amélioration obtenue relativement aux résultats en matière de santé aux difficultés constantes à fournir des soins de santé mieux coordonnés et intégrés dans l'éventail complet de programmes et à l'incapacité de s'attaquer aux déterminants sociaux de la santé.
Afin d'améliorer les résultats, certains informateurs clés ont souligné la nécessité de tendre davantage vers une approche axée sur la santé de la population qui est mieux adaptée aux caractéristiques particulières des populations des Premières Nations et de trouver des solutions systémiques pour régler les problèmes de soins de santé, plutôt qu'une série d'initiatives axée chacune sur un aspect des soins de santé. Ils ont indiqué que pour améliorer les résultats en matière de santé, il va falloir repenser l'éventail complet des interventions du système de santé, de la prévention et de la promotion au diagnostic, au traitement et à la gestion des soins. Des informateurs clés ont également suggéré d'améliorer l'accès aux données sur les résultats en matière de santé à des fins de planification et d'évaluation de l'incidence des services sur les résultats en matière de santé. En outre, ils ont exprimé le besoin de se concentrer davantage sur la prévention en santé. Par exemple, la plupart des directeurs des services de santé et certaines infirmières ont indiqué que les services sont trop axés sur le traitement des symptômes et non sur les causes des problèmes de santé. D'autres suggestions ont également été formulées par les informateurs clés pour améliorer les résultats en matière de santé, soit être plus attentif aux problèmes de santé mentale, accroître le degré d'intégration avec le système provincial, accroître l'accès précoce au diagnostic et traiter plus efficacement les maladies dont le taux d'incidence augmente (p. ex. le diabète, les problèmes respiratoires, l'obésité).
4.5 Rendement : Question 5 – Démonstration d'économie et d'efficacité
De 2011-2012 à 2016-2017, les dépenses du PSCC ont connu une hausse moyenne de 6,0 % annuellement, passant de 139,7 millions de dollars en 2011-2012 à 187,3 millions de dollars en 2016-2017.
Le tableau suivant présente un sommaire des dépenses annuelles par composante du programme et couvre la période allant de 2011-2012 (l'année précédant la période sur laquelle porte l'évaluation) à 2016-2017. Au cours des cinq dernières années, les dépenses ont augmenté de 48 millions de dollars. Elles sont essentiellement constituées des coûts de prestation directe de services de soins infirmiers (qui représentent un accroissement des dépenses d'environ 26 millions de dollars) et des hausses dans l'élaboration de politiques et la supervision du programme (une augmentation d'environ 13 millions de dollars).
| 2011-2012 | 2012-2013 | 2013-2014 | 2014-2015 | 2015-2016 | 2016-2017 | 2012-2013–2016-2017 | ||
|---|---|---|---|---|---|---|---|---|
| Personnel infirmier – Prestation directe de services | $ | 87 686 023 | 96 394 587 | 101 045 102 | 104 667 904 | 108 165 671 | 113 304 080 | 523 577 344 |
| % | 63 | 65 | 64 | 58 | 60 | 61 | 61 | |
| Services hospitaliers | $ | 22 031 874 | 19 485 044 | 21 236 332 | 22 623 210 | 23 333 592 | 23 368 046 | 110 046 224 |
| % | 16 | 13 | 14 | 13 | 13 | 12 | 13 | |
| Autre – Prestation directe de services | $ | 12 038 111 | 12 887 465 | 12 333 730 | 20 460 727 | 17 028 370 | 16 623 942 | 79 334 234 |
| % | 9 | 9 | 8 | 11 | 9 | 9 | 9 | |
| Fournitures et matériel | $ | 10 555 960 | 10 890 530 | 11 286 970 | 11 018 462 | 10 859 805 | 12 285 431 | 56 341 198 |
| % | 8 | 7 | 7 | 6 | 6 | 7 | 7 | |
| Élaboration de politiques et supervision du programme | $ | 3 473 284 | 4 034 752 | 6 605 511 | 17 558 874 | 17 098 772 | 17 207 050 | 62 504 959 |
| % | 2 | 3 | 4 | 10 | 9 | 9 | 7 | |
| Perfectionnement professionnel | $ | 3 887 772 | 3 827 937 | 4 369 202 | 4 254 388 | 4 993 374 | 4 481 539 | 21 926 440 |
| % | 3 | 3 | 3 | 2 | 3 | 2 | 3 | |
| Dépenses totales | $ | 139 673 024 | 147 520 315 | 156 876 847 | 180 583 565 | 181 479 584 | 187 270 088 | 853 730 399 |
| % | 100 | 100 | 100 | 100 | 100 | 100 | 100 | |
Les infirmières constituent la principale ressource du PSCC et représentent 61 % du total des coûtsNote de bas de page 42 sur les cinq ans. Les coûts de prestation directe de services de soins infirmiers sont presque entièrement constitués de coûts liés aux salaires, aux paiements des agences qui fournissent des infirmières sur une base contractuelle et aux accords de contribution avec les communautés ayant conclu une entente de transfert des coûts de soins infirmiers. Les autres dépenses englobent les services hospitaliers (13 %), les dépenses dans d'autres services directs (neuf pour cent), p. ex. les salaires et les accords de contribution relativement aux postes d'autres types d'employés qui travaillent dans les postes de soins infirmiers, les fournitures et le matériel (sept pour cent), l'élaboration des politiques et la supervision du programme (six pour cent), ainsi que le perfectionnement professionnel (trois pour cent).
Les dépenses des hôpitaux englobent les salaires (en moyenne 38 % du total des dépenses), les coûts de fonctionnement (en moyenne 10 %) et d'autres contributions (en moyenne 62 %). Les données financières disponibles ne fournissent pas d'analyse plus poussée des contributions des hôpitaux.
Au cours de la période de cinq ans, les coûts de prestation directe de services infirmiers ont augmenté à un rythme de 5,3 %, tandis que les coûts de perfectionnement professionnel ont connu une hausse de 2,9 %. L'augmentation des coûts de perfectionnement professionnel reflète l'importance accrue accordée à la formation (ils comprennent les coûts de formation et les salaires des infirmières qui suivent la formation). Tous les autres coûts ont enregistré une croissance de 4,5 %.
La hausse des coûts d'élaboration de politiques et de supervision du programme est essentiellement attribuable à une modification des conventions comptables de la DGSPNI. Avant 2014-2015, les dépenses salariales liées à la gestion ministérielle n'étaient pas allouées à des programmes particuliers (p. ex. le PSCC), mais étaient déclarées à un poste de dépenses distinct. Depuis 2014-2015, ces coûts sont maintenant répartis proportionnellement entre tous les programmes de la DGSPNI, y compris le PSCC.
Hormis les coûts d'élaboration de politiques et de supervision du programme, les dépenses ont augmenté à un rythme de 4,3 % annuellement (ce qui est un peu plus élevé que la hausse moyenne des dépenses totales en soins de santé au Canada, qui s'établit à 2,8 %, selon les données compilées par l'Institut canadien d'information sur la santé)Note de bas de page 43. L'augmentation des dépenses du programme est attribuable en partie aux fonds supplémentaires limités dans le temps que Santé Canada a reçu pour couvrir les inducteurs de coûts liés aux soins infirmiers primaires, appelé le Fonds pour l'intégrité du programme (infirmières praticiennes). Le Fonds a octroyé 211,4 millions de dollars sur cinq ans (de 2013-2014 à 2018-2019) au programme pour couvrir simultanément les principaux inducteurs de coûts pendant la mise en œuvre de la stratégie de maîtrise des coûts liés aux soins infirmiers primaires, à la demande du Conseil du Trésor. Ce financement avait pour but d'assurer la durabilité du programme pendant la mise en œuvre de sa stratégie à long terme visant à garantir des services de santé modernes, durables et de grande qualité.
L'économie du programme est essentiellement déterminée par les coûts en soins infirmiers, qui dépendent de la répartition relative des dépenses entre les heures normales de travail du personnel infirmier, les heures supplémentaires effectuées par l'effectif et les heures travaillées par les infirmières d'agences. Bien que des progrès aient été réalisés pour limiter les coûts des soins infirmiers, les dépenses engagées dans la prestation directe de soins infirmiers ont continué d'augmenter.
Les coûts en soins infirmiers se composent de quatre principaux types de dépenses, soit les salaires payés aux infirmières régulières et à l'équipe de ressources, les heures supplémentaires payées aux infirmières régulières et à celles de l'équipe de ressources, les paiements versés aux agences de soins infirmiers pour leurs infirmières et les accords de contribution avec les communautés ayant conclu une entente de transfert relativement à la prestation des services de soins infirmiers. On a recours aux infirmières de l'équipe de ressources et aux infirmières d'agences essentiellement pour des remplacements à court terme. Par exemple, la plupart des affectations (88 %) des infirmières d'agences sont des demandes pour des termes de 15 jours ou moins. Seulement 2,4 % des demandes d'infirmières sont pour des termes de 30 jours ou plus.
Les heures supplémentaires sont effectuées surtout lorsque les cliniques restent ouvertes après les heures normales de travail (par exemple, de 7 h à 18 h). On a recours à la mise en disponibilité et aux rappels au travail les soirs, les nuits et les fins de semaine pour assurer l'accès aux services urgents ou très urgents en dehors des heures normales de travail. Par conséquent, les heures d'ouverture de la clinique constituent le principal facteur qui contribue aux coûts liés aux heures supplémentaires, aux rappels au travail et aux mises en disponibilité.
Les heures supplémentaires sont le plus souvent payées au taux majoré de 1,5 fois le salaire normal tandis qu'une infirmière d'agence coûte approximativement deux fois plus qu'une infirmière travaillant des heures normales. Santé Canada a mis en place une stratégie de limitation des coûts essentiellement axée sur l'augmentation du nombre d'infirmières régulières et d'infirmières de l'équipe de ressources comme moyen de réduire le recours aux heures supplémentaires, aux mises en disponibilité et aux rappels au travail (HS/MD/RT) et aux infirmières d'agence pour combler ses besoins. Comme indiqué ci-dessous, le coût total en soins infirmiers (excluant les communautés ayant conclu une entente de transfert) est passé de 63,7 millions de dollars en 2012-2013 à 59,8 millions de dollars en 2014-2015, pour connaître de nouvelles hausses au cours des deux dernières années et atteindre 66,3 millions de dollars en 2016-2017. Les coûts en salaires des infirmières régulières et de celles de l'équipe de ressources représentaient 34 % du montant de 2016-2017, les coûts en heures supplémentaires, 21 % et les paiements aux infirmières d'agences, 45 %.
| Coûts | 2012-2013 | 2013-2014 | 2014-2015 | 2015-2016 | 2016-2017 |
|---|---|---|---|---|---|
| Dépenses liées à la prestation directe de soins infirmiers (en millions de $) | |||||
| Salaire normal | 20,8 $ | 19,4 $ | 23,2 $ | 23,6 $ | 22,8 $ |
| Heures supplémentaires (HS/MD/RT) * | 11,8 $ | 12,8 $ | 13,8 $ | 13,7 $ | 13,9 $ |
| Sous-total, personnel de Santé Canada | 32,6 $ | 32,2 $ | 37,0 $ | 37,3 $ | 36,7 $ |
| Personnel infirmier d’agences | 31,1 $ | 28,8 $ | 22,8 $ | 25,2 $ | 29,6 $ |
| Total | 63,7 $ | 61,0 $ | 59,8 $ | 62,5 $ | 66,3 $ |
| Pourcentages des dépenses liées à la prestation directe de soins infirmiers | |||||
| Salaire normal | 32,7% | 31,8% | 38,8% | 37,8% | 34,4% |
| Heures supplémentaires (HS/MD/RT) | 18,5% | 21,0% | 23,1% | 21,9% | 21,0% |
| Sous-total, personnel de SC | 51,2% | 52,8% | 61,9% | 59,7% | 55,4% |
| Personnel infirmier d’agences | 48,8% | 47,2% | 38,1% | 40,3% | 44,6% |
| Total | 100,0% | 100,0% | 100,0% | 100,0% | 100,0% |
| Nombre d’infirmières ETP | |||||
| Nombre d’ETP | 216,5 | 216,5 | 216,5 | 219 | 221 |
|
Sources : Tableaux de bord – Soins infirmiers, Direction générale du dirigeant principal des finances |
|||||
Les coûts en heures supplémentaires n'ont pas diminuéNote de bas de page 44. Les heures supplémentaires sont effectuées surtout lorsque les cliniques restent ouvertes après les heures normales de travail (par exemple, de 7 h à 18 h). On a recours à la mise en disponibilité et aux rappels au travail les soirs, les nuits et les fins de semaine pour assurer l'accès aux services urgents ou très urgents en dehors des heures normales de travail. Par conséquent, les heures d'ouverture de la clinique constituent le principal facteur qui contribue aux coûts liés aux heures supplémentaires, aux rappels au travail et aux mises en disponibilité.
Les données financières révèlent que le programme a réussi à réduire les coûts d'agences. Par rapport à la base de référence de 31,1 millions de dollars de dépenses annuelles en 2012-2013, le programme a réalisé des économies sur les coûts des agences de soins infirmiers au cours des quatre dernières années pour un total d'environ 18 millions de dollars. Toutefois, les coûts liés aux agences ont connu une nouvelle hausse au cours des deux dernières années après avoir baissé au cours des deux années précédentes. Ces chiffres semblent contredire les données présentées précédemment, qui indiquent que les taux de postes infirmiers à pourvoir ont continué à diminuer au cours des deux dernières années du fait de l'accroissement du recrutement et de l'augmentation des effectifs des équipes de ressources (ce qui suppose un moindre recours aux agences). Selon les documents du programme, un des facteurs qui a contribué à la hausse des coûts l'an dernier a été le fait de devoir compter sur des agences de soins infirmiers qui exigeaient des taux horaires plus élevés pour les infirmières.
La valeur des accords de contribution avec les communautés ayant conclu une entente de transfert relativement aux coûts des soins infirmiers directs, qui totalisait 33,8 millions de dollars en 2012-2013, est passée à 40,1 millions de dollars en 2016-2017 (ce qui équivaut à une augmentation annuelle de 4,4 %).
Les évaluateurs n'ont pas pu évaluer l'efficacité de l'affectation ou de l'utilisation des ressources dans les communautés dont les services sont gérés par les Premières Nations parce que Santé Canada n'exige d'elles que des rapports de Modèle de rapport communautaire annuels. Toutefois, des données sont disponibles sur la population des communautés ayant conclu une entente de transfert. La population des communautés ayant conclu une entente de transfert totalise 42 164 personnes, ce qui signifie que les dépenses en soins infirmiers s'élevaient à 950 $ par résidant en 2016-2017. Comparativement, la population dans les communautés n'ayant pas conclu d'entente de transfert totalisait 70 426 personnes, ce qui signifie que les dépenses en soins infirmiers, qui s'établissaient à environ 66,3 millions de dollars (présentées en détail au tableau 11) équivaudraient à environ 941 $ par résidant au cours de la même annéeNote de bas de page 45.
| Entente de transfert |
Sans entente de transfert |
Total | |
|---|---|---|---|
| Dépenses en 2016-2017 (en millions de $)Note de bas de page 46 | 40,1 $ | 66,3 $ | 106,4 $ |
| Population | 42 164 | 70 426 | 112 590 |
| Par habitant | 951 $ | 941 $ | 945 $ |
Source : Données sur la population tirées de Profils des Premières Nations d'AANC, Direction générale du dirigeant principal des finances |
|||
L'affectation des ressources en soins infirmiers est davantage basée sur des facteurs historiques que sur l'évaluation des besoins de la communauté. D'aucuns se demandent si les effectifs infirmiers actuels sont adéquats.
Dans son rapport de 2015, le vérificateur général du Canada a recommandé à Santé Canada de travailler avec les communautés des Premières Nations pour établir les niveaux d'effectifs infirmiers affectés et l'allocation d'autres aides. Selon les informateurs clés interviewés, y compris les représentants nationaux et régionaux de la DGSPNI et certaines infirmières gestionnaires, les ressources sont généralement affectées en se basant sur une combinaison des tendances historiques, de la population et de la comparabilité des services (p. ex. en établissant une base de référence d'ETP par 1 000 personnes). Certains représentants de la DGSPNI et directeurs des services de santé ont indiqué que l'affectation de ressources est une question d'équité en matière de prestation de soins de santé aux communautés des Premières Nations et qu'elle devrait être basée sur l'évaluation des besoins et des priorités plutôt que, par exemple, des niveaux de service comparables.
Selon les données d'AANC (2016), 70 426 autochtones résidant dans les 52 communautés dont les services sont gérés par Santé Canada, ce qui signifie qu'il y a 3,15 infirmières par 1 000 résidants. Le nombre d'infirmières par 1 000 résidants varie d'une région à une autre. Il a tendance à être plus élevé en Alberta et au Québec (provinces dans lesquelles il y a moins de postes infirmiers gérés par Santé Canada) qu'au Manitoba ou en Ontario.
Comme mentionné précédemment dans le rapport, le sondage auprès des professionnels de la santé et les études de cas ont fait état de préoccupations selon lesquelles les postes de soins infirmiers manquaient d'effectifs, ce qui contribue au stress au travail, à l'épuisement professionnel et au roulement du personnel. La plupart des représentants régionaux de la DGSPNI et des directeurs des services de santé ont déclaré que le programme utilise efficacement les ressources disponibles, tout en mentionnant le besoin de ressources additionnelles pour faire face à la croissance démographique, à la demande croissante de programmes prénataux, au vieillissement de la population, à la complexité et aux affections concomitantes des maladies. D'autres domaines nécessitant des ressources additionnelles ont également été mentionnés, soit la collecte et la gestion de données, les programmes de santé communautaire, les services en santé mentale et les infrastructures de transport.
Le PSCC ne tire pas pleinement parti de la technologie disponible, particulièrement de la télésanté, qui permettrait de rendre plus économique la prestation des services.
Selon l'évaluation du Programme d'infostructure de la cybersanté (2017), 93 % des postes de soins infirmiers du PSCC disposent de services de télésanté (une connexion vidéo et audio protégée offrant des capacités améliorées de transfert en temps réel de données sur la santé des patients) qui permettent de relier les patients aux médecins et aux professionnels paramédicaux et de réaliser des consultations sans devoir organiser de déplacements vers et depuis les communautés. La littérature révèle que les technologies de téléprésence, comme la robotique, recèlent le potentiel d'améliorer l'accès aux soins et la qualité de ces derniers, de réduire le stress des infirmières et les coûts de transport des transferts de patients à l'extérieur de la communautéNote de bas de page 47,Note de bas de page 48.
Seulement un tiers des professionnels de la santé sondés étaient d'accord pour dire que le programme faisait bon usage de la technologie disponible. Bien que la majorité des informateurs clés ont déclaré que l'utilisation de la technologie (services de vidéoconférence ou de télésanté pour les consultations de médecins ou de spécialistes) s'était quelque peu améliorée, ils ont indiqué que des difficultés persistaient pour former le personnel à utiliser le logiciel et pour inciter les médecins à procéder à des consultations au moyen de ce service (p. ex., dans certaines régions, les services des médecins rémunérés à l'acte excluent les services fournis par la télésanté). Seulement deux communautés sur les cinq visitées ont régulièrement recours à la télésanté.
Lorsqu'on leur demande quels sont les problèmes empêchant de tirer parti de la technologie pour la prestation des services, les professionnels de la santé mentionnent une connectivité ou bande passante limitée, un effectif et un soutien insuffisants, les problèmes concernant la rémunération des médecins qui procèdent à des consultations au moyen des services de télésanté, les différences culturelles (p. ex. les services de télésanté sont perçus comme impersonnels), une confusion entourant la compétence (p. ex. une répartition claire des responsabilités de financement de l'infrastructure technologique, la sécurité du réseau et le respect des lois sur les renseignements personnels), les limites budgétaires ou de financement et un manque de formation et de connaissances sur la façon d'utiliser les services de télésanté (du personnel travaillant sur place et des membres de la communauté).
Ces constatations sont conformes à une évaluation plus globale des services de télésanté de Santé Canada dans le cadre de l'évaluation du Programme d'infostructure de la cybersanté, dans laquelle environ la moitié des participants au sondage ont indiqué que le programme n'était pas parvenu à assurer le perfectionnement des compétences et l'acquisition des connaissances en matière de cybersanté dans les communautés inuites et des Premières Nations. L'évaluation du Programme d'infostructure de la cybersanté a également révélé qu'il existe « un manque de collaboration de la part des médecins qui ne sont pas enclins à participer à la télésanté pour des questions de rémunérationNote de bas de page 49 ».
Bien que le PSCC ait grandement amélioré la collecte de données et les structures de production de rapports en vue de superviser le rendement dans les régions, d'autres améliorations doivent être apportées à la collecte de données relativement à l'utilisation des services.
La création de modèles par la DGSPNI, comme les tableaux de bord trimestriels et le rapport sur la durabilité, a permis d'améliorer sensiblement les rapports. Les données recueillies dans ces rapports fournissent une analyse par région et des commentaires sur les facteurs qui contribuent aux changements de résultats (bien que la raison fournie ne change souvent pas d'un rapport à l'autre). Des documents supplémentaires sur les raisons qui justifient les changements, par exemple, dans le niveau de formation ou une augmentation du recours aux infirmières d'agences, pourraient être utiles.
Les modèles de rapport des postes de soins infirmiers ont été élaborés pour regrouper les informations sur le nombre de clients individuels qui ont recours aux services, le nombre de consultations urgentes par rapport aux consultations non urgentes aux services du PSCC pendant les heures normales et en dehors des heures normales et les ententes de prestation de services en collaboration. La collecte de donnée sur l'utilisation des services constitue un des volets de la mesure du rendement dans lequel le programme n'a pas réalisé de progrès. Ceci est principalement attribuable au manque de systèmes électroniques de données ou de systèmes efficaces dans les communautés pour recueillir des données sur le nombre de personnes ayant recours aux services, les types de problèmes de santé traités, le nombre d'évacuations médicales et les raisons pour lesquelles les patients sont évacués.
5. Conclusions
5.1 Conclusions relatives à la pertinence
En ce qui concerne les services de soins de santé primaires essentiels, urgents et très urgents, aucune autre option n'est offerte à l'échelon local aux Premières Nations qui vivent dans les communautés éloignées et isolées desservies par le PSCC. Par conséquent, la prestation de ces services cadre avec les principes de l'égalité d'accès énoncés dans la Loi canadienne sur la santé (1984) et la nécessité d'améliorer les résultats en matière de santé des Autochtones, conformément à la Politique sur la santé des Indiens (1979).
L'évaluation a également permis de faire ressortir l'harmonisation du programme avec les rôles, responsabilités et priorités de premier plan qui incombent au gouvernement fédéral et à la Direction générale de la santé des Premières nations et des Inuits de Santé Canada. Cependant, la mesure dans laquelle le PSCC répond aux priorités de la communauté est difficile à déterminer en raison de la nature du programme (p. ex. en grande partie réactif aux besoins émergents et urgents), de la mobilisation limitée de la communauté dans les soins primaires et du peu de données fiables sur l'utilisation des services.
Sans égard au mandat ou aux priorités du gouvernement, il est bien évident qu'il est nécessaire de poursuivre le PSCC, surtout si l'on tient compte des résultats en matière de santé des Premières Nations qui sont nettement inférieurs à ceux des personnes ne faisant pas partie d'une Première Nation. Cette situation est exacerbée par la complexité et les taux élevés de maladies chroniques, ainsi que par le nombre élevé de membres des Premières Nations atteints de plus d'un problème de santé.
5.2 Conclusions relatives au rendement
Dans l'ensemble, les communautés sont généralement satisfaites des services du PSCC et des soins hospitaliers qu'elles reçoivent. Le programme a réussi à rendre plus accessibles les soins de qualité aux clients et leur a permis de recevoir de tels soins. En s'appuyant sur les modèles de soins interdisciplinaires, le programme a facilité l'accès à un éventail de professionnels de la santé, y compris aux infirmières praticiennes. Toutefois, les défis liés à l'accessibilité des médecins continuent de varier d'une région à l'autre. De plus, dans certaines communautés, l'embauche d'un plus grand nombre d'infirmières praticiennes demeure problématique. Grâce à l'utilisation accrue des modèles de soins interdisciplinaires, les établissements offrant le PSCC ont réussi à atténuer les défis soulevés par la vérification réalisée en 2015 par le Bureau du vérificateur général, laquelle a conclu que le personnel infirmier prodiguait des soins qui sortaient de son champ d'activité prévu par la loi.
Les principaux défis soulevés par les informateurs clés en ce qui concerne l'accessibilité des services du PSCC dépassaient souvent le cadre du programme (p. ex. l'état et la capacité des installations, le transport médical et l'accès routier), ce qui souligne une fois de plus la nécessité de renforcer la communication et la collaboration entre les responsables des différents secteurs du portefeuille.
Les informateurs clés ont également fait état des obstacles qui entravaient l'accès aux soins, dont les pénuries de personnel ainsi que les lacunes touchant le matériel, les outils de diagnostic et l'optimisation de la télésanté et d'autres technologies axées sur les services.
Des solutions de rechange peu coûteuses et des méthodes complémentaires en matière de prestation de soins ont, dans une certaine mesure, été mises en place dans les communautés. Toutefois, il demeure difficile d'optimiser au maximum leur utilisation. À l'heure actuelle, 93 % des établissements offrant le PSCC sont équipés pour fournir des services de télésanté. Les informateurs clés ont clairement indiqué que la technologie est disponible, mais qu'ils continuaient de se heurter à plusieurs difficultés, notamment en ce qui concerne le manque de bande passante, la connectivité, la sensibilisation du personnel, sa capacité à utiliser le matériel, ainsi que la confusion entourant les modalités de rémunération des médecins qui dispensent des soins au moyen des services de télésanté. À terme, l'optimisation de la technologie disponible permettrait de renforcer l'efficacité du programme et de réaliser des économies dans la prestation des services, tout en multipliant les occasions d'offrir de la formation au personnel à distance.
Pour ce qui est de veiller à ce que le personnel soit bien outillé pour fournir des soins de qualité, la conformité aux exigences en matière de formation obligatoire s'est nettement améliorée. Les taux de réussite du personnel sont passés de 27 % en juin 2015 à 60 % en mars 2017. Cependant, ils varient considérablement d'une région à l'autre en raison de facteurs tels que l'horaire et la disponibilité des instructeurs, l'accès à des ressources pour remplacer les infirmières qui doivent renouveler leur agrément et le roulement du personnel. De plus, l'évaluation a révélé que le personnel ne se sentait pas toujours prêt à travailler dans les communautés éloignées et isolées des Premières Nations, car il connaissait peu leur culture.
Bien que les responsables du programme soient conscients du fait que les employés n'aient pas l'intention de s'engager à occuper un poste en soins infirmiers dans le cadre du PSCC pendant toute la durée de leur carrière, et que le roulement est normal dans le programme, les taux de roulement demeurent supérieurs aux attentes. Par exemple, en 2015-2016, 65 infirmières ont été embauchées dans le cadre du programme; or, 60 ont quitté leur emploi au cours de la même année. L'évaluation a révélé que le stress lié au travail, les possibilités d'emploi offertes ailleurs, l'éloignement et l'isolement des communautés et les conditions de travail globales sont les principaux facteurs contribuant au roulement du personnel.
Dans l'ensemble, depuis la mise en œuvre de la Stratégie de recrutement et de maintien en poste du personnel infirmier en 2012-2013, les taux de postes à pourvoir sont passés de 40 % à 16,2 % en mars 2017. Bien que l'on ait encore recours à des infirmières engagées par des agences, des économies cumulatives de 18 millions de dollars ont été réalisées, ce qui dépasse de loin les économies de coûts prévues qui étaient de 2 millions de dollars d'ici 2016-2017. Cette réduction des coûts a été possible en diminuant le nombre d'heures des infirmières engagées par des agences. Toutefois, en raison de l'augmentation des tarifs des agences, cela continue d'être un facteur générateur de coûts, même si moins de postes sont pourvus par les agences de dotation temporaire. De plus, les responsables du programme continuent d'être confrontés aux dépenses considérables liées aux heures prolongées (heures supplémentaires, rappel au travail et mise en disponibilité). Néanmoins, ils ont déjà commencé à étudier la possibilité de restructure les paramètres relatifs aux heures de travail prolongées dans le but d'établir des lignes directrices sur les heures supplémentaires qui cadrent mieux avec la structure des postes de soins infirmiers et des centres de santé.
En fournissant des services essentiels, y compris des soins urgents et très urgents après les heures normales, le PSCC contribue indéniablement à l'amélioration de l'état de santé des membres des Premières Nations dans les communautés éloignées et isolées. Toutefois, afin d'améliorer considérablement les résultats en matière de santé des résidants, il faut adopter une approche à volets multiples, selon laquelle le PSCC n'est qu'un des nombreux programmes intégrés au contexte de la prestation des services qui tient compte du vaste continuum de programmes communautaires destinés aux Premières Nations. À l'heure actuelle, l'intégration avec les services de santé provinciaux demeure limitée, de même que la communication et la collaboration entre les responsables des soins primaires, des soins à domicile et d'autres programmes communautaires, notamment celui qui est axé sur le mieux-être mental. En fait, la structure de programmes cloisonnée ainsi que la multitude de programmes et de fournisseurs de services rendent difficile la mise en place d'une approche intégrée pour la planification et la prestation des services de soins de santé.
6. Recommandations
Les quatre recommandations suivantes ont été formulées à partir des constatations de la présente évaluation :
Recommandation 1 :
Contribuer à une meilleure continuité des soins en améliorant la collecte de données, la communication et l'échange d'informations entre les divers fournisseurs de soins de santé et administrations.
Afin de mieux intégrer les services et d'améliorer le continuum des soins, il est nécessaire de renforcer la communication et la collaboration entre les responsables des programmes de santé fédéraux destinés aux Premières Nations (p. ex. soins à domicile et en milieu communautaire, mieux-être mental), de même qu'entre les divers fournisseurs de soins de santé et administrations (y compris les communautés des Premières Nations). Parmi les aspects à prendre en considération, mentionnons l'amélioration de la collecte et de la fiabilité des données, ainsi que l'échange d'informations visant à mieux orienter la planification et la prise de décisions.
Recommandation 2 :
Optimiser l'utilisation de la technologie pour la prestation de soins et de formation.
La télésanté et d'autres technologies disponibles dans la plupart des communautés ne sont pas utilisées à leur plein potentiel. Des mesures doivent être prises pour contrer les facteurs qui limitent le recours à la technologie, notamment les problèmes de connectivité (bande passante limitée), le manque de formation et de soutien technique, les problèmes d'entretien et la faible acceptation de la part des fournisseurs de services. De plus, il est possible d'optimiser l'utilisation de la technologie pour la prestation de formation au personnel de première ligne du PSCC.
Recommandation 3 :
Renforcer les stratégies de recrutement et de maintien en poste du personnel infirmier, y compris les efforts visant à remédier aux conditions qui contribuent au roulement élevé du personnel infirmier.
Il est particulièrement important de remédier aux conditions qui contribuent au roulement du personnel infirmier. Pour ce faire, il faut s'attaquer aux causes profondes liées au champ d'activité, à la sécurité et à la sûreté, à la gestion et au fonctionnement des postes de soins infirmiers et aux heures supplémentaires. Le Ministère parviendrait à une meilleure compréhension des facteurs sous-jacents au roulement s'il effectuait des recherches comportant une exploration de données, une analyse du marché du travail et un sondage auprès du personnel infirmier actuel ou ancien de Santé Canada, ce qui lui permettrait d'élaborer des stratégies de maintien en poste plus efficaces.
Recommandation 4 :
S'assurer qu'une formation culturelle structurée est disponible et suivie par tout le personnel infirmier travaillant dans les communautés éloignées et isolées des Premières Nations.
Afin d'offrir des services de santé adaptés aux besoins des communautés, il est important que les employés du PSCC aient une certaine connaissance de la culture des Premières Nations. Compte tenu de la diversité des communautés des Premières Nations, il est également important que la formation offerte soit adaptée aux communautés desservies par chaque établissement du PSCC. Présentement, une formation culturelle est donnée aux nouvelles infirmières dans le cadre du processus d'orientation, mais la qualité, la structure et la cohérence de la formation varient souvent d'un endroit à l'autre. S'assurer que tout le personnel infirmier, autant les nouveaux employés que les employés de longue date, suit une formation culturelle structurée peut indéniablement contribuer à la qualité des soins fournis et atténuer les préoccupations des employés quant à leur état de préparation pour la prestation de services de santé dans les communautés éloignées et isolées des Premières Nations.Annexe 1 – Modèle logique
Modèle logique du Programme des soins cliniques et aux clients (PSCC)
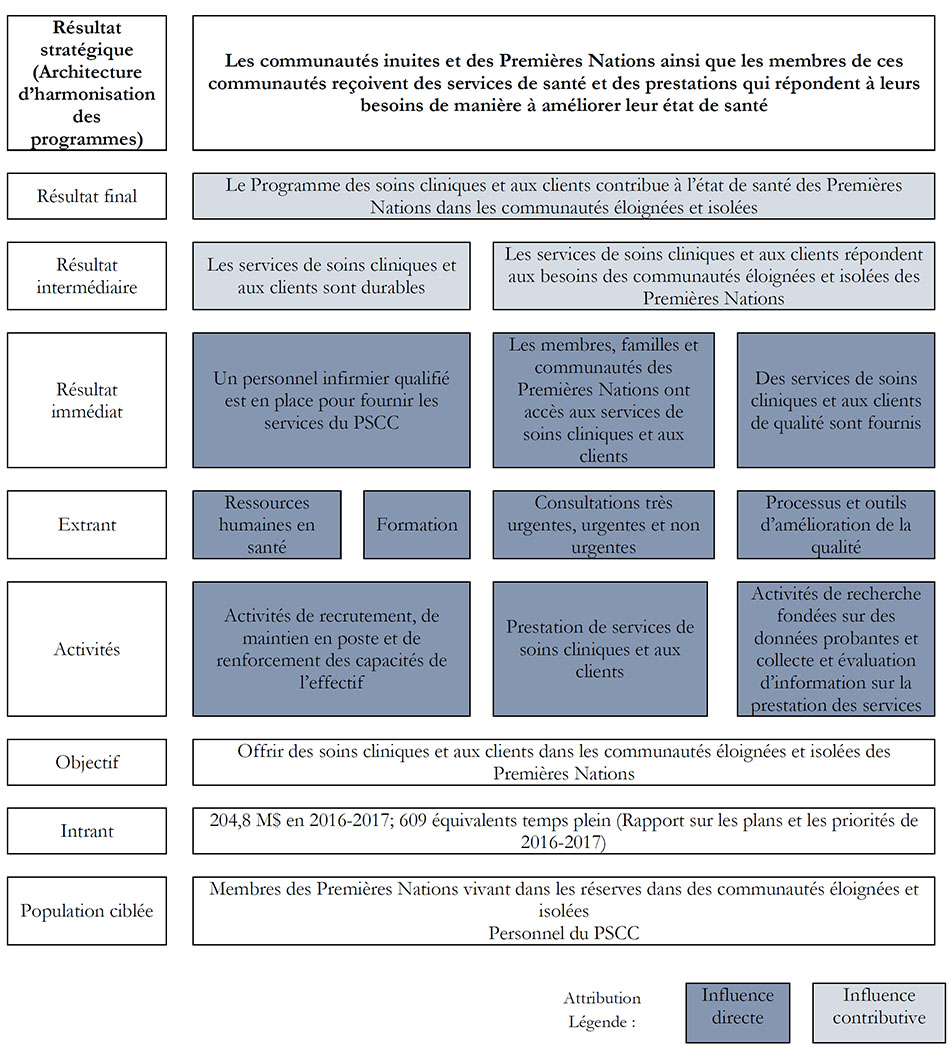
La description de la Modèle logique du Programme des soins cliniques et aux clients (PSCC)
Le programme s'adresse principalement aux membres des Premières Nations vivant à l'intérieur des réserves, dans des collectivités éloignées et isolées. D'après le Rapport sur les plans et les priorités 2016-2017, l'intrant du programme repose sur l'administration de 204,8 millions de dollars en 2016-2017 et de 609 équivalents temps plein. Le Programme des soins cliniques et aux clients a pour principal objectif de fournir des services de soins dans les collectivités des Premières Nations éloignées et isolées.
La première activité : Activités de recrutement, de maintien en poste et de renforcement des capacités de la main-d'œuvre est liée au premier extrant du programme : Ressources humaines en santé, et au deuxième extrant du programme : Formation.
La deuxième activité : Prestation de services de soins cliniques et aux clients est liée au troisième extrant du programme : Visites très urgentes, urgentes et non urgentes.
La troisième activité : Activités de recherche fondées sur des données probantes et collecte et évaluation d'information sur la prestation des services est liée au quatrième extrant du programme : Processus et outils d'amélioration de la qualité.
Les premier et deuxième extrants : Ressources humaines en santé et Formation donneront lieu au premier résultat immédiat : Le personnel infirmier a reçu la formation et a suivi les études requises pour fournir des services de SSC.
Le troisième extrant : Visites très urgentes, urgentes et non urgentes produira le deuxième résultat immédiat : Les membres, familles et collectivités des Premières Nations ont accès aux services de soins cliniques et aux clients.
Le quatrième extrant : Processus et outils d'amélioration de la qualité produira le troisième résultat immédiat : Des services de soins cliniques et aux clients de qualité sont fournis.
Le premier résultat immédiat : Le personnel infirmier a reçu la formation et a suivi les études requises pour fournir des services de SSC est lié au premier résultat intermédiaire : Les services de soins cliniques et aux clients sont durables.
Les deuxième et troisième résultats immédiats : Les membres, familles et collectivités des Premières Nations ont accès aux services de soins cliniques et aux clients; et Des services de soins cliniques et aux clients de qualité sont fournis sont liés au deuxième résultat intermédiaire : Les services de soins cliniques et aux clients répondent aux besoins des Premières Nations des collectivités éloignées et isolées.
Le premier résultat intermédiaire : Les services de soins cliniques et aux clients sont durables; et le deuxième résultat intermédiaire : Les services de soins cliniques et aux clients répondent aux besoins des Premières Nations des collectivités éloignées et isolées donneront lieu au résultat final : Le Programme des soins cliniques et aux clients contribue à l'état de santé des Premières Nations des collectivités éloignées et isolées.
Il est important de souligner que les activités, les extrants et les résultats immédiats sont des influences directes, tandis que les résultats intermédiaires et le résultat final sont des influences indirectes.
Le résultat final : Le Programme des soins cliniques et aux clients contribue à l'état de santé des Premières Nations des collectivités éloignées et isolées conduira au résultat stratégique du programme : Les communautés inuites et des Premières Nations ainsi que les membres de ces communautés reçoivent des services de santé et des prestations qui répondent à leurs besoins de manière à améliorer leur état de santé.
Annexe 2 – Description de l’évaluation
Portée de l'évaluation
L'évaluation a pour objectif de mesurer la pertinence et le rendement (efficacité, efficience et économie) du PSCC. Elle fournira au sous-ministre de Santé Canada et à la haute direction des données éclairant la prise de décisions relativement à la contribution du PSCC à la santé et à la sécurité des Premières Nations.
La période visée par l'évaluation comprend les activités réalisées entre avril 2012 et mars 2017. Toutefois, les données et les renseignements (évaluations, rapports sur le rendement et évaluations antérieures de programmes connexes) recueillis avant le 1er avril 2012 pourront servir à préciser le contexte ou à orienter l'analyse des tendances. L'évaluation s'appuie sur l'évaluation effectuée en 2012. Les évaluateurs analyseront d'autres rapports d'évaluation, ainsi que les réponses, les plans d'action de la direction et les rapports d'étapes qui y sont associés. Ils examineront également les rapports antérieurs du Bureau du vérificateur général du Canada jugés pertinents et les rapports de vérification interne de Santé Canada.
L'évaluation vise à examiner les enjeux fondamentaux et à répondre aux questions soulevées, présentés dans le tableau qui suit.
| Enjeux fondamentaux de l'évaluation | Questions proposées |
|---|---|
| Pertinence | |
1. Nécessité continue du programme Évaluation de la mesure dans laquelle le programme continue de répondre à un besoin démontrable et est adapté aux besoins des Canadiens. |
1.1 Quels sont les besoins actuels et futurs prévus en matière de service de soins cliniques et aux clients dans les communautés des Premières Nations éloignées et isolées? |
2. Harmonisation avec les priorités du gouvernement et des Premières Nations Évaluation des liens entre les objectifs du programme et (i) les priorités du gouvernement fédéral, (ii) les résultats stratégiques du Ministère et (iii) les priorités des Premières Nations. |
2.1 Le Programme des soins cliniques et aux clients cadre-t-il avec les priorités du gouvernement fédéral? 2.2 Le Programme des soins cliniques et aux clients cadre-t-il avec les résultats stratégiques du Ministère? 2.3 Le Programme des soins cliniques et aux clients cadre-t-il avec les priorités des Premières Nations? |
3. Harmonisation avec les rôles et les responsabilités du gouvernement fédéra Évaluation du rôle et des responsabilités du gouvernement fédéral relativement à l'exécution du programme. |
3.1 Le Programme des soins cliniques et aux clients cadre-t-il avec le rôle et les responsabilités du gouvernement fédéral? 3.2 Le Programme des soins cliniques et aux clients reproduit-il, complète-t-il ou chevauche-t-il d'autres programmes et services de Santé Canada, ou d'autres ministères fédéraux ou provinciaux? 3.3 Les services cliniques fournis dans les établissements de santé dans des communautés éloignées et isolées sont-ils intégrés et conformes aux règlements en matière de santé adoptés par ces provinces? |
| Rendement | |
4. Réalisation des résultats escomptés Évaluation des progrès réalisés dans l'atteinte des résultats escomptés (y compris les résultats immédiats, intermédiaires et ultimes) par rapport aux cibles de rendement et à la portée du programme, à la conception du programme, ce qui comprend les liens et la contribution des extrants aux résultats. |
Dans quelle mesure le Programme des soins cliniques et aux clients a-t-il progressé par rapport à la réalisation des résultats? Immédiat : 4.1 Les membres, familles et communautés des Premières Nations ont accès aux services de soins cliniques et aux clients. 4.2 Un personnel qualifié est en place pour fournir les services de soins cliniques et aux clients. 4.3 Des services de soins cliniques et aux clients de qualité sont fournis. Intermédiaire : 4.4 Les services de soins cliniques et aux clients sont durables. 4.5 Les services de soins cliniques et aux clients répondent aux besoins des communautés éloignées et isolées des Premières Nations. Long terme : 4.6 Le PSCC contribue à l'état de santé des communautés éloignées et isolées des Premières Nations. |
5. Démonstration de l'efficience et de l'économie Évaluation économique de l'utilisation des ressources liées à la production d'extrants et au progrès relativement aux résultats escomptés. |
5.1 Le programme fait-il une utilisation optimale de ses ressources? 5.2 Le programme a-t-il produit ses extrants et atteint ses résultats de la manière la plus économique possible? 5.3 Existe-t-il des possibilités d'améliorer la coordination du programme et des services entre les différentes administrations fédérales et provinciales? 5.4 Dans quelle mesure a-t-on eu recours à la technologie ou à d'autres approches novatrices pour la prestation de services dans le cadre du programme? |
Méthodes de collecte et d'analyse des données
Les sources d'information utilisées dans le cadre de la présente évaluation comprennent une analyse documentaire, un examen des documents, des sondages, des entrevues auprès d'informateurs clés et des études de cas. Les données ont été analysées par triangulation des données recueillies auprès de différentes sources et selon les méthodes décrites ci-dessous.
- Examen des documents, des dossiers et des données. Un certain nombre de documents et de dossiers internes, d'études, de politiques, de manuels et d'autres documents pertinents de la DGSPNI ont été examinés. Il s'agit, entre autres, des modèles de rapport des postes de soins infirmiers, des tableaux de bord – Soins infirmiers, y compris des coûts des agences de soins infirmiers, des tableaux de bord – Formation, des rapports sur la durabilité, des inventaires des postes de soins infirmiers, des tableaux de bord – Services essentiels et d'autres documents, données et dossiers régionaux liés aux hôpitaux fédéraux.
- L'analyse documentaire a porté sur la documentation parallèle et d'autres rapports traitant des besoins en soins de santé, de la conception et de la prestation de programmes similaires dans les communautés éloignées et isolées, ainsi que sur des évaluations antérieures.
- Entrevues de 46 informateurs clés, soit des employés du programme de l'accords de contribution de la DGSPNI (cinq), des représentants des bureaux régionaux de la DGSPNI (neuf), des représentants d'autres programmes de Santé Canada (deux), des gouvernements provinciaux (cinq), des directeurs des services de santé (13), des autorités régionales de la santé (neuf) et des associations de santé (trois). Des treize directeurs des services de santé interviewés, sept proviennent des communautés ayant conclu une entente de transfert.
- Sondage auprès de 118 professionnels de la santé travaillant dans des communautés dont les services de santé sont gérés par Santé Canada ou par une Première Nation. La plupart des professionnels de la santé sont des infirmières autorisées et des infirmières praticiennes (61 %), des infirmières responsables ou des infirmières gestionnaires (31 %), des directeurs des services de santé (six pour cent), des gestionnaires ou directeurs de programmes (quatre pour cent) et autres (médecins ou paramédicaux, deux pour cent). Quatorze pour cent du nombre total de professionnels de la santé sondés travaillent seulement dans des communautés dont les services sont gérés par les Premières Nations, 58 % travaillent seulement dans les services gérés par Santé Canada et 22 % travaillent pour Santé Canada et les Premières Nations (cinq pour cent n'ont pas indiqué quel était leur employeur).
Nous avons obtenu une liste d'infirmières responsables ou d'infirmières gestionnaires de Santé Canada pour réaliser les sondages. Cette liste a été mise à jour et élargie par les bureaux régionaux de la DGSPNI pour y inclure toutes les infirmières autorisées et les infirmières praticiennes à temps plein et à temps partiel. Santé Canada ne tient normalement pas de liste de coordonnées des professionnels de la santé qui travaillent dans les communautés dont les soins sont gérés par les Premières Nations. Pour communiquer avec cette population (douze communautés en Saskatchewan, neuf au Québec et quatre en Ontario), un sondage à lien ouvert a été créé et envoyé à l'infirmière responsable ou aux infirmières gestionnaires de chacune de ces communautés. Les infirmières gestionnaires ont ensuite transféré le lien à d'autres professionnels de la santé travaillant dans leur communauté respective.
Le taux de réponse au sondage s'est établi à environ 32 %. Puisqu'un lien ouvert a été envoyé aux infirmières dans les communautés de la Saskatchewan et du Québec ayant conclu une entente de transfert, il est impossible de calculer le taux de réponse pour ces communautés.
| Région | Base du sondage |
Courriels ayant rebondi/pas de no de téléphone |
Total de personnes jointes |
Terminé | Taux de réponse |
|---|---|---|---|---|---|
| Alberta | 33 | 2 | 31 | 9 | 29 % |
| Saskatchewan | 14 | 0 | 13 | 11 | s.o. |
| Manitoba | 206 | 25 | 182 | 63 | 35 % |
| Ontario | 201 | 76 | 126 | 26 | 21 % |
| Québec | 19 | 7 | 14 | 9 | s.o. |
| Total | 476 | 110 | 366 | 118 | 32 % |
- Au total, sept études de cas ont été réalisées dans le cadre desquelles des visites ont été effectuées dans cinq communautés éloignées et isolées (une dans chacune des cinq régions) et un hôpital fédéral au Manitoba. Une des études de cas portait sur les services de soins infirmiers de la RSPN de la Colombie-Britannique dans le but de dégager des pratiques exemplaires. Au total, 73 entrevues individuelles ou en groupes ont été menées dans le cadre des études de cas communautaires et de la visite à l'hôpital Percy E. Moore au Manitoba. Deux des cinq études de cas communautaires ont été menées dans des communautés dont les services de santé sont gérés par les Premières Nations et trois dans des communautés dont les services sont gérés par Santé Canada. Le tableau qui suit présente une ventilation détaillée des entrevues réalisées selon le type de communauté.
| Type d'étude de cas | Description |
|---|---|
| Communautés dont les services de santé sont gérés par les Premières Nations (deux) | Un total de 33 représentants ont été interviewés, soit :
|
| Communautés dont les services de santé sont gérés par Santé Canada (trois) | Un total de 25 représentants ont été interviewés, soit :
|
| Hôpital Percy E. Moore au Manitoba | Un total de 15 représentants ont été interviewés, soit :
|
En outre, les évaluateurs ont visité des installations et examiné les plans de santé de toutes les communautés, à l'exception de Fox Lake en Alberta. Ils ont également examiné divers documents fournis par l'hôpital.
L'étude de cas de la RSPN de la Colombie-Britannique englobait un examen des documents accessibles au public et des entrevues téléphoniques auprès de sept représentants de la RSPN et du gouvernement provincial de la Colombie-Britannique.