Phase I de l'évaluation du Programme de mieux-être mental
Format PDF (1,34 Mo, 105 pages)
Remerciements
La présente évaluation a été renforcée par les conseils, les idées et le dévouement du Groupe consultatif sur l'évaluation. Nous tenons à remercier le Groupe consultatif pour le temps précieux qu'il a consacré à de nombreuses étapes du projet.
Nous tenons également à remercier les nombreuses personnes qui ont contribué à l'évaluation en faisant part, à l'équipe chargée de l'évaluation, de leurs vastes connaissances et expériences.
Table des matières
- Liste des abréviations et des sigles
- Résumé
- Réponse de la direction et plan d'action
- 1. Introduction
- 2. Description du programme
- 3. Méthodologie de l'évaluation
- 4. Pertinence du programme
- 5. Efficacité
- 6. Conception, prestation et efficacité
- 7. Domaines thématiques
- 8. Conclusions
- 9. Recommandations en lien avec la phase chiffre romain 1
- Annexe A : Investissements dans le cadre du financement du PMEM
- Annexe B : Modèle logique
- Annexe C : Questions de l'évaluation
- Annexe D : Méthodologie et approche analytique de l'évaluation
- Annexe E : Références
Liste des abréviations et des sigles
- APN
- Assemblée des Premières Nations
- MRC
- Modèle de rapport communautaire
- GCE
- Groupe consultatif sur l'évaluation
- CCMMPN
- Cadre du continuum du mieux-être mental des Premières Nations
- DGSPNI
- Direction générale de la santé des Premières Nations et des Inuit
- ACS Plus
- Analyse comparative entre les sexes Plus
- PSS-RQPI
- Programme de soutien en santé – résolution des questions des pensionnats indiens
- SAC
- Services aux Autochtones Canada
- ITK
- Inuit Tapiriit Kanatami
- PMEM
- Programme de mieux-être mental
- EMEM
- Équipe de mieux-être mental
- SNPSI
- Stratégie nationale de prévention du suicide chez les Inuit
- PNLAADA
- Programme national de lutte contre l'abus de l'alcool et des drogues chez les Autochtones
- CT
- Conseil du Trésor
- 2ELGBTQIA+
- Personnes bispirituelles, lesbiennes, gaies, bisexuelles, transgenres, queers, intersexuées et autres personnes faisant partie des communautés de la diversité sexuelle et de genre
Résumé
Contexte
Entre 2015-2016 et 2020-2021, la Direction générale de la santé des Premières Nations et des Inuit (DGSPNI) au sein de SAC a fourni du financement et du soutien aux programmes et services de mieux-être mental destinés principalement aux Premières Nations et aux Inuit et offerts, pour la plupart, dans les réserves et dans l'Inuit Nunangat. Dans de nombreux cas, les services et les programmes sont fournis directement par les communautés et les organisations des Premières Nations et des Inuit, et par des organisations non gouvernementales. Au cours de cette période, le Programme de mieux-être mental (PMEM) a financé un large éventail de services de mieux-être mental, notamment les suivants :
- soutien en matière de santé et soutien culturel tenant compte des traumatismes pour les survivants et les survivants intergénérationnels des pensionnats indiens et des externats indiens fédéraux, ainsi que pour les personnes touchées par la tragédie des femmes, des filles et des personnes 2ELGBTQIA+ autochtones disparues et assassinéesNote de bas de page 1;
- traitement de la toxicomanie;
- soutien communautaire, y compris ce qui suit :
- promotion de la vie, prévention du suicide et interventions en cas de crise
- prévention de la toxicomanie
- équipes de mieux-être mental
- sites de services d'accompagnement pour le traitement par agonistes opioïdes (TAO).
Le PMEM est orienté par les cadres fondamentaux des partenaires, notamment le Cadre du continuum du mieux-être mental des Premières Nations (CCMMPN), Honorer nos forces, et la Stratégie nationale de prévention du suicide chez les Inuit. Conformément à ces cadres, des changements ont été apportés au programme au cours de la période évaluée pour consolider de nombreux volets de financement communautaire afin de réduire les cloisonnements, d'accroître la flexibilité, et de mieux soutenir les communautés dans la prise en considération des priorités et la satisfaction des besoins.
Portée et méthodologie de l'évaluation
L'évaluation a porté sur la période de 2015-2016 à 2020-2021. Un Groupe consultatif sur l'évaluation (GCE), composé de partenaires des Premières Nations et inuits, a été sollicité pour appuyer la conception et la réalisation de l'évaluation. Le présent rapport d'évaluation couvre la première phase de ce qui devrait être un processus en deux phases. La phase initiale était axée sur la gouvernance, et se limitait à des perspectives régionales et nationales sur des enjeux clés. Elle comprenait une recommandation concernant la nécessité d'une phase de travail supplémentaire qui serait dirigée par les Autochtones et axée sur les communautés. Au moment de la rédaction du présent rapport, des discussions étaient en cours pour faire progresser la deuxième phase de l'étude.
Conformément à la Politique sur les résultats du Conseil du Trésor (CT) et à l'article 42.1 de la Loi sur la gestion des finances publiques, l'objectif de la première phase de l'évaluation était de déterminer la pertinence et le rendement sur les plans de l'efficacité, de la conception, de la prestation et de l'efficience du financement et du soutien du PMEM aux Premières Nations et aux Inuit, conformément au mandat du programme. L'évaluation a également porté sur des domaines thématiques et des enjeux prioritaires concernant le programme, les partenaires et le Ministère dans son ensemble, notamment le transfert de services, la pandémie de COVID-19, les changements climatiques, les enfants, les jeunes et les familles, ainsi que les répercussions selon l'optique de l'Analyse comparative entre les sexes Plus (ACS Plus).
L'évaluation a principalement porté sur les Premières Nations et les Inuit (c.-à-d., les services dans les réserves et dans le Nord), et a fait appel à des représentants régionaux et nationaux (p. ex., des représentants régionaux d'organisationsNote de bas de page 2). Une approche mixte a été utilisée pour mettre à profit les sources de données suivantes :
| Analyse documentaire | Examen des documents et des données | Entrevues avec des informateurs clés |
|---|---|---|
| (mise à profit de l'expertise et mise en contexte du PMEM) | (examen des documents du programme et des données de rapports) | (48 entrevues : représentants régionaux et nationaux des Premières Nations et des Inuit, représentants des centres de traitement, personnel de la DGSPNI) |
Principales constatations
Pertinence du programme
Le PMEM est demeuré très pertinent, et il y avait un grand besoin d'un financement permanent et adéquat. Le soutien et les services financés par le PMEM sont nécessaires en raison de l'héritage durable du colonialisme, et pour favoriser la santé et le mieux-être des Premières Nations et des Inuit tout au long de leur vie. De nombreux facteurs ont entraîné une augmentation de la demande pour les programmes et services financés par le PMEM, notamment la croissance continue de la demande, la pandémie de COVID-19, la réactivation des traumatismesNote de bas de page 3, l'approvisionnement en drogues toxiques et la crise persistante des surdoses. En outre, la période visée par l'évaluation a été marquée par davantage de discussions sur le mieux-être mental et par une sensibilisation accrue aux expériences des survivants (y compris les survivants des pensionnats indiens, des externats indiens fédéraux, de la rafle des années 60, et les personnes touchées par la tragédie des femmes, des filles et des personnes bispirituelles autochtones disparues et assassinées. Presque tous les informateurs clés (DGSPNI, Inuit, Premières Nations) s'entendent pour dire que le financement accordé dans le cadre du PMEM correspond aux priorités des Premières Nations et des Inuit, en raison de sa flexibilité accrue (en particulier grâce à l'harmonisation du mieux-être mental), des améliorations récentes du financement, et des investissements dans les enjeux clés déterminés par les partenaires. Quelques-uns ont indiqué que le financement pourrait être mieux harmonisé pour tenir compte des besoins en immobilisations et des populations prioritaires (voir ci-après).
| Domaines d'harmonisation | Possibilités d'harmonisation accrue |
|---|---|
|
|
Efficacité
Indicateurs de participation au programme
PSS-RQPI : augmentation de 57 % du nombre d'heures de counseling entre 2015 et 2021.
Centres de traitement : augmentation du nombre d'admissions pour la plupart des services et des groupes de clients.
EMEM : 50 % des communautés des Premières Nations et des Inuit y auront un accès d'ici 2019-2020 (contre 15 % en 2015).
TAO : le nombre de formes de soutien d'accompagnement qui sont financées par SAC dans les sites de TAO est passé de 15 (2017) à 72 (2020).
Les données sur le rendement du programme indiquent que l'accès aux services et l'adhésion à ceux-ci ont considérablement augmenté au fil du temps, notamment pour le Programme de soutien en santé – résolution des questions des pensionnats indiens (PSS-RQPI), les centres de traitement, les équipes de mieux-être mental (EMEM) et les services d'accompagnement pour le traitement par agonistes opioïdes (TAO).
Les informateurs clés et les recherches actuelles indiquent que le financement du PMEM a contribué à la prestation de services adaptés qui intégraient la culture, tenaient compte des traumatismes, étaient axés sur les forces, et évoluaient afin de répondre aux besoins des populations touchées par le programme. Selon les constatations de la phase chiffre romain 1, bien que ces services contribuent à un continuum de soins plus large, il y a des défis connues dans les régions, notamment en ce qui concerne l'accès à des services provinciaux de désintoxication médicale adaptés à la culture, à la gestion de cas, aux centres de traitement et aux programmes communautaires de lutte contre la consommation de substances. Les facteurs clés qui semblent affecter la mise en œuvre d'un système coordonné de mieux-être mental sont les suivants :
- absence de partenariat et d'investissement des provinces et des territoires;
- besoin de financement supplémentaire;
- capacité en matière de ressources humaines;
- installations/infrastructures limitées dans certaines communautés.
Conception, prestation et efficacité
L'un des principaux changements apportés au programme a été l'introduction de l'harmonisation des programmes de mieux-être mental de 2020, qui a donné une flexibilité accrue aux organismes ayant conclu des ententes de financement préétabli et de financement fixe pour planifier et mettre en œuvre des programmes de manière holistique et avec des responsabilités simplifiées en matière d'établissement de rapports. Certains ont estimé que le soutien offert par le PMEM pourrait être amélioré de façon à tenir compte des problèmes de gestion interne (p. ex., le roulement de personnel, les rapports de financement égarés au sein de la DGSPNI), à renforcer la communication (p. ex., en ce qui concerne l'harmonisation), à mettre l'accent sur l'uniformité des exigences liées à l'établissement de rapports, et à améliorer la collaboration intraministérielle. En effet, bien que le transfert de la DGSPNI de Santé Canada à SAC ait favorisé l'harmonisation et une vision commune, les informateurs clés ont estimé que les possibilités de faire progresser collectivement des enjeux clés (p. ex., les déterminants sociaux de la santé, les enfants et les jeunes) n'avaient pas été maximisées.
Malgré les améliorations apportées au programme (p. ex., l'augmentation de 56 % des dépenses sous forme de contributions), il est largement admis que les ressources financières disponibles dans le cadre du programme ne permettent pas de répondre à la demande de services. Concernant le financement du programme, les contraintes suivantes ont été relevées :
- Augmentation du besoin et de la demande : Les informateurs clés ont estimé que le financement n'avait pas suivi l'évolution de facteurs tels que la croissance démographique, l'inflation, la salariale compétitive, et l'augmentation de la demande dans le cadre du programme.
- Durabilité : Selon le personnel du PMEM, environ la moitié du financement total du programme était limité dans le temps. En outre, bien que le programme ait reçu un financement supplémentaire au cours de la période visée par l'évaluation, un montant estimé à 437,9 millions de dollars par an était du financement limité dans le temps qui devait être renouvelé. Le manque de financement durable crée des difficultés pour les communautés et les organismes de prestation de services. Les défis relevés concernent notamment le recrutement et le maintien en poste du personnel, la planification à long terme, l'élaboration de programmes, et la promotion du mieux-être mental.
- Croissance : Au début de la période d'évaluation (2016), moins de la moitié du financement du MWP comportait une indexation annuelle de 3 %, et le financement reçu au cours des années suivantes n'était pas assorti d'indexation, ce qui rendait difficile pour les collectivités de suivre le rythme de la hausse des coûts.
Outre l'amélioration des approches en matière de financement, les informateurs clésNote de bas de page 4, ont recommandé de renforcer le soutien à la main-d'œuvre liée au mieux-être mental en collaboration avec les organisations partenaires nationales, notamment au moyen d'une stratégie dédiée à la main-d'œuvre, d'un mentorat et d'une formation échelonnée, et en mettant l'accent sur l'échange de connaissances.
Domaines thématiques
Enfants et jeunes
Bien que plusieurs volets de financement disposent de la flexibilité nécessaire pour soutenir les enfants, les jeunes et les familles des Premières Nations et des Inuit, une des priorités communes cernées par les Premières Nations et les Inuit a été le soutien accru à ces groupes, notamment au moyen d'une prévention améliorée en matière de mieux-être mental et d'un dépistage précoce. Parmi les exemples de soutien possible figurent des programmes davantage axés sur la résilience, des services de counseling à l'école, des activités axées sur le territoire, et des services offerts dans les centres de traitement.
Certains informateurs ont estimé que les financements ciblés pour les enfants et les jeunes étaient limités dans le cadre du PMEM, et qu'il y avait un manque de coordination au sein du Ministère, ce qui fait en sorte que les jeunes « passent à travers les mailles du filet ». À l'échelle régionale, les Premières Nations et les Inuit ont également expliqué que la satisfaction des besoins des enfants, des jeunes et des familles peut être entravée par le manque d'installations ou d'infrastructures, le financement limité pour investir dans des programmes destinés à des populations spécifiques, et la capacité limitée du personnel à planifier et à exécuter des programmes. Ces défis peuvent être amplifiés pour les communautés éloignées et isolées, en particulier
Changements climatiques
Malgré la grande diversité des visions du monde, des connaissances, des perspectives et des contextes des Premières Nations et des Inuit, il faut reconnaître que les changements climatiques ont perturbé de nombreux déterminants du mieux-être des peuples autochtones, notamment la participation à des activités liées au territoire et à la culture, l'accès aux médecines traditionnelles, l'échange de connaissances entre les générations et la sécurité alimentaire. En outre, les évacuations ont entraîné une augmentation du stress, du deuil et de la réinstallation dans des environnements peu propices au mieux-être des membres de la communauté et des personnes associées aux services.
À l'échelle régionale, les représentants du PMEM, les EMEM et les travailleurs de soutien en santé et de soutien culturel ont soutenu les efforts d'urgence grâce aux interventions en cas de crise, à la coordination des services, et à la mise en place de services éphémères. Compte tenu de la menace croissante des événements liés aux changements climatiques et du lien étroit avec le mieux-être mental, on peut s'attendre à une augmentation continue de la demande de services. Les représentants ont convenu que les efforts de collaboration devraient être accrus avec les communautés et les organisations, et avec les équipes de gestion des urgences en santé.
Transfert de services
Le PMEM a déployé des efforts pour appuyer l'autodétermination et le contrôle des Premières Nations et des Inuits sur les services de mieux-être mental. Il s'agissait notamment d'offrir une flexibilité accrue dans les ententes de financement en consolidant les enveloppes budgétaires, en simplifiant les rapports, en soutenant le perfectionnement de la main-d'œuvre dirigé par des partenaires Autochtones et en misant sur la prise de décision décentralisée au moyen de structures de partenariat régionales.
Le principal obstacle déclaré au transfert des services était le besoin de financement supplémentaire et durable pour permettre aux communautés de d'offrir une série de programmes holistiques, de maintenir en poste du personnel qualifié, de stabiliser et de restaurer la capacité, d'accéder à la formation et de s'investir dans une planification à long terme. En outre, les conditions de financement et les exigences en matière de rapports qui avaient été promises aux organismes centraux ont été décrites par certains comme étant incompatibles avec la priorité qu'accorde SAC au transfert de services, ainsi qu'au manque de collaboration et d'intégration à l'interne. Bien qu'il n'existe pas de « pratique exemplaire » pour favoriser le transfert de services, les informateurs clés et l'analyse documentaire ont fait état de pratiques prometteuses qui peuvent concrétiser cette vision, notamment assurer un financement approprié (p. ex., adéquat, durable, flexible, à long terme, simplifié), rétablir la capacité, soutenir le perfectionnement de la main-d'œuvre, établir des partenariats pour le soutien (p. ex., entre le gouvernement et les ministères fédéraux, les Premières Nations et les Inuit, ainsi que les représentants provinciaux et territoriaux).
Pandémie de COVID-19
De nombreux défis ont été introduits ou amplifiés par la pandémie, notamment l'aggravation des problèmes de santé mentale et l'exacerbation des inégalités pour ce qui est des déterminants sociaux de la santé, des limitations des services, de l'augmentation de l'acuité des besoins, et des répercussions sur certains groupes. Les communautés ont été soutenues pour adapter et développer des services de mieux-être mental grâce à un afflux temporaire de fonds flexibles, entre autres mesures. En général, les communautés et les organisations ont lancé ou amélioré des programmes axés sur le territoire, adapté les programmes actuels pour tenir compte de mesures de santé publique, ou introduit des programmes virtuels.
Les autorisations de financement élargies et l'afflux de fonds flexibles ont été considérés comme des atouts pour atténuer les répercussions de la pandémie de COVID-19. Cependant, la nature limitée dans le temps du financement signifiait nécessairement que les communautés ne pouvaient pas maintenir les programmes, malgré la demande et la preuve de leur succès et de leur nécessité.
Recommandations en lien avec la phase chiffre romain 1
À la lumière des constatations du rapport d'évaluation, il est recommandé que SAC fasse ce qui suit :
- Étude de la phase chiffre romain 2 menée par des partenaires autochtones : SAC devrait soutenir une deuxième phase d'étude dirigée par les Autochtones et axée sur les voix des communautés des Premières Nations et des Inuit qui n'ont pas été prises en considération lors de la phase chiffre romain 1.
Étant donné que les perspectives communautaires n'ont pas été recueillies dans le cadre de l'étude actuelle, il sera important d'interagir avec les communautés ou les organisations bénéficiaires du financement, dont les contextes sont très variées, afin d'acquérir une compréhension globale du PMEM et de ses orientations futures. Cette deuxième phase devrait bonifier les échanges réguliers qu'ont les responsables du programme avec les partenaires autochtones, et permettre de se concentrer sur les domaines dans lesquels il est le plus nécessaire d'obtenir des renseignements supplémentaires selon le point de vue des communautés, notamment les domaines qui n'ont pas fait l'objet d'études récentes menées par les Autochtones. - Collaboration : SAC devrait examiner et définir des mesures pour faire progresser a) la collaboration intra ministérielle; et b) la collaboration régionale afin de mieux relever les défis complexes et à multiples facettes liés au mieux-être mental (p. ex., les déterminants sociaux de la santé, la planification de la gestion des urgences de santé, les enfants et les jeunes).
Les constatations de la phase chiffre romain 1 témoignent de la nature complexe et à multiples facettes du mieux-être mental (constatation 1), et des défis de coordination au sein du Ministère et à l'échelle régionale (c.-à-d., entre la DGSPNI, les partenaires des Premières Nations et inuits, et les représentants provinciaux et territoriaux) (constatations 4, 7, 9, 11). L'étude des possibilités de renforcement de la collaboration intra ministérielle (c.-à-d., horizontale) en vue de se concentrer sur une action concertée pourrait favoriser la progression des enjeux clés déterminés lors de la phase chiffre romain 1 (p. ex., les déterminants sociaux de la santé, la gestion des urgences de santé, les enfants et les jeunes). En outre, il est important de continuer à faire progresser les partenariats régionaux coordonnés et collaboratifs (c.-à-d., avec les partenaires régionaux des Premières Nations et des Inuit, et les représentants des systèmes de santé des provinces et territoires) afin de combler collectivement le continuum des services de mieux-être mental, de réduire les chevauchements, et de réaliser des progrès dans la réduction des inégalités en matière de santé. - Financement : SAC devrait élaborer des options pour surmonter les difficultés d'exécution du programme créées par les restrictions des dépenses en immobilisations, et réexaminer et mettre à jour, le cas échéant, les modes de financement du programme, y compris sur le plan de la nécessité d'un financement permanent suffisant comportant des facteurs d'indexation appropriés, et la répartition appropriée des fonds disponibles.
Le manque de financement demeure un obstacle important pour ce qui est de répondre à la demande et d'obtenir des résultats (constatation 8). Plusieurs problèmes ont été soulignés par les informateurs clés : le financement n'a pas suivi le rythme des besoins, certaines restrictions (c.-à-d., en matière d'immobilisations) ont limité l'exécution des programmes, tous les financements n'étaient pas admissibles à la croissance, et la nature limitée dans le temps de certaines améliorations n'a pas permis une planification et une exécution durables. Il est donc essentiel de continuer à se concentrer sur l'octroi d'un financement adéquat, durable, équitable, flexible (y compris les besoins en installations/immobilisations) et à long terme, et de plaider en sa faveur, afin d'aider les Premières Nations et les Inuit à faire progresser leurs priorités. - Perfectionnement de la main-d'œuvre : SAC devrait travailler en collaboration avec les partenaires des Premières Nations et Inuits pour explorer les possibilités et les mécanismes qui pourraient soutenir davantage le développement de la main-d'œuvre et appuyer une analyse actualisée des impacts des salaires compétitifs sur le développement et la rétention de la main-d'œuvre.
Les constatations de la phase chiffre romain 1 indiquent que le soutien à la main-d'œuvre est un domaine prioritaire, qui s'inscrit dans la vision plus large du soutien au transfert de services (constatations 8, 12). La création d'une stratégie en matière de main-d'œuvre, le mentorat, et la formation échelonnée dans une optique propre aux Premières Nations et aux Inuit pourraient être des possibilités à étudier davantage dans ce domaine. En outre, une meilleure connaissance des salaires et des rémunérations pourrait renforcer la capacité des communautés et des organisations à recruter et à maintenir en poste les professionnels du mieux-être mental. - Mesure du rendement : SAC devrait travailler en collaboration avec les partenaires pour déterminer les possibilités d'harmoniser les activités de mesure du rendement avec les perspectives de la communauté en matière de mieux-être, assurer l'harmonisation entre le modèle logique et les indicateurs, et continuer à financer les évaluations de recherche menées par les partenaires pour recueillir des renseignements approfondis et utilisables sur le programme (p. ex., les sujets importants, les questions et les considérations propres à des groupes au sein de la population dans le cadre du PMEM).
En travaillant avec les partenaires des Premières Nations et inuits, la mesure du rendement pourrait être améliorée dans le cadre du programme grâce à des approches adaptées à la culture, tenant compte des traumatismes, et conformes à des perspectives distinctes sur le mieux-être. La collaboration dans ce domaine ainsi que les ressources pourraient améliorer la capacité du personnel communautaire à garantir la mise en place de systèmes de données, de stratégies et de processus adéquats pour recueillir et utiliser des données significatives. Il convient également de veiller à améliorer la clarté et la précision du modèle logique, y compris les liens entre les activités, les indicateurs et les résultats escomptés du programme. La mesure du rendement peut être facilitée par un modèle logique cohérent et l'utilisation d'indicateurs, et par les modèles d'établissement de rapports et les outils de collecte de données associés. En outre, il est recommandé que le PMEM continue à financer des évaluations de recherche menées par les partenaires, qui pourraient contribuer à améliorer les résultats.
Réponse de la direction et plan d'action
Titre de l'évaluation : Évaluation du programme de mieux-être mental
Réponse globale de la direction
Aperçu
La présente réponse de la direction et le plan d'action ont été élaborés pour donner suite aux recommandations présentées dans l'évaluation du programme de mieux-être mental. Le plan d'action a été élaboré par la Direction générale de la santé des Premières Nations et des Inuits (DGSPNI) de Services aux Autochtones Canada (SAC-DGSPNI) en collaboration avec la Direction de l'évaluation.
La DGSPNI reconnaît et approuve les recommandations énoncées dans le rapport de la première phase de l'évaluation du programme de mieux-être mental menée par la Direction de l'évaluation de SAC.
La DGSPNI s'engage à soutenir les peuples autochtones dans leur cheminement vers l'autodétermination et à transférer le contrôle des services à des partenaires autochtones. SAC-DGSPNI reconnaît que le bien-être mental est une priorité clé pour les Premières Nations, les Inuits et les Métis, et continuera de travailler avec ses partenaires et les communautés pour faire progresser leurs priorités en matière de bien-être mental.
La période d'évaluation a coïncidé avec une période de changements considérables, tant internes qu'externes. La DGSPNI a été transférée de Santé Canada au nouveau ministère des Services aux Autochtones; le programme de mieux-être mental a regroupé un certain nombre de « sous-sous-programmes » sous un seul « sous-programme » afin d'accroître la flexibilité dans la prestation du programme et la production de rapports; La pandémie de la COVID-19 a eu un impact sur les besoins en matière de mieux-être mental et sur la façon dont les services ont été fournis.
La DGSPNI-SAC s'est engagée à donner suite à toutes les recommandations et a déjà commencé une grande partie de ce travail. Elle a également hâte d'entendre directement les partenaires autochtones dans le cadre des études de la « phase deux » et d'utiliser les recommandations qui en ressortiront pour apporter d'autres améliorations.
Depuis la période d'évaluation, la DGSPNI-SAC a travaillé avec des partenaires pour apporter des changements qui répondent à bon nombre des recommandations proposées dans ce rapport. Le financement du programme de mieux-être mental a plus que doublé depuis le début de la période d'évaluation, avec des investissements pour des services nouveaux, améliorés ou renouvelés dans les budgets 2016, 2017, 2018, 2019, 2021, 2022 et 2024. En 2022, la DGSPNI de SAC a organisé le premier sommet national sur le mieux-être mental, qui a présenté les approches autochtones en matière de bien-être mental et a soutenu le partage des connaissances et la collaboration. Nous avons donné la priorité au développement de la main-d'œuvre, notamment en fournissant du financement aux partenaires autochtones pour élaborer une stratégie de main-d'œuvre et pour explorer la création d'une association de main-d'œuvre en matière de bien-être mental. Nous avons soutenu les approches d'évaluation dirigées par les Autochtones, notamment en finançant deux excellents travaux entrepris par le First People's Wellness Circle, qui ont utilisé des méthodologies culturellement pertinentes et appropriées pour évaluer l'impact du Programme de soutien en santé pour la résolution des questions des pensionnats indiens. Enfin, nous avons travaillé à la modernisation de notre approche des résultats en élaborant un cadre de résultats organisé autour de quatre piliers : la disponibilité, l'accessibilité, la qualité et l'efficacité.
Bien que nous soyons d'accord avec toutes les recommandations, il est important de noter que certains éléments de la recommandation 3 échappent au contrôle direct du Programme de mieux-être mental. En particulier, le Programme de mieux-être mental n'a pas le contrôle ultime sur les niveaux budgétaires annuels du programme, les profils de financement ou les indexations de financement. La réponse à cette recommandation reflète des actions qui relèvent de la portée du programme.
Un examen annuel de la réponse de la direction et du plan d'action sera effectué par la Direction de l'évaluation de ISC et partagé avec le Comité de la mesure du rendement et de l'évaluation (CMRE) de ISC afin de suivre les progrès et les activités.
Assurance
Le plan d'action présente des mesures appropriées et réalistes pour répondre aux recommandations de l'évaluation, ainsi que des échéanciers pour lancer et terminer les mesures.
Matrice du plan d'Action
Recommandation 1
SAC devrait soutenir une deuxième phase d'étude dirigée par les Autochtones et axée sur les voix des communautés des Premières Nations et des Inuit qui n'ont pas été prises en considération lors de la phase chiffre romain 1.
Mesure 1.1 : Services aux Autochtones Canada appuiera une deuxième phase d'étude dirigée par des Autochtones en finançant des évaluations dirigées par des Autochtones et axées sur la communauté des centres de traitement, des équipes de bien-être mental et des services d'accompagnement aux agonistes opioïdes. (31 mars 2026, à confirmer avec les partenaires qui entreprennent les travaux)
Gestionnaire responsable (titre/secteur)
Directrice Générale, Direction du bien-être mental et de la promotion de la santé, DGSPNI
Dates prévues de début et d'achèvement
Date de début : 01/01/2025
Fin : 31/03/2026
Contexte/Justification de l'élément d'action
Status : La mise en œuvre n'a pas commencé
Contexte : Services aux Autochtones Canada s'engage à soutenir les approches autochtones et culturellement pertinentes pour évaluer le financement et les services des programmes de bien-être mental.
Certains aspects du programme de bien-être mental ont déjà fait l'objet d'une évaluation et d'une appréciation dirigées par des Autochtones. Par exemple, le ministère a financé le First Peoples Wellness Circle pour élaborer deux évaluations de l'impact et du besoin continu du Programme de soutien en santé pour la résolution des pensionnats indiens. Les évaluations ont utilisé des approches culturellement pertinentes et tenant compte des traumatismes pour mobiliser les survivants, les membres de la communauté, les fournisseurs de services et les organismes financés. Les deux rapports ont été publiés en 2021 et 2024.
- Indian Residential School (IRS) Resolution Health Support and Cultural Support Program Stories – Qualitative Assessment – First Peoples Wellness Circle (fpwc.ca) (non disponible en français)
- Indian Residential School Resolution Health Support Program (IRS RHSP) Formative Analysis – First Peoples Wellness Circle (fpwc.ca) (non disponible en français)
Ce travail est également mis en évidence comme des actions dans le cadre de la recommandation 4 et sera publié parallèlement aux études de la phase deux.
S'appuyant sur les importants travaux entrepris par le First Peoples Wellness Circle, Services aux Autochtones Canada collaborera avec des partenaires autochtones pour évaluer le besoin continu, l'impact et l'efficacité de trois domaines essentiels du programme de mieux-être mental qui n'ont pas récemment fait l'objet d'évaluations dirigées par des Autochtones et qui ont reçu un financement accru au cours de la période d'évaluation.
Des évaluations ciblées des centres de traitement financés par le gouvernement fédéral, des équipes de mieux-être mental et des services d'accompagnement dans les sites de traitement aux agonistes opioïdes aideront le gouvernement fédéral et les partenaires autochtones à comprendre l'impact de la récente croissance du financement, à identifier les besoins émergents et à planifier stratégiquement l'avenir.
Recommandation 2
SAC devrait examiner et définir des mesures pour faire progresser a) la collaboration intra ministérielle; et b) la collaboration régionale afin de mieux relever les défis complexes et à multiples facettes liés au mieux-être mental (p. ex., les déterminants sociaux de la santé, la planification de la gestion des urgences de santé, les enfants et les jeunes).
Services aux Autochtones Canada continuera de collaborer avec les régions et les secteurs pour répondre aux besoins en matière de bien-être mental dans le contexte des déterminants sociaux de la santé et d'autres facteurs interdépendants.
Mesure 2.1 (a) : Établir un système de suivi des déclarations d'urgence locale, faciliter l'accès égal à l'information et améliorer les possibilités de collaboration entre le programme de bien-être mental et d'autres programmes/secteurs qui soutiennent les interventions d'urgence (Terminé, 2021).
Mesure 2.2 (b) : Organiser des sommets nationaux sur le bien-être mental des Autochtones (Terminé, 2024).
Mesure 2.3 (b) : Soutenir la collaboration régionale continue et le partage des connaissances avec les responsables du bien-être mental de chaque région de la DGSPNI, y compris le partage des mises à jour des tables de partenariat régionales. Réunions virtuelles mensuelles, réunions bilatérales annuelles et réunion annuelle en personne. (en cours)
Gestionnaire responsable (titre/secteur)
Directrice Générale, Direction du bien-être mental et de la promotion de la santé, DGSPNI
Dates prévues de début et d'achèvement
Date de début : 01/04/2021
Fin :
2.1 : 01/04/2021
2.2 : 17/10/2024
2.3 : en cours
Contexte/Justification de l'élément d'action
Status : Partiellement mise en œuvre
Contexte : Reconnaissant l'interdépendance du bien-être mental avec de nombreux autres facteurs, Services aux Autochtones Canada a pris un certain nombre de mesures pour favoriser une meilleure collaboration entre les secteurs et les régions.
Le programme de bien-être mental est guidé par des cadres clés élaborés avec et par des partenaires autochtones qui décrivent l'importance des déterminants sociaux dans la compréhension et l'amélioration du bien-être mental des Premières Nations et des Inuits.
Le ministère finance la mise en œuvre de la Stratégie nationale de prévention du suicide chez les Inuits et participe en tant que membre de l'équipe de mise en œuvre du Cadre du continuum du bien-être mental des Premières Nations.
En 2022, 2023 et 2024, le ministère a organisé les Sommets nationaux sur le bien-être mental des Autochtones, réunissant des communautés, des conseils tribaux, des organisations et des dirigeants pour partager les meilleures pratiques, établir de nouvelles collaborations et mettre en évidence les liens entre les secteurs.
En 2023, pour soutenir une approche plus holistique et axée sur les déterminants sociaux de la santé, le ministère a créé une nouvelle direction qui regroupe la responsabilité du bien-être mental, des enfants, des jeunes et des familles et d'une vie saine sous la direction d'un cadre supérieur dédié.
Services aux Autochtones Canada a également créé une équipe de gestion des urgences sanitaires pour soutenir les activités d'intervention et de rétablissement qui comprennent les urgences de santé publique, y compris les éclosions, les urgences sociales et de santé mentale, et les aspects sanitaires des urgences causées par des catastrophes naturelles ou accidentelles.
Recommandation 3
SAC devrait élaborer des options pour surmonter les difficultés d'exécution du programme créées par les restrictions des dépenses en immobilisations, et réexaminer et mettre à jour, le cas échéant, les modes de financement du programme, y compris sur le plan de la nécessité d'un financement permanent suffisant comportant des facteurs d'indexation appropriés, et la répartition appropriée des fonds disponibles
Services aux Autochtones Canada mettra à jour et affinera les formules de financement utilisées pour allouer les ressources en matière de bien-être mental sur une base continue, sur la base des données les plus pertinentes et les plus récentes, et financera le développement des connaissances pour éclairer l'établissement des coûts et l'allocation des fonds pour le programme de bien-être mental.
Mesure 3.1 : Mettre à jour les allocations de financement régionales basées sur la population avec les dernières données démographiques disponibles. (Terminé, 2024)
Mesure 3.2 : Travailler avec les établissements de santé et les infrastructures pour cartographier les besoins en infrastructures et identifier les options pour soutenir les besoins en capital communautaire liés au bien-être mental. (31 mars 2026)
Mesure 3.3 : Commander un ou plusieurs rapports pour évaluer le financement nécessaire pour continuer à fournir les services de bien-être mental existants et/ou pour étendre ou améliorer les services de bien-être mental en tenant compte de questions telles que les besoins en capital et en infrastructures, les escaliers mécaniques, la répartition des fonds et les salaires compétitifs. (31 mars 2026)
Gestionnaire responsable (titre/secteur)
Directrice Générale, Direction du bien-être mental et de la promotion de la santé, DGSPNI
Dates prévues de début et d'achèvement
Date de début : 01/04/2024
Fin :
3.1 : 01/07/2024
3.2 : 31/03/2026
3.3 : 31/03/2026
Contexte/Justification de l'élément d'action
Status : Partiellement mise en œuvre
Contexte : Services aux Autochtones Canada continuera de mettre à jour les allocations de financement régionales basées sur la population avec les dernières données démographiques disponibles (recensement et/ou registre des Indiens).
Dans le budget 2021, les allocations de financement régionales basées sur la population ont été élaborées à l'aide des données du registre des Indiens de 2020 et du recensement de 2016. Dans le budget 2024, ces allocations de financement régionales basées sur la population ont été mises à jour à l'aide des données du registre des Indiens de 2023 et du recensement de 2021.
Services aux Autochtones Canada continuera également de prendre en compte d'autres informations statistiques pertinentes (par exemple, les taux d'hospitalisation, les décès par surdose) lors de l'élaboration des allocations régionales pour des initiatives spécifiques et ciblées.
Services aux Autochtones Canada reconnaît que la demande de services de bien-être mental continue de croître, ainsi que l'augmentation des coûts des biens et services et un marché hautement concurrentiel pour la main-d'œuvre qualifiée et formée. Services aux Autochtones Canada utilise des analyses élaborées par des partenaires clés pour appuyer les demandes de financement (par exemple, le rapport sur la parité salariale de Thunderbird Partnership Foundation).
L'obtention d'un financement continu pour le bien-être mental avec des facteurs de croissance appropriés continuera d'être une priorité clé pour Services aux Autochtones Canada à l'avenir, tout en répondant aux priorités de la communauté et des partenaires liées aux investissements dans des capitaux majeurs.
Recommandation 4
SAC devrait travailler en collaboration avec les partenaires des Premières Nations et Inuits pour explorer les possibilités et les mécanismes qui pourraient soutenir davantage le développement de la main-d'œuvre et appuyer une analyse actualisée des impacts des salaires compétitifs sur le développement et la rétention de la main-d'œuvre.
Services aux Autochtones Canada continuera de travailler avec des partenaires autochtones clés pour soutenir le développement de la main-d'œuvre communautaire, notamment en fournissant du financement aux organisations autochtones pour élaborer des initiatives visant à soutenir, à améliorer et à développer la main-d'œuvre communautaire.
Mesure 4.1 : Fournir un financement aux organisations autochtones nationales (p. ex., Inuit Tapiriit Kanatami, Centre national pour la vérité et la réconciliation) et aux experts autochtones en la matière (p. ex., 2 Spirits in Motion, We Matter) pour élaborer des ressources et du matériel de formation à l'intention de la main-d'œuvre en santé mentale communautaire (Terminé en 2024)
Mesure 4.2 : Fournir un financement pour l'élaboration de l'analyse formative du First Peoples Wellness Circle pour le Programme de soutien en santé pour la résolution des pensionnats indiens, qui comprend des recommandations sur les besoins de formation et les possibilités de réseautage pour la main-d'œuvre spécialisée dans les traumatismes. (Terminé, 2024)
Mesure 4.3 : Soutenir le First Peoples Wellness Circle et la Thunderbird Partnership Foundation pour élaborer une stratégie de bien-être de la main-d'œuvre (Terminé, 2024)
Mesure 4.4 : Fournir un financement pour soutenir la Thunderbird Partnership Foundation et le First Peoples Wellness Circle afin d'explorer la création d'une association nationale de main-d'œuvre en matière de bien-être mental qui pourrait examiner diverses questions prioritaires, notamment la manière de continuer à évaluer les impacts des salaires compétitifs sur le développement et la rétention de la main-d'œuvre. (31 mars 2026)
Gestionnaire responsable (titre/secteur)
Directrice Générale, Direction du bien-être mental et de la promotion de la santé, DGSPNI
Dates prévues de début et d'achèvement
Date de début : 01/04/2021
Fin :
4.1 : 31/03/2024
4.2 : 31/03/2024
4.3 : 31/03/2024
4.4 : 31/03/2026
Contexte/Justification de l'élément d'action
Status : Partiellement mise en œuvre
Contexte : Le développement de la main-d'œuvre est une priorité clé, et Services aux Autochtones Canada travaille avec des organisations autochtones pour soutenir les travailleurs communautaires qui sont en première ligne de la prestation de services de bien-être mental. Il convient de noter que le ministère n'est pas l'employeur de la main-d'œuvre du secteur de la santé mentale communautaire ou du centre de traitement du bien-être mental et qu'il est limité dans sa capacité à influencer directement les salaires en dehors du financement de l'organisation qui emploie ces travailleurs.
Depuis 2016, le financement du programme de bien-être mental a augmenté de plus de 50 %. Les investissements ont permis d'améliorer les services de base et d'élargir les programmes et services à de nouveaux domaines du bien-être mental. Le financement du bien-être mental est principalement versé directement aux communautés et aux organismes de prestation de services, ce qui signifie que les augmentations de financement peuvent se traduire directement par une augmentation des salaires des travailleurs en bien-être mental, améliorant ainsi les efforts des organisations et des communautés en matière de recrutement et de rétention des travailleurs.
Malgré cela, les profils de financement à court terme peuvent décourager les augmentations de salaire, car les organisations évaluent les obligations financières à long terme par rapport aux engagements financiers à court terme. De plus, les limites de financement persistent également et entravent la capacité des communautés et des organisations à égaler les salaires offerts dans les sphères publique et privée.
Le ministère continue également de soutenir les efforts des partenaires autochtones pour mieux comprendre les besoins de la main-d'œuvre communautaire et de formuler des recommandations pour assurer la durabilité, la rétention et le soutien de la main-d'œuvre. Depuis 2022, le programme de mieux-être mental a fourni du financement aux organisations autochtones pour soutenir et développer la main-d'œuvre communautaire.
Services aux Autochtones Canada a également aidé la Thunderbird Partnership Foundation à mettre à jour son travail sur la parité salariale, la Thunderbird Partnership Foundation ayant publié en 2022 Building Sustainable Equity in First Nations Additions Treatment Programs.
Comme la Thunderbird Partnership Foundation a récemment mis à jour son travail sur la parité salariale et étant donné que la parité salariale sera probablement une préoccupation clé dans l'élaboration de l'association proposée pour la main-d'œuvre en bien-être mental, la SAC-DGSPNI aborde le volet de cette recommandation lié aux salaires compétitifs en proposant de fournir un financement pour les travaux sur le développement de la main-d'œuvre de manière plus générale. Cette approche reconnaît le travail que Thunderbird Partnership a déjà entrepris et l'aide à faire progresser les priorités sans être normative.
Recommandation 5
SAC devrait travailler en collaboration avec les partenaires pour déterminer les possibilités d'harmoniser les activités de mesure du rendement avec les perspectives de la communauté en matière de mieux-être, assurer l'harmonisation entre le modèle logique et les indicateurs, et continuer à financer les évaluations de recherche menées par les partenaires pour recueillir des renseignements approfondis et utilisables sur le programme (p. ex., les sujets importants, les questions et les considérations propres à des groupes au sein de la population dans le cadre du PMEM)
Services aux Autochtones Canada continuera de travailler en collaboration avec ses partenaires autochtones pour élaborer des approches culturellement appropriées et pertinentes en matière de mesure du rendement, en soutenant et en tirant parti du travail des partenaires autochtones et en mettant en œuvre le Cadre de résultats du programme de mieux-être mental.
Mesure 5.1 : Le Programme de mieux-être mental fournira du financement aux organisations autochtones pour renforcer leurs capacités et/ou mettre en œuvre des approches culturellement appropriées et pertinentes en matière de mesure du rendement et/ou d'évaluation. (31 mars 2025)
Mesure 5.2 : Le Programme de mieux-être mental fournira au Secrétariat du Conseil du Trésor un cadre de résultats du programme décrivant l'approche proposée par le Programme de mieux-être mental pour la mesure du rendement, les principales considérations liées à ce travail et la structure préliminaire du cadre de résultats. (Hiver/printemps 2024/2025)
Mesure 5.3 : Le Programme de mieux-être mental mettra en œuvre le cadre de résultats du programme, y compris le modèle logique et les considérations relatives aux indicateurs de rendement correspondants, élaborés sous les quatre thèmes clés de la disponibilité, de l'accessibilité, de la qualité et de l'efficacité. (31 mars 2026)
Gestionnaire responsable (titre/secteur)
Directrice Générale, Direction du bien-être mental et de la promotion de la santé, DGSPNI
Dates prévues de début et d'achèvement
Date de début : 01/04/2021
Fin :
5.1 : 31/03/2025
5.2 : 31/03/2025
5.3 : 31/03/2026
Contexte/Justification de l'élément d'action
Status : Partiellement mise en œuvre
Contexte : Services aux Autochtones Canada a collaboré étroitement avec des partenaires autochtones pour apporter des changements à la façon dont le programme de mieux-être mental mesure l'efficacité du programme et pour soutenir les approches autochtones et culturellement adaptées à la mesure et à l'évaluation du rendement. L'objectif de ce travail est de mieux aligner les approches de mesure du rendement sur les conceptions autochtones du bien-être mental, de soutenir le leadership autochtone dans la gestion et l'évaluation du rendement et de refléter l'engagement du Ministère envers la souveraineté des données autochtones.
La modernisation et la réforme seront guidées par le travail continu avec et par les partenaires autochtones et par l'élaboration du cadre de résultats du programme de mieux-être mental. Ces documents complets éclaireront et refléteront une nouvelle façon d'évaluer l'impact du programme, structurée autour de la compréhension de la disponibilité, de l'accessibilité, de la qualité et de l'efficacité des services.
Le financement annoncé dans le budget 2021 pour le bien-être mental des Métis a également été fourni pour soutenir le travail continu autour des stratégies, des données et des indicateurs du bien-être mental des Métis. Il n'y avait pas de financement dédié au bien-être mental des Métis au cours de la période d'évaluation, mais le financement du B2021 reflète un engagement plus large à soutenir le travail sur les données et les indicateurs dirigé par les Autochtones.
Services aux Autochtones Canada continue de travailler en partenariat pour déplacer l'accent de la mesure du rendement des extrants vers une approche qui appuie les mesures des résultats en matière de santé et de bien-être menées par les Autochtones. Cela comprend la modification des indicateurs pour refléter les quatre thèmes suivants : disponibilité; accessibilité; qualité; et efficacité.
1. Introduction
L'évaluation avait pour objectif général d'examiner les activités et le financement du Programme de mieux-être mental (PMEM), comme cela est indiqué dans le plan d'évaluation quinquennal de Services aux Autochtones Canada (SAC), et conformément à la Politique sur les résultats du CT et à l'article 42.1 de la Loi sur la gestion des finances publiques. L'évaluation vise les exercices 2015-2016 à 2020-2021. Le financement total alloué au PMEM de 2015-2016 à 2020-2021 était d'environ 2,1 milliards de dollars.
2. Description du programme
2.1 Contexte
Le PMEM a évolué au fil du temps pour tenir compte de la nécessité d'une approche holistique du mieux-être mental des Autochtones et harmoniser le programme avec leurs priorités en matière de mieux-être mental. Le PMEM s'appuie sur certains cadres importants dirigés par des partenaires, notamment le Cadre du continuum du mieux-être mental des Premières Nations (CCMMPN)Note de bas de page 5, Honorer nos forcesNote de bas de page 6, et la Stratégie nationale de prévention du suicide chez les Inuit (SNPSI)Note de bas de page 7. Chacun de ces cadres a été conçu pour être complet en ce qui concerne le mieux-être mental ancré dans la culture et les déterminants de la santé et du mieux-être propres aux Premières Nations et aux Inuit.
Le système des soins de santé pour les Premières Nations et les Inuit est complexe et relève à la fois des gouvernements fédéral, provinciaux et territoriaux et des Premières Nations et des Inuit. Les provinces ont la responsabilité de donner des services de santé (c.-à-d., les services médicaux et hospitaliers) à tous leurs résidents, y compris les Autochtones, mais elles ne fournissent généralement pas de services de santé directs dans les réserves. La DGSPNI finance les soins primaires et la santé publique dans certaines communautés des Premières Nations, et fournit aux Premières Nations et aux Inuit admissibles, quel que soit leur lieu de résidence, des prestations de santé supplémentaires dans le cadre du programme des Services de santé non assurés. Les territoires fournissent des services et des programmes de santé assurés à tous leurs citoyens, tandis que la DGSPNI fournit le programme des Services de santé non assurés ainsi que des fonds supplémentaires à certains programmes. Les organisations et les communautés des Premières Nations et des Inuit prennent de plus en plus en charge la prestation directe des services de santé financés par le gouvernement fédéral.
Le Plan stratégique (PDF) de la DGSPNI a été publié en 2012, lorsque la DGSPNI faisait partie de Santé Canada. Sa vision est « Des individus, des familles et des communautés en santé chez les Premières nations et les Inuits », et son résultat stratégique est « Dans le cadre des programmes de santé fédéraux de Santé Canada, les communautés inuites et les Premières nations ainsi que les membres de ces communautés reçoivent des services et des prestations de santé répondant à leurs besoins, de manière à améliorer leur état de santé. » Le Plan comporte quatre objectifs stratégiques :
- Services de santé de haute qualité
- Planification et relations concertées
- Rendement efficace et efficient
- Milieu de travail positif permettant aux employés d'exceller
La DGSPNI s'efforce de soutenir les membres des Premières Nations et les Inuit à atteindre leurs objectifs en matière de santé et de mieux-être, en travaillant de concert avec eux ainsi qu'avec les provinces et les territoires, dans le but de promouvoir des modèles collaboratifs en santé et en soins de santé qui appuient les personnes, les familles et les communautés, dans une perspective holistique, tout en respectant les rôles, les responsabilités et les compétences de chacun. Son travail est orienté par plusieurs documents clés, notamment un plan stratégique, un cadre de responsabilité et des cadres de mobilisation des partenaires. Au cours de la période d'évaluation, la DGSPNI a été transférée de Santé Canada à SAC lors de la création du Ministère en 2017Note de bas de page 8.
Dans le cadre du PMEM, la DGSPNI finance et soutient des programmes et des services de mieux-être mental destinés principalement aux Premières Nations et aux Inuit, qui sont essentiellement offerts dans les réserves et dans l'Inuit Nunangat. Dans de nombreux cas, les services et les programmes sont fournis directement par les communautés et les organisations de prestation de services des Premières Nations et des Inuit, et par des organisations non gouvernementalesNote de bas de page 9. Les rapports sur les programmes sont fournis sous la forme de divers instruments, tels que le modèle de rapport communautaire (MRCNote de bas de page 10), les instruments de collecte de données (ICD) et d'autres modèles de rapport.
Les descriptions ci-après englobent les domaines prioritaires du PMEM et donnent une image plus à jour du programme (c.-à-d., à la fin de la période d'évaluation, après les changements apportés par l'harmonisation des programmes de mieux-être mental de 2020, qui est abordée ci-après).
Soutien en matière de santé et soutien culturel
Programme de soutien en santé – résolution des questions des pensionnats indiens : Ce programme a été initialement mis en place dans le cadre de la Convention de règlement relative aux pensionnats indiens de 2006, et permet aux anciens élèves des pensionnats indiens et à leurs familles d'accéder à des services de counseling en santé mentale, de soutien émotionnel et culturel. Les services comprennent l'accès à du soutien culturel et à du soutien émotionnel, des services de counseling professionnel (individuel et familial), et de l'aide financière pour le coût des services de transport (pour accéder aux services de counseling ou au soutien culturel).
- Les travailleurs en soutien culturel et émotionnel sont embauchés par des organisations communautaires pour fournir des services. Les services de soutien culturel sont assurés par les Aînés ou les guérisseurs traditionnels, et les services de soutien émotionnel sont assurés par des travailleurs de la santé autochtones, qui sont formés et tiennent compte des traumatismes. Pour fournir ce soutien, SAC a conclu plus de 135 ententes de contribution avec des organisations dans tout le pays.
- Les services de counseling en santé mentale sont fournis par des prestataires de services réglementés, tels que des psychologues et des travailleurs sociaux, qui sont agréés dans leur province ou territoire, et inscrits auprès de SAC. Le financement des services professionnels de counseling en santé mentale est principalement assuré selon la formule de rémunération à l'acte (les prestataires de services facturent SAC). Dans les cas où il n'est pas possible d'obtenir localement du counseling professionnel en matière de santé mentale, SAC prend en charge le transport pour raison médicale, conformément aux politiques et aux lignes directrices du programme des Services de santé non assurés.
Femmes et filles autochtones disparues et assassinées : En juin 2018, en réponse au rapport provisoire de l'Enquête nationale sur les femmes et les filles autochtones disparues et assassinées, le gouvernement a annoncé le financement du soutien en matière de santé et du soutien culturel pour les survivants, les membres de leur famille, et les autres personnes touchées par cette tragédie. Ces services sont les mêmes que ceux offerts par le Programme de soutien en santé – résolution des questions des pensionnats indiens, mais font partie de l'enveloppe budgétaire de Grandir ensemble.
Externats indiens : En juin 2020, le gouvernement a annoncé le financement de soutien à la santé pour les anciens élèves des externats indiens fédéraux et les membres de leur famille. Les services de soutien en matière de santé et de soutien culturel des externats indiens sont les mêmes que ceux offerts par le Programme de soutien en santé – résolution des questions des pensionnats indiens, mais font partie de l'enveloppe budgétaire de Grandir ensemble.
Mieux-être mental dans la communauté
Les fonds sont alloués aux communautés en fonction des priorités et des besoins établis par la structure de partenariat régionale et les processus décisionnels. Une description du financement accordé aux communautés ou aux organisations fournissant des services de mieux-être mental aux communautés est présentée ci-après. Cette description n'inclut pas le financement pour la lutte aux dépendances et la prévention du suicide ou la promotion de la vie, qui sont tous deux abordés dans des sections distinctes. Une grande partie de ce financement relève de l'harmonisation du mieux-être mental.
Grandir ensemble : Grandir ensemble a été lancé en 1992 dans le but d'améliorer la qualité et l'accès, au niveau communautaire, à des services de santé mentale, de développement de l'enfant, des services de lutte contre l'abus de solvants et de prévention des blessures adaptés à la culture, holistiques et dirigés par la communauté. Le but est de contribuer à créer des environnements familiaux et communautaires sains dans lesquels les membres de la communauté et les enfants peuvent s'épanouir. Les communautés des Premières Nations et des Inuit ainsi que les gouvernements territoriaux peuvent bénéficier d'un financement dans le cadre de ce programme. L'attribution du financement est orientée par des tables et des structures de partenariat régional.
Pour des collectivités en bonne santé : Lancé en 1994, le programme « Pour des collectivités en bonne santé » a été conçu pour aider les communautés des Premières Nations et des Inuit ainsi que les gouvernements territoriaux à élaborer des approches communautaires pour la gestion de crise en matière de santé mentale. Les activités de santé mentale et d'intervention en cas de crise comprennent des évaluations, des services de counseling, l'aiguillage vers un traitement et un traitement de suivi, ainsi que les soins de suivi et la réadaptation des personnes et des communautés en situation de crise. Parmi les autres activités soutenues par le programme figurent les groupes de soutien par les pairs; les formations accréditées et adaptées à la culture sur la gestion et l'intervention en cas de crise; les formations sur la prévention des traumatismes et du suicide pour les membres de la communauté et les soignants; et les activités d'éducation et de sensibilisation qui permettent d'améliorer le mieux-être mental et la prévention du suicide. Le programme soutient également le renforcement des capacités communautaires en formant les soignants et les membres de la communauté pour qu'ils puissent offrir des programmes et des services liés à la santé mentale. L'attribution du financement est orientée par une table et des structures de partenariat régional.
Victimes de la violence : En 2014, la ministre de la Santé s'est engagée à verser 10 millions de dollars par année sur 10 ans pour soutenir la prévention de la violence familiale. L'Agence de la santé publique du Canada (ASPC) administre 7 millions de dollars pour lutter contre la violence familiale au Canada. La DGSPNI, pour sa part, gère 3 millions de dollars pour remédier aux problèmes de violence familiale chez les Premières Nations (dans les réserves) et les Inuit dans le cadre du programme des Services de santé non assurés et du PMEM. Le financement dans le cadre du PMEM est principalement destiné aux régions : environ 161 000 $ ont été versés à la Régie de la santé des Premières Nations de la Colombie-Britannique la première année, puis répartis entre les organisations autochtones nationales qui luttent contre la violence familiale les années suivantes (p. ex., l'Association des femmes autochtones du Canada, Pauktuutit).
Équipes de mieux-être mental : Les EMEM sont des équipes communautaires et multidisciplinaires, centrées sur le client, qui fournissent aux communautés des Premières Nations et des Inuit une variété de services et de soutien en matière de mieux-être mental culturellement sécuritaires, en utilisant une grande diversité de modèles de services qui peuvent inclure les interventions en cas de crise, le renforcement des capacités, les soins tenant compte des traumatismes, les soins axés sur le territoire, la prévention, l'intervention et le dépistage précoces, les soins de suivi, et la coordination des soins avec les services provinciaux et territoriaux. Toutes les EMEM sont définies et dirigées par la communauté, et peuvent adopter des approches cliniques courantes, culturelles et traditionnelles autochtones des services de mieux-être mental, couvrant le continuum des soins, de la prévention aux soins de suivi. Chaque EMEM est au service d'une communauté ou d'un groupe de communautés, et peut comprendre une variété de professionnels communautaires et cliniques. La combinaison des services fournis et la composition de l'équipe reflètent les besoins et les priorités de la communauté. Les EMEM sont mises en place par les communautés, les conseils tribaux ou les organisations des Premières Nations et des Inuit et leur financement est assuré par des accords de contribution avec la DGSPNI. Il y a actuellement 71 équipes au service de 359 communautés des Premières Nations et des Inuit.
Prévention du suicide et promotion de la vie
Stratégie nationale de prévention du suicide chez les jeunes Autochtones (SNPSJA) : Lancée en 2005, la SNPSJA soutient des activités communautaires visant à améliorer le mieux-être mental des jeunes, des familles et des communautés autochtones en renforçant les facteurs de protection et en diminuant les facteurs de risque de suicide. Les populations cibles sont les jeunes des Premières Nations vivant dans les réserves et les jeunes Inuit, âgés de 10 à 30 ans, qui vivent dans des communautés inuites reconnues. Les bénéficiaires admissibles comprennent notamment les suivants : les autorités sanitaires communautaires ou les conseils de bande des Premières Nations et des Inuit, les conseils tribaux, les gouvernements provinciaux ou territoriaux, les organisations de revendication territoriale des Premières Nations ou des Inuit, d'autres organisations des Premières Nations ou des Inuit, et d'autres organisations sans but lucratif soutenant les communautés des Premières Nations et des Inuit. Le financement est orienté par les principes suivants, selon lesquels les projets devraient : être axés sur des éléments probants; utiliser des approches communautaires; être dirigés par la communauté; être adaptés, pertinents, appropriés et sécuritaires sur le plan de la culture; intégrer des éléments de prévention primaires, secondaires et tertiaires; faire participer les jeunes de manière significative; prendre en considération différents niveaux de préparation de la communauté; respecter les cultures et traditions locales; promouvoir la prévention du suicide en tant que responsabilité de chacun; exécuter les mandats provinciaux et territoriaux; et promouvoir la vie et le mieux-être. Les modalités d'attribution des fonds aux bénéficiaires diffèrent d'une région à l'autre, et s'appuient sur les orientations données par les tables de partenariat et les structures décisionnelles.
Fonds de l'espoir pour les jeunes : Le Fonds de l'espoir pour les jeunes est une initiative nationale qui soutient des projets de promotion de la vie menés par des jeunes Autochtones et fondés sur la distinction. Soutenue par le budget de 2017, cette initiative est orientée par des jeunes Autochtones, et a permis d'investir 12 millions de dollars sur cinq ans, puis 3,4 millions de dollars par année par la suite. Les jeunes des Premières Nations et les jeunes Inuit orientent les approches en matière de financement selon des processus décisionnels distincts. L'admissibilité, les conditions et les modalités sont harmonisées avec celles de la SNPSJA.
Stratégie nationale de prévention du suicide chez les Inuit : La Stratégie nationale de prévention du suicide chez les Inuit a été élaborée par l'ITK et ses partenaires pour lutter contre les taux élevés de suicide chez les Inuit vivant dans l'Inuit Nunangat. Lancée en 2016, elle a été financée par des mesures provisoires en 2016 à hauteur de 9 millions de dollars sur trois ans en réponse au besoin de nouveaux financements pour soutenir le mieux-être mental des Inuit. Le budget de 2019 prévoit un engagement de 50 millions de dollars sur dix ans, à raison de 5 millions de dollars par année. Le financement est alloué directement à l'ITK et aux organisations régionales de revendication territoriale.
Prévention et traitement de la toxicomanie
En ce qui concerne la prévention et le traitement de la consommation problématique de substances, SAC finance actuellement un réseau de 45 centres de traitement (31 pour les adultes, 9 pour les jeunes et 5 pour les familles), ainsi que des services de prévention de la toxicomanie et de l'alcoolisme dans la majorité des communautés autochtones du Canada.
Centres de traitement : Les centres de traitement proposent une gamme d'approches générales et adaptées à la culture, et ils offrent l'accès à des services de traitement de jour, en milieu hospitalier et en consultation externe, de même que des services qui répondent à des besoins particuliers (p. ex., des programmes pour les familles, pour les personnes qui sont aux prises avec des problèmes de consommation de solvants ou de drogues, et pour les personnes qui présentent des troubles concomitants). Ils sont ancrés dans la culture traditionnelle. Ces centres sont gérés par des organisations ou des communautés inuites et des Premières Nations.
Communautés : Le volet communautaire fournit des services de prévention, d'intervention, de soins de suivi et de suivi dans les communautés des Premières Nations et des Inuit de partout au Canada. Dans la plupart des communautés, ce volet est assuré par des travailleurs communautaires qui sont chargés de déterminer les besoins de la communauté et de mettre en œuvre les activités du programme. Il peut s'agir d'activités culturelles, y compris sur le territoire, d'activités d'éducation et de sensibilisation, d'activités propres aux jeunes, de formation et d'éducation des travailleurs de première ligne, d'évaluation appropriée des clients et d'aiguillage des clients vers d'autres services (y compris le traitement de la toxicomanie), et de services de soins de suivi communautaires pour les clients à leur retour d'un traitement en établissement.
Les autres composantes financées comprennent notamment les suivantes :
Programmes propres aux opioïdes : Pour répondre aux défis de santé publique posés par la crise actuelle des opioïdes, des fonds ont également été alloués pour soutenir les sites de TAO qui offrent des services d'accompagnement dans les zones où les besoins sont importants. Les sites d'accompagnement favorisent l'accès au soutien et aux services psychosociaux communautaires pour le traitement des dépendances (p. ex., les soins d'accompagnement). Les services psychosociaux sont adaptés aux communautés et peuvent comprendre des traitements multidisciplinaires conventionnels (p. ex., traitement en groupe, individuel ou familial avec des travailleurs et des conseillers en santé mentale formés ou du télécounseling, développement des aptitudes à la vie quotidienne, soins de suivi, etc.), ainsi que des services et du soutien axés sur les communautés et ancrés dans la culture (comme la guérison axée sur le territoire, les soins « d'accompagnement », les centres de guérison, l'aiguillage vers un Aîné, les interventions en renforcement de la résilience, etc.). Des services et du soutien psychosociaux minimaux, modérés ou complets pour le traitement de la toxicomanie sont proposés dans les réserves ou à moins d'une heure de déplacement par voie terrestre ou maritime. Dans le cadre de ce programme, on a également entrepris de coordonner les achats en gros de naloxone et de naloxone en vaporisateur nasal et d'accroître l'accès aux trousses de naloxone à emporter et à la formation à leur utilisation.
Amélioration de la qualité : Grâce au financement permanent obtenu en vertu de la Stratégie canadienne sur les drogues et autres substances, la DGSPNI de SAC soutient un certain nombre d'activités d'amélioration de la qualité.
- Certification : La question d'attirer et de maintenir en poste des travailleurs qualifiés dans le domaine de la toxicomanie est reconnue comme un défi permanent pour les centres de traitement et les communautés. La DGSPNI de SAC fournit aux communautés et aux centres de traitement des fonds supplémentaires pour attirer et maintenir en poste ces travailleurs grâce à des incitations financières et à de meilleures possibilités de formation, deux aspects liés à la certification des conseillers en traitement de la toxicomanie et des travailleurs communautaires.
- Accréditation : La DGSPNI de SAC fournit également des fonds pour soutenir les centres de traitement afin qu'ils obtiennent et conservent leur accréditation. L'accréditation est un processus que les centres de traitement utilisent pour évaluer et améliorer la qualité de leurs services. Il s'agit notamment d'examiner les activités et les services quotidiens selon des normes nationales d'excellence. L'accréditation fournit des mesures précieuses à utiliser au sein des organisations et entre elles pour améliorer les forces organisationnelles et établir des liens importants au sein de la communauté, et entre la communauté et d'autres services de santé. Les centres ont mis en œuvre de nombreuses pratiques exemplaires dans leurs programmes à la suite de l'accréditation. Grâce au soutien financier de la DGSPNI de SAC, 85 % des centres (rapport de 2017-2018) sont accrédités ou en voie de le devenir.
- Modernisation : Un financement est accordé aux centres de traitement pour soutenir la modernisation et la réorientation des services afin de renforcer et d'étendre les services pour mieux répondre aux besoins des clients.
Outre le financement de la prestation de services, les activités principales du PMEM sont les suivantes :
- Collaboration avec les partenaires
- Élaboration des politiques de programme
- Échange de connaissances
- Renforcement des capacités
- Soutien de l'autodétermination
Harmonisation des programmes de mieux-être mental
Des changements ont été apportés au PMEM afin de répondre au besoin pour une approche plus holistique du mieux-être mental (p. ex., selon les conclusions de l'Évaluation des programmes de mieux-être mental des Premières Nations et des Inuit de 2016 et des évaluations des besoins régionaux) et de s'harmoniser avec les priorités énoncées dans les cadres des partenaires clés. Avant l'harmonisation des programmes de mieux-être mental de 2020, les bénéficiaires recevaient un financement distinct pour chaque volet de financement qu'ils administraient, mettaient en œuvre conformément aux objectifs et activités requis de leurs plans de PMEM de la DGSPNI correspondants, et soumettaient des rapports distincts (p. ex., au moyen du modèle de rapport communautaire).
Dans le cadre de l'harmonisation, plusieurs programmes communautaires ont été harmonisés (c.-à-d., regroupés) pour relever d'une seule source de financement. L'objectif était de réduire les cloisonnements et de permettre aux bénéficiaires de planifier leurs programmes en fonction des besoins uniques de la communauté, quel que soit le type d'entente de financementNote de bas de page 11. Un plan de programme de mieux-être mental et un guide de présentation des rapports révisés ont également été élaborés par la suite afin de remplacer les plans actuels des volets de financement précédemment indépendants (c.-à-d., pour présenter un plan de programme global et conforme au Cadre du continuum). Étant donné que l'harmonisation du mieux-être mental a eu lieu vers la fin de la période d'évaluation, les perceptions préliminaires ou initiales de ses répercussions ont été étudiées en collaboration avec des informateurs clés qui connaissent bien l'harmonisation; cependant, des interactions plus importantes avec les communautés au cours de la phase chiffre romain 2 et au-delà fournira plus de renseignements sur l'incidence de l'harmonisation. La figure suivante présente les volets de financement qui ont été regroupés dans le cadre de l'harmonisation du mieux-être mental, ainsi que les volets de financement qui ont continué à être administrés séparément (c.-à-d., que tous les programmes du PMEM n'ont pas été harmonisés).

Équivalent textuel pour l'Harmonisation des programmes de mieux-être mental
Figure 1 affiche l'harmonisation des programmes de mieux-être mental. Les sous-programmes précédemment financés et faisant l'objet de rapports distincts :
- Grandir ensemble
- Pour des collectivités en bonne santé
- Stratégie nationale de prévention du suicide chez les jeunes Autochtones
- Programme national de lutte contre l'abus de l'alcool et des drogues chez les Autochtones – en milieu communautaire
- Équipes de mieux-être mental
- Stratégie canadienne sur les drogues et autres substances
Ceci a été combiné pour devenir l'harmonisation des programmes de mieux-être mental de 2020. Les titulaires d'ententes de contribution reçoivent un financement d'une seule source et un plan de programme destinés à soutenir une approche communautaire plus globale.
Les programmes qui n'ont pas été inclus dans le Programme de mieux-être mental et qui ont continué à être administrés séparément selon des exigences uniques en matière d'établissement de rapportsNote de bas de page 12 :
- Programme de soutien en santé – résolution des questions des pensionnats indiens
- Centres de traitement de la toxicomanie financés par le gouvernement fédéral
En conséquence, les rapports des bénéficiaires sur les financements liés aux sous-programmes inclus dans l'harmonisation du mieux-être mental ont été rationalisés grâce à l'introduction d'un nouvel instrument global de collecte de données sur le « Programme de mieux-être mental », bien que des instruments distincts continuent d'être utilisés pour les programmes qui demeurent distincts (p. ex., le Programme de soutien en santé – résolution des questions des pensionnats indiens et les centres de traitement des dépendances financés par le gouvernement fédéral).
Ressources du programme
Le financement du Programme de mieux-être mental a augmenté au cours de la période d'évaluation, passant d'une allocation annuelle approximative de 236 millions de dollars en 2015-2016 à 481 millions de dollars en 2021-2022Note de bas de page 13. Le tableau suivant présente les dépenses du PMEM selon le domaine fonctionnel. En 2020-2021, plusieurs domaines fonctionnels ont été regroupés dans le cadre de l'harmonisation des programmes de mieux-être mental, comme l'indiquent les cases grisées.
| Dépenses du PMEM | ||||||
|---|---|---|---|---|---|---|
| Domaine fonctionnel | 2015-2016 | 2016-2017 | 2017-2018 | 2018-2019 | 2019-2020 | 2020-2021 |
| Élaboration des politiques et supervision des programmes | 7 395 056,85 $ | 10 106 439,20 $ | 10 949 152,50 $ | 10 576 839,60 $ | 10 456 593,06 $ | 19 658 780,64 $ |
| Pour des collectivités en bonne santé « Programme de mieux-être mental » à partir de 2020-2021 |
41 534 980,33 $ | 43 033 692,78 $ | 46 261 203,15 $ | 48 718 897,78 $ | 44 506 687,47 $ | |
| Grandir ensemble « Programme de mieux-être mental » à partir de 2020-2021 |
55 937 871,72 $ | 55 412 653,76 $ | 56 299 730,05 $ | 68 454 602,67 $ | 64 457 177,41 $ | |
| Prévention du suicide « Programme de mieux-être mental » à partir de 2020-2021 |
9 706 703,25 $ | 10 882 735,69 $ | 10 847 403,50 $ | 14 336 014,87 $ | 18 293 824,87 $ | |
| Équipes de mieux-être mental Avant 2016-2017, les EMEM n'avaient pas leur propre code de domaine fonctionnel, et les dépenses étaient codées dans le cadre du de la Stratégie canadienne sur les drogues et autres substances. « Programme de mieux-être mental » à partir de 2020-2021 |
9 395 970,83 $ | 18 344 422,14 $ | 21 572 894,13 $ | 20 955 591,44 $ | ||
| Ligne Espoir pour le mieux-être | 87 543,00 $ | 587 310,53 $ | 358 275,37 $ | 2 087 428,48 $ | 2 584 136,40 $ | |
| PNLAADA – Abus de drogues « Programme de mieux-être mental » à partir de 2020-2021 |
47 743 116,22 $ | 50 634 136,98 $ | 51 823 438,04 $ | 55 407 177,22 $ | 56 700 475,44 $ | |
| PNLAADA – Centres de traitement | 32 264 488,48 $ | 34 207 807,60 $ | 34 798 594,06 $ | 44 944 035,08 $ | 51 226 494,40 $ | 46 059 656,72 $ |
| PNLASJ – Programme national de lutte contre l'abus de solvants chez les jeunes | 18 785 597,00 $ | 19 890 724,87 $ | 20 878 259,93 $ | 22 427 257,09 $ | 20 619 037,21 $ | 15 420 498,37 $ |
| Stratégie canadienne sur les drogues et autres substances Avant 2016-2017, les dépenses des EMEM auraient été comptabilisées dans le cadre de la Stratégie canadienne sur les drogues et autres substances. « Programme de mieux-être mental » à partir de 2020-2021 |
13 641 689,38 $ | 12 755 872,85 $ | 13 412 302,42 $ | 17 677 878,69 $ | 13 677 936,90 $ | |
| PSS-RQPI Comprend les dépenses des programmes communautaires (subventions et contributions) ainsi que les dépenses liées au counseling en santé mentale et au transport pour raison médicale (F et E) |
57 060 053,70 $ | 64 621 567,43 $ | 69 074 196,75 $ | 72 462 676,24 $ | 79 655 596,39 $ | 68 969 370,45 $ |
| Programme de mieux-être mentalNote de tableau 1 | 445 783,07 $ | 338 247 087,40 $ | ||||
| Total | 284 069 556,93 $ | 311 029 144,99 $ | 333 276 013,07 $ | 376 936 548,74 $ | 383 082 626,14 $ | 490 939 529,98 $ |
|
||||||
La majeure partie de cette augmentation est due à de nouveaux investissements, bien que certains volets de financement du mieux-être mental comprennent un facteur d'indexation de 3 % qui a contribué à la croissance. En ce qui concerne la longévité des financements, on estime que 437,9 millions de dollars par année (48 % du total des nouveaux investissements annoncés) étaient limités dans le tempsNote de bas de page 14. Ces investissements supplémentaires ont été reçus pour répondre aux besoins immédiats des communautés en matière de mieux-être mental, en soutenant la prévention du suicide, la promotion de la vie et les interventions en cas de crise menées par les Autochtones, notamment grâce à des services d'intervention en cas de crise offerts à l'aide d'une ligne d'écoute téléphonique, et en améliorant la prestation de services de traitement et de prévention de la toxicomanie adaptés à la culture des communautés autochtones. Les investissements comprenaient également du financement pour le soutien culturel, émotionnel et en santé mentale des survivants et des survivants intergénérationnels des pensionnats indiens et des externats indiens fédéraux, ainsi que des personnes touchées par la tragédie des femmes et des filles autochtones disparues et assassinées.
Affectation des ressources
En général, le financement du mieux-être mental n'est pas basé sur des propositions, mais il est alloué et fourni aux communautés, aux centres de traitement et aux organisations autochtones régionales et nationales de plusieurs manières. Au fil des ans, de nouveaux fonds ont été alloués par le siège de la DGSPNI aux régions en fonction de la formule Berger modifiée, sur des allocations fondées sur les besoins, ou sur la distribution d'un financement de base pour toutes les régions. Lorsque le financement était permanent, il est demeuré fixé à ces niveaux établis. Les régions distribuent ensuite leurs allocations aux bénéficiaires, et les décisions relatives au financement communautaire sont souvent prises dans le cadre de structures de partenariat régionales.
2.2 Objectifs du programme et résultats escomptés
Le PMEM est un bailleur de fonds qui soutient l'accès aux services de mieux-être mental principalement pour les Premières Nations dans les réserves et les Inuit dans les communautés inuitesNote de bas de page 15, y compris le financement des communautés ou des organismes de prestation de services dans l'élaboration et la fourniture de programmes et de services pour atteindre les résultats escomptés. Le principal objectif global du PMEM est d'aider les Inuit et les Premières Nations à atteindre et à maintenir un mieux-être mental amélioré.
Comme l'indique le modèle logique du programme à l'annexe B, les résultats escomptés à court, moyen et long terme du PMEM sont les suivantsNote de bas de page 16 :
Résultats escomptés à court terme/immédiats :
- Les communautés et les organisations autochtones fournissent des services de mieux-être mental.
- Les populations et les communautés autochtones ont accès à des services de mieux-être mental.
Résultats escomptés à moyen terme/intermédiaires :
- Les Autochtones reçoivent des services sociaux qui répondent aux besoins des communautés.
Résultat escompté à long terme/final :
- Les communautés autochtones sont en meilleure santé.
2.3 Gestion du programme et principaux partenaires
Gestion du programme
Le PMEM est coordonné et soutenu par le personnel de la DGSPNI au sein des bureaux régionaux et du bureau national. Le personnel du PMEM de la DGSPNI dirige l'élaboration et la planification des politiques stratégiques à l'appui du PMEM, en collaboration avec les bureaux régionaux de la DGSPNI et les partenaires des Premières Nations et inuits. Les principales responsabilités du bureau national comprennent notamment les suivantes :
- politique stratégique, y compris les propositions budgétaires et les présentations au CT;
- allocations de financement pour les nouveaux investissements;
- surveillance des programmes nationaux, collecte et analyse des données, soutien à l'audit et à l'évaluation;
- collaboration avec le personnel régional du PMEM de la DGSPNI pour soutenir l'exécution du programme, la mise en commun interrégionale, et l'élaboration de politiques;
- collaboration avec les organisations nationales des Premières Nations et des Inuit;
- soutien des liens avec d'autres ministères gouvernementaux, le cas échéant;
- coordination des initiatives nationales, des ententes de financement et de contribution (p. ex., le Fonds de l'espoir pour les jeunes).
Les bureaux régionaux sont situés dans les régions de l'Atlantique, du Nord, du Québec, de l'Ontario, du Manitoba, de la Saskatchewan et de l'Alberta. En Colombie-Britannique, dans le cadre de l'Accord-cadre tripartite de la Colombie-Britannique sur la gouvernance en matière de santé par les Premières Nations, le gouvernement du Canada a transféré son rôle dans la conception, la gestion et l'exécution des programmes de santé des Premières Nations à la Régie de la santé des Premières Nations.
Les bureaux régionaux de la DGSPNI jouent un rôle de premier plan dans le soutien aux communautés et aux organismes de prestation de services pour l'exécution du programme en collaborant avec les tables et les structures de partenariat des Premières Nations et des Inuit. Les bureaux régionaux doivent également gérer les ententes de financement, surveiller le rendement du programme, et regrouper l'information. Compte tenu de la diversité des contextes, les régions ont des opérations et des modèles différents, qui correspondent à des priorités et à des réalités uniques. Elles disposent également de structures de partenariat régional uniques qui soutiennent les décisions en matière d'investissement et de programmes.
Partenaires du programme
La DGSPNI travaille avec des partenaires clés aux niveaux régional et national afin d'éclairer l'élaboration du programme et de politiques, et de soutenir la prestation de services. Les partenaires autochtones nationaux contribuent à façonner, à orienter et à faire progresser les programmes d'action en matière de santé des Premières Nations et des Inuit, ainsi qu'à élaborer des outils et des ressources pour orienter les communautés et les organismes de prestation de services, tandis que les partenaires régionaux jouent un rôle essentiel dans la conception et la prestation des services. Voici des détails supplémentaires sur les principaux partenariats de la DGSPNI :
- Partenaires autochtones nationaux : Les principaux partenaires nationaux sont l'Assemblée des Premières Nations (APN) et l'Inuit Tapiriit Kanatami (ITK), tous deux membres du Comité de la haute direction sur les politiques et la planification de la DGSPNI, ainsi que la Thunderbird Partnership Foundation, le First Peoples Wellness Circle, et We Matter. D'autres organisations partenaires soutiennent la mise en œuvre d'initiatives à l'échelle nationale, le cas échéant. La collaboration avec les organisations partenaires est essentielle pour déterminer les priorités, les lacunes, les défis et les possibilités qui sont indispensables à la politique et aux programmes.
- Partenariats régionaux : Des fonds sont alloués aux communautés ou aux organisations de prestation de services en fonction des priorités et des besoins orientés par les structures de partenariat régional, y compris, dans certains cas, les tables de partenariat régional officielles et les processus décisionnels. Les modèles varient d'une région à l'autre, certaines régions disposant de tables de décision officielles et de processus dirigés par des partenaires autochtones pour déterminer les priorités et les nouveaux enjeux. À titre d'exemple, la région de l'Alberta fait appel à la table de cogestion d'Alberta Health; la région du Nord fait appel à plusieurs mécanismes de partenariat bilatéraux ou trilatéraux; la région du Québec fait appel au comité de partenaires permanent; et la région de l'Atlantique fait appel à la table de partenariat de la santé des Premières Nations de l'Atlantique et au Comité tripartite sur la santé des Inuit du Labrador.
3. Méthodologie de l'évaluation
3.1 Mobilisation des Autochtones
L'équipe de l'évaluation a collaboré avec un Groupe consultatif sur l'évaluation (GCE) pour soutenir la conception et le déroulement de l'évaluation. Le GCE était présidé par le directeur de l'évaluation, et comprenait des représentants de l'APN, de l'ITK, de la Thunderbird Partnership Foundation et du First Peoples Wellness Circle, ainsi que des représentants nationaux et régionaux du PMEM, l'équipe de l'évaluation de SAC et un consultant tiers. L'objectif du GCE était de recueillir des contributions à des étapes clés de l'évaluation, notamment l'élaboration de la méthodologie, la collecte de données et le plan d'échantillonnage, les constatations préliminaires, ainsi que les ébauches de rapports et les rapports finaux.
3.2 Portée et questions de l'évaluation
Conformément à la Politique sur les résultats du CT et conformément à l'article 42.1 de la Loi sur la gestion des finances publiques, l'objectif de l'évaluation était de déterminer la pertinence et le rendement sur les plans de l'efficacité, de la conception, de la prestation et de l'efficience du financement et du soutien du PMEM aux Premières Nations et aux Inuit. L'évaluation couvre également des domaines thématiques et des questions prioritaires pertinentes pour le programme, les partenaires et le Ministère dans son ensemble, y compris le transfert de services, la pandémie de COVID-19, les changements climatiques, les enfants, les jeunes et les familles, et les répercussions dans le cadre d'une Analyse comparative entre les sexes Plus (ACS Plus).
L'évaluation a visé la période des exercices 2015-2016 à 2020-2021Note de bas de page 17. Les constatations ont pour but de fournir des données fiables permettant d'améliorer les politiques et les programmes en fonction des pratiques exemplaires, des possibilités et des leçons apprises dans les contextes des Premières Nations et des Inuit. Toutes les régions de la DGSPNI ont été incluses dans l'évaluation, à l'exception de la Colombie-Britannique en raison du transfert des programmes de santé des Premières Nations à la Régie de la santé des Premières Nations.
Approche progressive de l'évaluation
Compte tenu de l'importance du programme et de la question du mieux-être mental pour les communautés autochtones, le GCE a souligné la nécessité d'adopter une approche en matière d'évaluation guidée par les Autochtones et axée sur les points de vue des communautés; toutefois, il a été reconnu qu'une telle approche constituerait un défi étant donné le temps limité restant pour terminer l'évaluation dans le délai de cinq ans prescrit par la Loi sur la gestion des finances publiques.
Ainsi, le GCE a proposé l'adoption d'une approche progressive qui se concentre sur différents aspects du PMEM, respecte les échéanciers requis, et laisse le temps de mobiliser de manière significative les partenaires et les communautés des Premières Nations et inuits. Par conséquent, le contenu de ce rapport reflète les constatations de la phase initiale et n'inclut pas tous les éléments pertinents, y compris les renseignements fournis par les dirigeants communautaires, le personnel et les clients du PMEM. La première recommandation de ce rapport est donc de soutenir une deuxième phase d'étude menée par des partenaires autochtones, qui porterait principalement sur les données des communautés des Premières Nations et des Inuit qui n'ont pas été prises en considération lors de la phase chiffre romain 1. Des discussions sont déjà en cours pour faire progresser la planification et la conception de la deuxième phase de l'étude.
Conformément aux orientations du GCE, la phase initiale de l'évaluation a principalement porté sur le niveau de gouvernance et comportait une représentation limitée des perspectives régionales et nationales (p. ex., les organisations partenaires nationales, les représentants régionaux qui supervisent le financement, la coordination ou la gestion des services, et un petit nombre de représentants des centres de traitement) ainsi que des perspectives du personnel du PMEM. Les questions d'évaluation utilisées pour orienter la phase initiale de l'évaluation figurent à l'annexe C.
3.3 Conception de l'évaluation et méthodes utilisées
L'évaluation a été menée par la Direction générale de l'évaluation de SAC en collaboration avec un consultant externe. Elle a utilisé une approche mixte qui a permis de recueillir des données grâce à une analyse documentaire, un examen des documents et des données, et des entrevues menées auprès des informateurs clés. Des détails supplémentaires sur la méthodologie de l'évaluation (c.-à-d., les sources de données, l'approche analytique) figurent à l'annexe D.
Analyse documentaire
L'équipe de l'évaluation a examiné la documentation actuelle afin d'évaluer certains enjeux et questions d'intérêt, notamment les principaux besoins, priorités et lacunes concernant le mieux-être mental des Inuit et des Premières Nations, la gouvernance de la santé et la transformation des services, la pandémie de COVID-19 et les points de vue sur les changements climatiques. L'analyse a porté sur la documentation évaluée par les pairs (scientifique et universitaire) et sur la documentation parallèle (articles de presse et sites Web pertinents) provenant de diverses sources (p. ex., le Centre de collaboration nationale de la santé autochtone, des publications pertinentes, des ressources provenant de groupes autochtones et communautaires).
Examen des documents et des données
Les documents et les données du programme ont été examinés afin de mieux comprendre le contexte du programme (p. ex., les documents de base, les cadres, les principaux changements), la gouvernance, les principales activités, ainsi que ce qui a été accompli à ce jour sur le plan des objectifs et des buts. L'examen des documents a également tiré parti des ressources élaborées par les partenaires organisationnels des Premières Nations et des Inuit, telles que les évaluations des sous-programmes, les évaluations des besoins, les documents de défense des droits, et d'autres rapports de recherche. En outre, l'évaluation a examiné les données recueillies et détenues par SAC, y compris les données financières (c.-à-d., l'allocation budgétaire totale et les dépenses) et les données de mesure du rendement.
Entrevues avec des informateurs clés
Des entrevues ont été menées auprès des représentants d'organisations régionales et nationales des Premières Nations et des Inuit, ainsi qu'avec le personnel national et régional de la DGSPNI. Le personnel du PMEM de la DGSPNI choisi a été déterminé par le personnel du bureau national; les représentants des Premières Nations et des Inuit ont été déterminés par le GCE et par une technique d'échantillonnage en boule de neige (p. ex., suggestions fournies par le personnel régional de la DGSPNI qui a été interrogé). Des efforts ont été déployés pour assurer une représentation régionale (c.-à-d., toutes les régions à l'exception de la Colombie-Britannique), et pour faire appel à des partenaires inuits et des Premières Nations qui représentent une diversité de contextes (p. ex., urbains, éloignés et isolés). L'objectif des entrevues était de recueillir des renseignements approfondis à partir d'une variété de points de vue sur divers enjeux liés au PMEM. Les entrevues étaient semi-structurés afin de permettre aux participants de communiquer les leçons, les expériences, les points de vue et les observations qu'ils considéraient comme pertinents pour le PMEM, et le thème plus large du mieux-être mental. Le tableau suivant présente la répartition des répondants par sous-groupe.
| Sous-groupe | Contributeurs (n) |
|---|---|
| Représentants des organisations nationales des Premières Nations | 6 |
| eprésentants des organisations régionales des Premières Nations | 5 |
| Représentants des centres de traitement | 3 |
| Représentants des organisations nationales inuites | 3 |
| Représentants des organisations régionales inuites | 5 |
| Personnel national de la DGSPNI | 6 |
| Personnel régional de la DGSPNI (toutes les régions, à l'exception de la Colombie-Britannique) | 20 |
| Total | 48 |
Le tableau suivant présente les techniques d'établissement de rapports en fonction de la fréquence des réponses.
| Résumé des réponses | % des réponses |
|---|---|
| Toutes | 100 % |
| Presque toutes | 80-99 % |
| La plupart | 60-79 % |
| Environ la moitié | 40-59 % |
| Certaines | 20-39 % |
| Quelques-unes | <20 % |
3.4 Limites
La section suivante décrit les limites rencontrées au cours de l'évaluation et les stratégies d'atténuation correspondantes utilisées par l'équipe de l'évaluation pour appuyer la qualité des données et l'élaboration de constatations fiables.
Limites et stratégies d'atténuation
Limite 1. Objectif rétrospectif de l'évaluation. Les contributeurs ont été invités à donner leur avis rétrospectif sur le PMEM (2015-2016 à 2020-2021). Il y a un risque qu'ils aient parlé par inadvertance du contexte actuel, ou qu'ils n'aient connu que le contexte plus récent du programme en raison d'un changement de personnel.
Stratégie d'atténuation 1. Pour atténuer ce risque, toutes les personnes susceptibles d'être interrogées ont été informées du calendrier avant d'accepter une entrevue. Au moment de l'entrevue, la période visée a été rappelée aux participants.
Limite 2. Il y a un risque de partialité en raison de la faible représentation des Inuit et des Premières Nations. Au-delà de la décision de réserver la mobilisation communautaire à une deuxième phase de l'étude, l'évaluation actuelle a eu une représentation relativement limitée des représentants des Premières Nations et des Inuit, en particulier à l'échelle régionale et à l'échelle des sous-programmes (p. ex., centres de traitement, PSS-RQPI, EMEM, etc.), en raison d'une combinaison de motifs (c.-à-d., un délai, une capacité limitée, et le changement du personnel depuis 2020-2021). Par conséquent, les constatations de cette étude (phase chiffre romain 1) ne peuvent pas être généralisées pour représenter tous les contextes ou toutes les voix dans le domaine du mieux-être mental.
Stratégie d'atténuation 2. Les efforts déployés pour atténuer ce problème comprenaient un suivi fréquent, la participation à des événements ou des réunions de sensibilisation à l'évaluation, l'offre de formats flexibles pour la participation (p. ex., entrevue ou appel téléphonique condensés, réponses par écrit), et la prolongation du délai de l'évaluation pour permettre à des contributeurs supplémentaires d'y participer.
Limite 3. La portée de l'évaluation a limité l'examen complet de l'ensemble des questions, des sous-questions et des indicateurs. Cette étude (phase chiffre romain 1) a été orientée par 14 questions générales conçues par la Direction générale de l'évaluation de SAC, dont plusieurs comportaient des sous-questions et des indicateurs détaillés correspondants. Bien que des efforts aient été déployés pour traiter toutes les questions prioritaires dans toutes les discussions, la nature semi-structurée des entrevues, associée à la disponibilité limitée de certains informateurs clés et aux lacunes de certains documents du programme, a limité l'évaluation de l'ensemble des sujets, questions et sous-questions.
Stratégie d'atténuation 3. Pour atténuer ce problème, les guides d'entrevue ont été revus afin de s'assurer que les questions et les sujets prioritaires étaient abordés lors des entrevues. En outre, les entrevues avec certains représentants (personnel de la DGSPNI) ont été prévues pour une durée de 90 minutes afin de maximiser les contributions. Compte tenu de l'approche mixte et de la conception progressive de l'évaluation, on s'attend également à ce que les lacunes en matière de connaissances puissent être étudiées et saisies dans le cadre d'autres sources de données, notamment par une étude de suivi (phase chiffre romain 2).
3.5 Organisation des constatations
La section suivante présente les principales constatations de l'évaluation initiale, classées par question de l'évaluation. Pour réduire la redondance et faciliter l'établissement de rapports narratifs, certaines questions d'évaluation ont été intégrées ou regroupées afin de se concentrer sur un enjeu ou un thème général.
4. Pertinence du programme
4.1 Nécessité du programme
Constatation 1 : Il y a un grand besoin de financement et de soutien au moyen du PMEM pour traiter les répercussions continues et intergénérationnelles de la colonisation et du racisme systémique, et pour soutenir la guérison et le mieux-être tout au long de la vie.
Toutes les sources de données soulignent que le financement dans le cadre du PMEM a été crucial pour aider les Premières Nations et les Inuit à offrir des programmes de mieux-être mental qui répondent à leurs priorités uniques. Bien qu'il y ait des différences importantes dans les réalités, les besoins, et les perspectives au sein des Premières Nations et des Inuit et entre eux sur le plan du mieux-être mental, des points communs ont été déterminés en ce qui concerne les demandes croissantes placées sur les services (qui font l'objet de discussions qui suivent, et qui seront étudiées de façon plus approfondie à la phase chiffre romain 2).
Guérison des traumatismes intergénérationnels et de l'héritage colonial
Tous les informateurs clés et les rapports de programme indiquent qu'il existait un besoin continu de financement pour répondre aux besoins de guérison des survivants, de leurs familles et de leurs communautés, et presque tous conviennent que le financement des programmes n'a pas suivi le rythme de la pression croissante exercée sur les servicesNote de bas de page 18. La rupture des identités, des familles et des communautés autochtones qui découle des pensionnats indiens, des externats fédéraux indiens, de la rafle des années 60 et des politiques coloniales qui continuent d'éloigner les enfants des familles et des communautés a eu des répercussions en chaîne et sur plusieurs générationsNote de bas de page 19. Les répercussions de ces mesures ont notamment perturbé de nombreux facteurs de protection pour la santé et le mieux-être, notamment l'identité et les pratiques culturelles, les langues, les systèmes de connaissances traditionnelles, les relations, et l'accès au territoireNote de bas de page 20Note de bas de page 21. Selon un rapport du Centre de gouvernance de l'information des Premières Nations (CGIPN), de nombreux survivants qui ont participé à la Convention de règlement relative aux pensionnats indiens ont subi un nouveau traumatisme et une nouvelle victimisation, car certains ont dû se remémorer des souvenirs douloureux d'abus, tandis que d'autres n'avaient jamais parlé de leurs expériencesNote de bas de page 22, et les familles ont peut-être appris leur histoire pour la première foisNote de bas de page 23. Les articles de presse indiquent que ces effets sont vécus par les survivants des externats indiens fédéraux et de la rafle des années 60, qui doivent également affronter des processus décourageants pour faire valoir leurs droitsNote de bas de page 24. Pour de nombreuses communautés et familles, le rapport du CGIPN note qu'une « culture du silence » entourant les pensionnats et d'autres expériences d'abus a empêché les survivants de discuter publiquement de leur histoire et d'entamer leur parcours de guérison jusqu'à récemmentNote de bas de page 25. La plupart des informateurs clés et des rapports de recherche ont indiqué que ces besoins actuels de guérison sont encore amplifiés par les besoins des familles qui traitent le chagrin et la perte liés à la tragédie actuelle des femmes et des filles autochtones disparues et assassinéesNote de bas de page 26, les événements sociétaux qui peuvent activer les traumatismes passés et la pandémie de COVID-19, qui ont entraîné un grand sentiment de deuil, un nouveau traumatisme, et une vague d'appels pour obtenir du soutien au mieux-être mentalNote de bas de page 27.
En outre, le rapport de recherche du CGIPN susmentionné indique que les survivants, les familles et les communautés ont noté un manque chronique de ressources pour la guérison et le mieux-être, car du soutien tel que celui offert par la Fondation autochtone de guérisonNote de bas de page 28 a été annulé, et le financement continu du Programme de soutien en santé – résolution des questions des pensionnats indiens (PSS-RQPI) est demeuré incertain et insuffisantNote de bas de page 29. Une évaluation qualitative menée par le First Peoples Wellness Circle a également indiqué que les peuples autochtones ont rapporté que les services parallèles fournis par des organismes de services externes (p. ex., counseling) ne répondaient pas à leurs besoins et qu'ils ont, dans certains cas, entraîné d'autres conséquences, car les services manquaient souvent de sécurité sur le plan de la culture et de compréhension du travail à faire avec les survivants autochtonesNote de bas de page 30. En ce qui concerne les communautés inuites et des Premières Nations habitant dans des régions éloignées et nordiques, le rapport final de l'Enquête nationale mentionne que l'accès à un soutien continu et approprié est davantage entravé par la nature transitoire de la présence d'une grande partie de la main-d'œuvre, y compris les conseillers et autres travailleurs de soutien qui ne sont présents dans une communauté que pour des périodes limitées, ce qui crée des difficultés lorsqu'il s'agit d'établir des relations sûres et de confiance en vue de la guérisonNote de bas de page 31.
Dans l'ensemble, l'analyse documentaire et les données primaires indiquent que les effets conjugués des ressources limitées des services, des traumatismes intergénérationnels, du racisme et des inégalités persistantes dans les déterminants sociaux de la santé ont eu une incidence considérable sur certaines communautés et populations. Les déclarations de crise et les appels à l'action visant à lutter contre les statistiques alarmantes, notamment les taux de suicide, ont également illustré ce phénomène au cours de la période d'évaluationNote de bas de page 32Note de bas de page 34Note de bas de page 34Note de bas de page 35.
Soutien en matière de toxicomanie
La plupart des informateurs clés ont indiqué que la prise en considération des méfaits disproportionnés de la consommation de substances sur les peuples autochtones à la suite de traumatismes coloniaux demeurait une priorité permanente pour de nombreuses communautés des Premières Nations et des Inuit. Cette perspective se retrouve dans la documentation générale. Par exemple, un document de politiques de 2019 sur la consommation de substances chez les peuples autochtones met en évidence ce lien dans son titre : « La réduction autochtone des méfaits = Réduire les méfaits du colonialismeNote de bas de page 36 ». De même, un article de la Dre Marcia Anderson décrit comment le déséquilibre entre les facteurs de stress (racisme, traumatisme intergénérationnel, pauvreté, appréhension pendant l'enfance) et facteurs atténuants (identité culturelle forte; liens avec la famille, la communauté et la culture; participation à des activités traditionnelles) a une incidence négative sur la santé physique et mentale, comme en témoignent des statistiques telles que la consommation de substancesNote de bas de page 37.
Dans de nombreuses régions du Canada, les populations autochtones ont été touchées de manière disproportionnée par la crise des opioïdesNote de bas de page 38. En Alberta, par exemple, les Premières Nations représentent environ 6 % de la population, mais 22 % de tous les décès par empoisonnement aux opioïdes en 2020, soit une augmentation par rapport aux 14 % de 2016Note de bas de page 39. Des rapports similaires sur les conséquences disproportionnées subies par les peuples des Premières Nations ont également été documentés dans d'autres régions telles que l'OntarioNote de bas de page 40 et la SaskatchewanNote de bas de page 41. En outre, le rapport de 2019 sur la Stratégie sur les opioïdes de l'APN souligne que le problème de la consommation d'opioïdes est de plus en plus compliqué par l'offre de drogues illicites toxiques (p. ex., le fentanyl et le carfentanil), ce qui a entraîné la déclaration d'urgences de santé publique en raison de l'augmentation des surdoses dans un certain nombre de communautés des Premières NationsNote de bas de page 42. Outre la crise des opioïdes, certaines communautés ont également rapporté des crises simultanées dues à l'augmentation de la consommation de méthamphétamine et aux répercussions sur la santé et la sécurité des communautésNote de bas de page 43Note de bas de page 44. À titre d'illustration, les données de la Saskatchewan et d'autres provinces des Prairies indiquent que les Autochtones ont subi des conséquences disproportionnées dues à la méthamphétamine. En effet, depuis 2016, 55 % des décès dus à la drogue impliquant de la méthamphétamine en Saskatchewan concernaient les Premières Nations, les Inuit et les MétisNote de bas de page 45.
Il existe peu de données sur la consommation de substances chez les Inuit, les personnes bispirituelles, les personnes de genre non binaire, et les personnes de diverses identités de genreNote de bas de page 46. Un rapport du Centre canadien sur les dépendances et l'usage de substances et de l'ITK indique que les taux de forte consommation épisodique d'alcool sont plus élevés chez certains InuitNote de bas de page 47, et plusieurs informateurs clés ont indiqué que la disponibilité et la normalité de la consommation de substances ont augmenté dans certaines régions. Dans un rapport du Comité permanent, les jeunes Inuit ont également décrit un besoin croissant d'installations de traitement de la toxicomanie dans les régions, parallèlement à d'autres infrastructures de santéNote de bas de page 48. Certaines études font état, au sein des populations autochtones bispirituelles et minoritaires sur le plan du genre, de méfaits accrus liés à la consommation de substances et à des obstacles importants à l'accès à des services et des soins favorables à l'affirmation et adaptés à la culture; toutefois, les données recueillies présentent des lacunes considérablesNote de bas de page 49Note de bas de page 50.
Modèles de soutien au mieux-être mental définis par les Premières Nations et les Inuit
Les partenaires des Premières Nations et inuits ont constamment souligné que les facteurs suivants sont importants pour répondre efficacement aux priorités en matière de mieux-être mentalNote de bas de page 51Note de bas de page 52Note de bas de page 53, et nombre d'entre elles figurent dans le PMEM (p. ex., l'accent mis sur le financement flexible et les programmes déterminés par la communauté; voir le point 4.2).
- Financement adéquat, stable, à long terme et flexible pour les programmes et services de mieux-être mental.
- Approches communautaires enracinées dans la culture, fondées sur les forces et ancrées dans les visions du monde et les identités des Premières Nations et des Inuit.
- Accent sur les causes profondes, en particulier sur les déterminants sociaux de la santé propres aux Autochtones (y compris la culture en tant que déterminant de la santé).
- Accès à un modèle holistique de continuum de soins qui soutient la promotion, la prévention, et l'intervention précoce au cours de la vie.
- Partenariats et collaboration solides entre les communautés, les nations ou les régions, et les différents ordres de gouvernement.
À titre d'exemple, le CCMMPN propose un modèle de services de mieux-être mental ancré dans la culture et composé de plusieurs couches et éléments clés (notamment : la culture en tant que fondement du mieux-être; le développement communautaire; les systèmes de soins de qualité; le partenariat et la collaboration; ainsi qu'un financement flexible amélioré). L'espoir, l'appartenance, le sens et le but sont au cœur du modèle : des éléments interconnectés qui conduisent à un mieux-être mental optimalNote de bas de page 54.
De même, la Stratégie nationale de prévention du suicide chez les Inuit propose une approche dirigée par les Inuit pour lutter contre les taux élevés de suicide dans l'Inuit Nunangat, et pour prévenir ces suicides. Six domaines holistiques prioritaires sont déterminés pour réduire les facteurs de risque et promouvoir les facteurs de protection. Il s'agit notamment de créer l'équité sociale et d'agir sur les déterminants de la santé propres aux Inuit (1), de créer une continuité culturelle en ancrant les approches dans la langue, la culture et l'histoire (2), de favoriser la santé des enfants inuits (3), de garantir l'accès à un continuum complet de services de mieux-être mental (4), de guérir et de traiter les traumatismes et les deuils non résolus dus à la colonisation (5), et de mobiliser les connaissances et les pratiques prometteuses des Inuit (6Note de bas de page 55).
4.2 Harmonisation avec les priorités des Premières Nations et des Inuit
Constatation 2 : Le financement dans le cadre du PMEM est surtout pertinent pour les priorités des Premières Nations et des Inuit en raison de sa flexibilité et des améliorations récentes du financement dans des domaines clés. Toutefois, certaines considérations liées aux conditions de financement (p. ex., les dépenses en capital) et au besoin de services pour les populations prioritaires ont été notées.
Efforts visant à harmoniser le PMEM
Dans le cadre du PMEM, diverses activités de partenariat et de mobilisation ont été entreprises au cours de la période d'évaluation afin de comprendre les priorités des Premières Nations et des Inuit sur le plan des services de mieux-être mental. À l'échelle nationale, le personnel du PMEM a déclaré collaborer régulièrement avec des organisations partenaires nationales (notamment par l'intermédiaire de l'équipe de mise en œuvre du CCMMPN, et en étroite collaboration avec l'ITK), et se référer aux documents de référence et aux rapports de recherche élaborés par les partenaires. À l'échelle régionale, les représentants du PMEM ont discuté des priorités dans le cadre de structures de partenariat locales (groupes de travail, tables de cogestion, etc.), et d'une collaboration directe avec les bénéficiaires des fonds. Indirectement, les questions clés des partenaires ont également été relayées entre le personnel régional et national dans le cadre de réunions périodiques des groupes sur le mieux-être mental.
Presque tous les informateurs clés (DGSPNI, Inuit, Premières Nations) s'entendent pour dire que le financement accordé dans le cadre du PMEM correspond aux priorités des Premières Nations et des Inuit, en raison de sa flexibilité accrue, des récentes augmentations du financement et des investissements dans les enjeux clés déterminés par les partenairesNote de bas de page 56.
En ce qui concerne la flexibilité, plusieurs représentants des Premières Nations et des Inuit ont perçu les pouvoirs de plus en plus étendus du programme (modalités) comme une force du programme, car les communautés ou les organisations pouvaient fournir des services adaptés à leurs priorités uniques et adapter les programmes au besoin (p. ex., pendant la pandémie de COVID-19). Plus précisément, l'introduction de l'harmonisation du mieux-être mental a été citée comme preuve d'un changement dans la conception du programme, car elle visait à réduire le financement cloisonné et à donner aux communautés davantage de possibilités de personnaliser les objectifs et les activités de leur programme (p. ex., en planifiant les programmes le long d'un continuum plutôt que selon des plans de programme cloisonnés de la DGSPNI), quel que soit leur type d'entente de financement. En outre, quelques représentants régionaux ont fait état d'une flexibilité accrue dans le soutien apporté aux titulaires d'ententes de contribution pour qu'ils puissent planifier et mettre en œuvre des programmes en fonction des besoins locaux. Par exemple, un représentant inuit a expliqué que cette flexibilité a été appréciée lors de l'annonce de la création d'EMEM supplémentaires en 2016, car sa région a été soutenue pour déterminer les rôles appropriés pour son équipe et établir les priorités en la matière, plutôt que de se concentrer sur les désignations professionnelles occidentales.
Tout au long de la période d'évaluation, les investissements globaux dans le programme ont également augmenté afin d'améliorer les services, de répondre aux demandes croissantes, et d'aider les communautés et les organisations à surmonter des défis connues. Depuis 2015, le financement total alloué au PMEM a doublé, passant d'environ 236 millions de dollars en 2015-2016 à 481 millions de dollars en 2020-2021Note de bas de page 57. Il s'agit notamment d'investissements dans des domaines prioritaires, comme cela est indiqué ci-aprèsNote de bas de page 58; toutefois, la quasi-totalité des informateurs clés s'entendait pour dire que le financement du programme demeure insuffisant.
Illustrations des investissements dans les domaines prioritaires dans le cadre du programme
- La collaboration au sein de l'équipe de mise en œuvre du Cadre du continuum du mieux-être mental a permis d'orienter les investissements dans le PMEM, notamment l'expansion des EMEM et l'amélioration du financement de la capacité d'intervention en cas de crise (2017).
- Éclairée par les efforts de partenariat avec l'ITK, la Stratégie nationale de prévention du suicide chez les Inuit a été financée en 2016 en tant qu'approche dirigée par les Inuit afin d'aborder et de prévenir le suicide, et un financement supplémentaire a été fourni dans le cadre du budget de 2019 pour soutenir la poursuite de la mise en œuvre.
- En réponse aux recommandations formulées dans le Rapport provisoire de l'Enquête nationale, le soutien en matière de santé et le soutien culturel ont été étendus aux survivants, aux membres de leur famille et aux autres personnes touchées par la tragédie des FFADA (2018).
- Le budget de 2017 a prévu un financement continu pour la Ligne d'écoute Espoir pour le mieux-être (soutien immédiat, disponible en tout temps, pour tous les Autochtones). Un service de clavardage a été ajouté en 2018.
- Dans le cadre du budget de 2018, des améliorations ont été apportées aux centres de traitement afin de combler les lacunes des programmes. Elles ont été déterminées par les partenaires des tables régionales et nationales de partenariat, qui ont mis en évidence la nécessité de programmes de lutte contre la toxicomanie plus ciblés, tels que le TAO, le soutien aux personnes souffrant de troubles concomitants, et le soutien aux personnes qui utilisent des médicaments sur ordonnance de façon inappropriée.
- Le budget de 2020 a prévu un financement pour le soutien en matière de santé et le soutien culturel des survivants et des survivants intergénérationnels des externats indiens fédéraux.
« Il y a également eu une augmentation de l'inclusion des Aînés dans les équipes de mieux-être mental, de sorte que l'on peut maintenant parler à des Aînés si l'on a un problème. Auparavant, la DGSPNI ne reconnaissait l'importance des Aînés qu'avec de belles paroles, mais aujourd'hui, il y a plus de fonds pour aider les Aînés à participer à une séance, à être sous contrat à la clinique. Il y a davantage d'efforts déployés pour trouver ce qui fonctionne dans la communauté, plutôt que d'appliquer une solution toute faite à tout. Si ça fonctionne, faites-le. C'est une amélioration considérable. » [traduction]
Outre ces investissements, plusieurs informateurs clés (DGSPNI, Premières Nations, Inuit) ont indiqué qu'il y avait eu des preuves d'une évolution générale vers la reconnaissance des connaissances, des valeurs et des pratiques des Inuit et des Premières Nations en matière de soutien au mieux-être mental, comme en témoignent les investissements fédéraux dans les activités liées à le territoire et à la culture. Par exemple, les investissements du budget de 2018 se concentrent sur l'augmentation de la portée des programmes de prévention et de traitement de la toxicomanie par l'entremise de programmes de guérison axés sur le territoire.
En parallèle, le caractère limité dans le temps de certains de ces investissements, associé au « sous-financement chronique » rapporté par les informateurs clés, a montré que le programme ne répondait toujours pas aux besoins (voir la section 6.2).
En parallèle, le caractère limité dans le temps de certains de ces investissements, associé au « sous-financement chronique » rapporté par les informateurs clés, a montré que le programme ne répondait toujours pas aux besoins

« Le financement doit s'accompagner d'une idée d'infrastructure pour la santé mentale et les dépendances, ce qui n'a pas été fait. Les gens pensent souvent qu'il est possible de faire ce travail n'importe où. Eh bien, vous ne pouvez le faire. Vous avez besoin d'un espace sécuritaire et confidentiel. Nous n'y pensons pas dans le domaine de la santé mentale, mais cela a une incidence sur une grande partie de notre travail. » [traduction]
« C'est une chose d'avoir un programme, mais c'en est une autre d'avoir le lieu, l'espace ou les personnes nécessaires pour atteindre les objectifs de ce programme. Nous avons besoin d'investissements dans les infrastructures, et pas seulement de fonds pour les programmes. Des choses comme les camps de mieux-être pour faciliter le lien avec le territoire et la connexion à la culture pour la guérison, c'est vraiment important pour les Inuit. » [traduction]

Modalités de financement des organismes fédéraux ou centraux. Certains représentants de la DGSPNI ont expliqué que les dispositions en matière de financement introduites par les organismes centraux ont nui à l'engagement, dans le cadre du programme, en faveur de la flexibilité et de l'autodétermination. Bien que le PMEM ait regroupé un grand nombre de ses volets de financement dans le cadre de l'harmonisation du mieux-être mental, les informateurs clés ont eu l'impression que la rigidité et les exigences administratives étaient réintroduites pour les bénéficiaires du financement, car certains fonds reçus pour le programme continuaient d'être administrés comme un financement « supplémentaire » que les bénéficiaires devaient dépenser selon des paramètres précis, plutôt que comme un financement général du mieux-être mental axé sur la communauté.
« Ce qui se passe parfois, c'est que lors de l'annonce d'une nouvelle priorité ou de la recherche des fonds pour un domaine particulier, vous obtenez un budget, mais cela s'accompagne d'un examen minutieux du Ministère ou de l'organisme central. » [traduction]
Considérations démographiques. Certaines considérations relatives à la démographie ont été mises en évidence. Bien que les modalités du programme ne limitent pas les services offerts à certaines populations, plusieurs informateurs clés œuvrant auprès des Inuit et des Premières Nations ont suggéré qu'il y avait une lacune générale dans les programmes et services de mieux-être mental pour certaines populations prioritaires, y compris les enfants, les jeunes et les familles. Cette situation est souvent associée à une insuffisance globale de financement (c.-à-d., les services et le soutien destinés aux enfants, aux jeunes et aux familles peuvent être financés dans le cadre des volets de financement actuels; la plupart ou la totalité des fonds sont utilisés en cas de crise ou pour répondre aux besoins les plus importants, ce qui ne laisse qu'une petite partie disponible pour la prévention), ainsi qu'à un manque d'installations appropriées pour la mise en œuvre des programmes. En outre, certains informateurs ont indiqué que les programmes n'avaient peut-être pas la capacité de répondre aux besoins propres aux populations 2ELGBTQIA+, car le personnel n'a peut-être pas accès à une formation appropriée, et les espaces consacrés aux programmes ne sont peut-être pas perçus comme sécuritaires et favorables à l'affirmation.
5. Efficacité
5.1 Réussites et répercussions
Constatation 3 : L'accès aux services et leur adoption ont augmenté. À l'échelle régionale, les programmes dirigés par les Premières Nations et les Inuit présentent des approches prometteuses tenant compte des traumatismes qui sont ancrées dans la culture, fondées sur les forces et adaptées aux priorités.
Accès et adoption
Selon les données des rapports dans le cadre du PSS-RQPI, le programme a connu une augmentation continue de la demande au fil du temps, comme en témoigne le nombre d'heures de séances de counseling en santé mentale, qui a augmenté de 57 % entre 2015-2016 et 2020-2021, et le nombre de clients par travailleur de soutien en santé et de soutien culturel a presque doubléNote de bas de page 60. Comme cela est indiqué à la section 4.1 ci-dessus, de nombreux facteurs pourraient expliquer cette situation, notamment le besoin général croissant de services; les répercussions émotionnelles des ententes de règlement; l'élargissement de l'admissibilité aux programmes; l'accès aux services de counseling en santé mentale dans le cadre des programmes tenant compte des traumatismes, avec l'ajout du Programme de soutien à la santé et à la culture en lien avec les FFADA (2018) et du Programme de soutien en santé aux anciens élèves des externats indiens fédéraux (2020); et l'intensification du dialogue et de la sensibilisation aux expériences vécues par les survivants des pensionnats indiens.

Équivalent textuel pour le Nombre d'heures de séances de counseling dans le cadre du PSS-RQPI, 2015-2021
| Exercice | Séances de counseling |
|---|---|
| 2015-2016 | 41 823 |
| 2016-2017 | 51 622 |
| 2017-2018 | 62 053 |
| 2018-2019 | 58 589 |
| 2019-2020 | 70 803 |
| 2020-2021 | 65 812 |
D'autres indicateurs démontrent la croissance de l'accès aux services et de leur adoption :
- Centres de traitement : Le tableau suivant indique, d'après les données de rapports disponibles, une augmentation du nombre d'admissions pour la plupart des services (malades hospitalisés, malades en traitement de jour, suivis et soins de suivi). Selon un examen des données, non affiché ci-après, la proportion de centres de traitement qui acceptent des clients prenant de la suboxone a considérablement augmenté, passant de 42 % en 2015 à 71 % en 2018, et le nombre total de clients admis dans les centres est passé de 3 646 en 2015-2016 à 4 960 en 2017-2018 (augmentation de 36 % au sein des centres de traitement qui ont présenté un rapportNote de bas de page 62).
| Admission en centre de traitementNote de tableau 1 | Année de déclaration | ||
|---|---|---|---|
| 2015-2016 (n = 43) |
2016-2017 (n = 44) |
2017-2018 (n = 34) |
|
| Personnes ayant accédé à des soins aux malades en milieu hospitalier | 3 646 | 4 448 | 4 171 |
| Personnes ayant accédé à des soins en consultation externe | 3 382 | 2 791 | 2 686 |
| Personnes ayant accédé à des soins de jour | 651 | 1 307 | 1 315 |
| Personnes ayant accédé à des services de suivi et de soins de suivi | 1 535 | 3 709 | 3 048 |
|
|||
- Équipes de mieux-être mental : La portée des EMEM s'est accrue grâce à l'annonce, en 2016, du financement de quatre équipes d'intervention en cas de crise en Ontario, au Manitoba et au Nunavut, et de 32 EMEM supplémentaires. En septembre 2021, on estimait à 63 le nombre d'EMEM qui desservaient 344 communautés des Premières Nations et des Inuit.
- Selon les données sur les résultats ministériels, en 2019-2020, 50 % des communautés des Premières Nations et des Inuit avaient accès à des EMEM, soit une augmentation par rapport au taux de 15 % en 2015-2016Note de bas de page 64Note de bas de page 65

- Services d'accompagnement pour le traitement par agonistes opioïdes : Les investissements réalisés en 2017 ont permis d'accroître l'accès aux services d'accompagnement pour le TAO (p. ex., évaluation, orientation, traitement, counseling, soutien culturel) dans les sites communautaires de TAO. Bien que des obstacles à l'accès au traitement subsistent à la fin de la période évaluée, le nombre de sites financés par SAC qui offrent des services d'accompagnement pour le TAO est passé de 15 (2017-2018) à 72 (2020-2021Note de bas de page 66).
Équivalent textuel pour Augmentation du nombre de sites financés par SAC qui offrent des services d'accompagnement pour le TAO
| Exercice | Sites qui offrent des services pour le TAO |
|---|---|
| 2017-18 | 15 |
| 2018-19 | 58 |
| 2019-20 | 68 |
| 2020-21 | 72 |
Quelques informateurs clés ont souligné que, bien que la portée et l'adoption des programmes puissent donner une idée de l'évolution du PMEM au fil du temps, ces données ne donnent pas une image complète de l'incidence des services offerts à l'échelle de la communauté et à l'échelle individuelle (un champ d'études pour la phase chiffre romain 2).
Prestation de services adaptés
Les discussions avec les représentants régionaux des Inuit, des Premières Nations et de la DGSPNI, ainsi que les rapports disponibles, indiquent que le financement du PMEM a contribué à la prestation de programmes et de services adaptés.
Illustrations des répercussions sur les différents domaines de financement
- Stratégie nationale de prévention du suicide chez les Inuit : Les représentants œuvrant dans des contextes de prestation de services aux Inuit ont souligné que le financement de la mise en œuvre de la Stratégie nationale de prévention du suicide chez les Inuit était important, car il comblait une lacune reconnue dans la disponibilité des services après la fermeture de la Fondation autochtone de guérison. Le financement de la Stratégie nationale de prévention du suicide chez les Inuit a soutenu le développement de stratégies et de programmes de prévention du suicide adaptés aux régions. Selon les informateurs clés et un rapport annuel de l'ITK, les exemples de programmes comprennent des programmes de mieux-être pour les jeunes et un programme parental ancré dans la culture offerts dans la région désignée au sens de la Convention définitive des Inuvialuit; un programme de formation et de mentorat en counseling inuit et des programmes pour les hommes ancrés dans la culture au Nunavut; des postes pour les membres de la communauté afin d'offrir un programme de guérison axé sur le territoire au Nunavik; et un centre d'accueil de nuit pour les jeunes ainsi qu'un conseiller en prévention de la violence sexuelle au NunatsiavutNote de bas de page 67Note de bas de page 68.
- Équipes de mieux-être mental : Les représentants qui connaissent bien les EMEM ont indiqué que l'expansion de ces équipes avait contribué à améliorer la capacité d'intervention en cas de crise au sein des communautés et à réduire la nécessité de soutien d'urgence (c.-à-d., une intervention temporaire en cas de crise de la part de personnes qui n'ont pas forcément de relations au sein d'une communauté). La présence d'une équipe locale permet également d'établir des relations à long terme et d'assurer la continuité des soins pour les membres de la communauté. Les EMEM ont intégré les soins culturellement adaptés dans les programmes et les services, ont soutenu les individus en adoptant une approche à double perspective, et ont contribué à introduire des modèles de réduction des méfaits dans les communautés.
« Lorsque je pense aux équipes de mieux-être mental, je constate qu'elles sont davantage en mesure de fournir des interventions au sein de la communauté, ainsi que d'autres formes de soutien et services. En raison de l'important investissement réalisé en 2017, les équipes de mieux-être mental, dans les communautés qui n'avaient peut-être qu'un seul travailleur communautaire auparavant, donnent accès à des services de soutien en cas de crise et à des plans d'intervention; dans certaines communautés, elles peuvent travailler conjointement avec la gestion des urgences et la planification en cas de pandémie. » [traduction]
- Centres de traitement : Selon un rapport de 2017 de l'APN, les centre de traitement ont évolué pour répondre aux besoins, notamment en élargissant leur champ de pratique et leur méthodologie de traitement pour passer d'un programme de traitement générique en établissement à un traitement de jour dans la communauté, à des soins en consultation externe et à des activités axées sur le territoire, tout en établissant des liens pour répondre aux besoins propres à certains groupes de la population (p. ex., les personnes souffrant de troubles concomitants, de problèmes de santé chroniques ou à qui l'on a prescrit un TAO, les femmes et les familles avec des enfantsNote de bas de page 69). Les représentants des centres de traitement ont également décrit les excursions d'une journée pour visiter les attractions locales, le soutien à la guérison grâce à des thérapeutes culturels et des thérapeutes cliniques, les cérémonies, et la collecte de plantes médicinales, ainsi que les programmes et services virtuels destinés aux clients à la maison et en attente de traitement.
« Grâce au Programme de mieux-être mental, je crois que les gens essaient de sortir des sentiers battus et de mettre de côté leurs anciennes façons de faire. Je sais qu'un certains centres ont recueilli les commentaires de la communauté, afin de voir comment ils peuvent aider les communautés à relever les défis auxquels elles sont confrontées. Je sens que les gens sont prêts à sortir de leur zone de confort et à essayer de nouvelles choses pour obtenir plus de résultats positifs des programmes. » [traduction]
- Programme de soutien en santé – résolution des questions des pensionnats indiens : Un projet qualitatif mené par le First Peoples Wellness Circle a recueilli les témoignages de survivants qui ont interagi avec le PSS-RQPI. Publié en 2021, le rapport a conclu que le programme répondait aux besoins uniques des survivants, de leurs familles et de leurs communautés de nombreuses manières. Parmi elles, le PSS-RQPI mettait efficacement en relation les survivants et leurs familles avec des fournisseurs ayant une bonne compréhension des répercussions profondes des pensionnats indiens, et capables d'offrir une approche de guérison culturelle, fondée sur les forces, et tenant compte des traumatismes. En comparaison, les survivants ont noté qu'il arrive souvent que les fournisseurs externes n'offraient pas un service adapté à la culture, ou n'avaient pas d'expérience vécue, n'avaient pas de compréhension adéquate des répercussions de l'héritage colonial, ce qui a entraîné d'autres conséquences. Grâce au Programme de soutien en santé, les survivants ont pu rétablir leurs relations, s'engager sur la voie d'une guérison à long terme, et renouer avec leur identité culturelle et spirituelle. L'évaluation a mis en évidence les forces du programme et la nécessité, pour le PSS-RQPI, de continuer à évoluer afin de répondre aux besoins changeants des survivants des pensionnats indiens et des personnes touchées par les conséquences intergénérationnelles des pensionnats indiens et d'autres héritages coloniauxNote de bas de page 70.
Facteurs externes limitant l'incidence
D'autres facteurs limitant la capacité du PMEM à avoir une incidence ont été rapportés, et ne peuvent pas être traités par le programme. Tous les groupes d'informateurs clés ont convenu que les inégalités de longue date dans les déterminants sociaux de la santé dont souffrent de nombreux InuitNote de bas de page 71 et Premières NationsNote de bas de page 72 ont une incidence importante sur le mieux-être mental. En l'absence d'investissements importants en amont, notamment dans le logement, les infrastructures communautaires, la culture et la langue, les services de santé, la sécurité alimentaire, l'eau potable, l'emploi et l'éducation, les programmes mis en œuvre dans le cadre du PMEM n'ont qu'une capacité limitée à améliorer de manière significative les résultats pour les membres des communautés. La nécessité d'une approche holistique fondée sur les déterminants de la santé propres aux Premières Nations et aux Inuit a été continuellement relevée par les partenaires, et a également été réitérée dans la SNPSI et le CCMMPN.
Dans le même ordre d'idées, les informateurs clés ont indiqué que les partenariats et l'investissement limités provenant des partenaires provinciaux constituaient un risque important pour la réalisation de progrès sur les priorités régionales en collaboration avec les Premières Nations et les Inuit. Il s'agit notamment d'améliorer l'accès aux services de désintoxication et de répondre efficacement aux crises associées aux drogues, y compris la crise des opioïdes.
5.2 Accès à un continuum de services
Constatation 4 : Les constatations des partenaires sur le plan de la gouvernance indiquent qu'il existe des défis persistantes dans l'accès aux services de désintoxication médicale, à la gestion de cas et à la transition des services, ainsi que dans l'accès aux services de traitement et aux services communautaires de soutien en matière de toxicomanie.
Comme l'ont décrit plusieurs informateurs clés et les cadres de programme, un système complet de mieux-être mental nécessite l'engagement de partenaires de différents niveaux, notamment les communautés, les entités régionales des Premières Nations et des Inuit, les gouvernements provinciaux et territoriaux, et le gouvernement fédéral. Bien que le Programme de mieux-être mental finance certains services de mieux-être mental tout au long du continuum, d'autres relèvent des services de santé provinciaux et territoriaux (p. ex., la désintoxication médicale). En outre, la capacité de fournir un éventail complet de soins et d'y accéder peut varier d'une région à l'autre et d'une communauté à l'autre en raison de facteurs tels que la capacité des ressources humaines, le financement (c.-à-d., le montant du financement, sa croissance, sa durée), la taille de la communauté et les partenariats en matière d'infrastructureNote de bas de page 73 disponibles, la sécurité culturelle (p. ex., les programmes ou services disponibles dans les centres voisins), et l'éloignement.
Les constatations indiquent que si le financement dans le cadre du PMEM a contribué à soutenir l'accès à un continuum de soins, il existe des défis persistantes dans les régions en ce qui concerne l'accès à un système de soutien complet. Cette situation semble être due à des facteurs tels que la coordination limitée entre les gouvernements, la difficulté d'accéder aux services provinciaux et territoriaux (p. ex., désintoxication médicale, prescription de TAO), les demandes élevées à l'égard du personnel, et le financement limité pour la mise en œuvre d'un plan de programme ou de service complet. Les thèmes clés qui ont émergé s'harmonisent étroitement avec les constatations de l'évaluation précédente; toutefois, une validation à partir des perspectives communautaires est nécessaire.
Désintoxication
Les services de désintoxication fondés sur une intervention médicale relèvent des autorités sanitaires provinciales, et ne sont pas financés par le PMEM. L'accès insuffisant aux services de désintoxication médicale a été un thème clé dans les discussions portant sur les contextes des Premières Nations, et presque toutes les régions ont mentionné ce domaine comme un besoin. En raison des problèmes liés à la pénurie de services dans les provinces, à l'éloignement des services et au manque de centres de désintoxication culturellement sécuritaires, les personnes peuvent être confrontées à des obstacles importants pour accéder au traitement. Certaines régions de la DGSPNI ont tenté d'atténuer ce problème en se concentrant sur des modèles de désintoxication à domicile et dans la communauté.
Les représentants inuits n'ont pas fait de commentaires précis sur l'accès à la désintoxication, mais une constatation générale de plusieurs informateurs clés a été l'absence de programmes et de services en matière de toxicomanie axés sur les Inuit, y compris les traitements et les mesures de réduction des méfaits sur le territoire.
Coordination et gestion des cas
Quelques représentants des Premières Nations ont souligné que l'orientation au sein du système constituait une nécessité, en particulier pour les personnes ayant des besoins complexes ou souhaitant accéder à des services de désintoxication et de traitement. En particulier, quelques-uns ont décrit les difficultés rencontrées dans la gestion des dossiers lors de la transition entre les services de désintoxication et le traitement, et lors de la fin du traitement et au retour dans la communauté (p. ex., logement supervisé, loisirs, emploi, sécurité alimentaire), ce qui peut entraîner d'autres conséquences pour les personnes et les « placer dans un cycle ». Cette situation a été attribuée à la capacité limitée des ressources humaines à entreprendre des activités de gestion de cas en raison d'une charge de travail très élevée. Toutefois, des observations supplémentaires devront être recueillies auprès du personnel dans les communautés.
Soutien en matière de services de traitement et de lutte contre la consommation de substances
« Ce que nous constatons actuellement, c'est que le traitement est souvent le premier recours dans les communautés. Il devrait être le dernier recours, mais il y a un manque de programmes de prévention précoce et d'intervention auprès des familles. » [traduction]
Tous les groupes d'informateurs clés ont rapporté des difficultés d'accès aux centres de traitement comme un sujet de préoccupation en raison des longues listes d'attente, des modèles d'admission (c.-à-d., l'absence d'admission continueNote de bas de page 74), de la distance géographique entre les centres de traitement et les communautés (en particulier pour les communautés du Nord), des processus de transition fragmentés entre les installations de désintoxication et les centres de traitement provinciaux, et de la confusion concernant les critères d'admissibilité pour les déplacements pour accéder aux centres de traitement financés par le gouvernement fédéral dans d'autres endroits. Quelques représentants inuits s'interrogent sur la rareté des traitements offerts sur le territoire par rapport aux préoccupations liées à l'augmentation et à l'évolution de la consommation de substances.
En parallèle, certains informateurs clés des Premières Nations ont déclaré qu'il y avait des défis importants et globales dans l'accès aux services communautaires de traitement de la toxicomanie, y compris la médecine des toxicomanies, la sensibilisation et le soutien par les pairs, les fournitures de réduction des méfaits, et les services de santé publique et de soins primaires culturellement pertinents. Par conséquent, quelques-uns ont noté que les centres de traitement subissaient une forte pression pour répondre à tous les besoins non satisfaits et faisaient l'objet de critiques injustifiées dans le cadre de l'enjeu plus large de sous-financement chronique des services d'aide aux toxicomanes, de lutte contre le racisme au sein du système de santé, et d'absence de partenariat et d'investissement intergouvernementaux pour combler les lacunes dans le contexte de la santé mentale et des dépendances.
5.3 Partenariats et collaboration
Constatation 5 : Les partenariats sont importants pour aider le PMEM à répondre aux priorités et pour faire progresser la coordination du système de soins. Pourtant, le manque de partenariats et d'investissements provinciaux est un problème persistant qui a entravé les progrès et entraîné des doubles emplois.
Partenariats nationaux
Les efforts de partenariat et de collaboration à l'échelle nationale sont généralement considérés comme efficaces pour faire progresser les priorités mutuelles. Les représentants inuits ont décrit l'approche du programme en matière de mobilisation comme réactive, transparente et fréquente, ce qui a permis de faire progresser les priorités inuites, notamment l'investissement dans la Stratégie nationale de prévention du suicide chez les Inuit. Les représentants des Premières Nations ont indiqué que les représentants du programme étaient réceptifs aux commentaires des partenaires et que la reconnaissance des priorités énoncées dans les documents fondamentaux (c.-à-d., le CCMMPN, Honorer nos forces) a augmenté dans l'ensemble de la Direction générale. Le personnel de la DGSPNI a estimé que l'influence des partenaires était un aspect essentiel du programme, qui a inspiré des mesures telles que l'harmonisation du mieux-être mental et la réponse du PMEM à la crise des opioïdes (p. ex., les services d'accompagnement pour TAO, les mesures de réduction des méfaits). En outre, l'équipe de mise en œuvre du CCMMPN a soutenu une approche intergouvernementale visant à faciliter l'échange de connaissances, à développer des partenariats et à favoriser le changement des systèmes. Certains informateurs clés ont eu l'impression générale que la priorité était de plus en plus accordée aux efforts de mobilisation au fil du temps, y compris à l'échelle de la Direction générale, du Ministère, et des liens avec d'autres ministères fédéraux (p. ex., Justice Canada, Sécurité publique).
Certains obstacles ont également été relevés par les informateurs clés (p. ex., les échéanciers restrictifs, la capacité, les processus gouvernementaux), qui sont présentés ci-dessous.
Obstacles relevés relativement à la mobilisation des partenaires au sein du PMEM
Quels sont les obstacles à une collaboration fructueuse?
- Calendriers gouvernementaux restrictifs et à court terme, qui ont limité les interactions respectueuses
- Aucun accès aux processus de niveau Secret (p. ex., les propositions de budget) pour les partenaires
- Déséquilibre dans la dotation en personnel entre les équipes fédérales et les organisations partenaires
- Manque de fonds disponibles pour mobiliser les priorités des partenaires
- Désir de renforcer les partenariats internes (au sein du gouvernement du Canada, de SAC et de la DGSPNI) et d'agir sur le changement des systèmes (p. ex., les déterminants sociaux de la santé)
Partenariats provinciaux
Dans toutes les régions, il y a des structures de partenariat bilatérales et trilatérales avec les Premières Nations pour soutenir la planification conjointe et l'établissement des priorités (p. ex., entre les gouvernements ou les organisations des régions ou des provinces, les Premières Nations et la DGSPNI). Quelques exemples d'amélioration du partenariat ont été relevés, notamment le financement conjoint provincial-fédéral des EMEM de l'Ontario (voir l'encadré pour plus de détails). Une région a également décrit sa collaboration avec des représentants de la DGSPNI, une autorité sanitaire régionale, des dirigeants locaux des Premières Nations, des représentants municipaux, et un site de TAO local pour lutter contre les taux élevés de virus de l'immunodéficience humaine (VIH) dans la région. Dans une autre région, les efforts de partenariat entre la DGSPNI, une autorité sanitaire régionale et une nation voisine ont permis à la communauté d'obtenir les services d'un membre du personnel infirmier praticien pour l'aider dans le cadre d'un programme de TAO. Cependant, la plupart des représentants régionaux ont décrit le manque d'engagement et de soutien des partenaires provinciaux comme un défi considérable qui a créé des chevauchements de services, entravé les progrès dans la résolution des principaux enjeux régionaux, et conduit à l'utilisation de fonds fédéraux pour combler les lacunes dans les services qui relèvent de la compétence des provinces.
Un exemple communiqué par les informateurs clés est l'investissement fédéral dans les services d'accompagnement pour les sites de TAO, bien que le personnel régional de la DGSPNI ait remis en question la prestation provinciale et la disponibilité des services de TAO dans les communautés avoisinantes. De même, les informateurs clés régionaux ont décrit l'accès limité aux services de désintoxication provinciaux comme un important besoin non satisfait.« On présume que la province met en place des services de TAO parce qu'il s'agit de soins primaires, qu'il faut doser les médicaments, qu'il faut une surveillance clinique, et que ce financement l'accompagne par la suite. Mais ce programme de TAO n'existait pas. » [traduction]
De la même manière, les rapports des partenaires soulignent la nécessité de multiplier les discussions trilatérales significatives, orientées vers l'action, coordonnées et s'inscrivant dans le cadre d'une compréhension commune claire des secteurs de compétenceNote de bas de page 75. Un informateur clé a recommandé d'inclure un financement dédié à la planification stratégique régionale et tripartite afin d'élaborer une approche coordonnée pour répondre aux principales priorités.
Mise en commun des succès : Partenariats régionaux
- Expansion des équipes de mieux-être mental : Quelques informateurs clés ont souligné l'existence d'un partenariat fructueux dans la région de l'Ontario, grâce au financement conjoint de 20 EMEM par le PMEM et le ministère de la Santé de l'Ontario. Étant donné que l'allocation de financement régionale pour les MWT était limitée, le financement provincial du mieux-être mental a été utilisé avec succès pour étendre la couverture à plus de 100 Premières Nations. Un informateur clé a décrit l'accès élargi aux équipes comme un moyen efficace d'améliorer la planification et la capacité d'intervention en cas de crise communautaire.
Partenariats territoriaux
Dans la région nordique, sept structures de partenariat bilatérales et trilatérales existent pour mobiliser les gouvernements territoriaux, les régions inuites et les Premières Nations. Bien que tous les modèles de partenariats territoriaux n'aient pas pu être étudiés en détail, certains exemples de réussite ont été rapportés. Par exemple, la Table de partenariat du Nunavut sur la santé a été jugée efficace pour faire progresser les progrès régionaux dans le traitement de la toxicomanie sur le territoire. Une étude de faisabilité menée par le gouvernement territorial a mis en évidence la nécessité de créer un centre de traitement de la toxicomanie fondé sur le territoire, adapté à la culture, et dirigé par des Inuit. Grâce à la table, un protocole d'entente tripartite a été élaboré pour un centre de traitement et de rétablissement dirigé par les Inuit (Aqqusariaq) avec le soutien de la DGSPNI, du gouvernement du Nunavut et de Nunavut Tunngavik Inc. De façon plus générale, les informateurs clés ont indiqué que la table était efficace lorsqu'il s'agissait de soulever de nouveaux enjeux dans le territoire et de coordonner une intervention entre les partenaires (p. ex., l'intervention liée à la COVID-19, les cliniques de lutte contre la tuberculose).
Les représentants régionaux inuits ont également décrit, de façon bilatérale, leur collaboration avec la DGSPNI comme efficace pour discuter de leurs besoins et de leurs priorités (voir ci-après).
6. Conception, prestation et efficacité
6.1 Conception et mise en œuvre du financement et du soutien dans le cadre du PMEM
Constatation 6 : Le PMEM cherche à accroître la flexibilité et à réduire les cloisonnements en matière de financement grâce à l'harmonisation du mieux-être mental. Dans un premier temps, l'harmonisation a favorisé une flexibilité accrue entre les volets de financement, même si la sensibilisation à son intention et à son objectif doit se poursuivre.
Harmonisation du mieux-être mental
L'introduction de l'harmonisation du mieux-être mental a été l'un des principaux changements apportés au PMEM au cours de la période d'évaluation et a permis de répondre aux recommandations des partenaires et celles formulées dans le cadre de l'évaluation précédente. Bien que les effets ne soient pas encore totalement connus, certains informateurs clés ont estimé que l'harmonisation avait permis aux communautés de bénéficier d'une flexibilité accrue pour planifier et mettre en œuvre des programmes de manière holistique, car les bénéficiaires n'étaient pas tenus de gérer des responsabilités cloisonnées en matière de financement et d'établissement de rapports entre plusieurs programmes individuels. Dans un premier temps, cela a permis aux bénéficiaires de mieux harmoniser les programmes avec la vision et les priorités au sein de leur communauté ou de leur organisation.
« Lorsque l'harmonisation est entrée en vigueur, j'ai constaté un énorme changement dans l'indépendance et l'autonomie [des bénéficiaires de fonds] en ce qui a trait à la direction et au fait d'avoir une approche très spécifique de la manière dont ils fournissent des services de mieux-être mental aux nations. Cela leur permet également de planifier leurs objectifs, en sachant qu'ils peuvent utiliser les fonds en fonction de leurs besoins. Cela nous a également permis d'avoir une vision claire de leurs lacunes et d'être en mesure d'exprimer leurs autres besoins. Cette harmonisation a contribué à cette planification, et à l'octroi d'un financement plus durable et à long terme de programmes et de services propres aux [nations]. » [traduction]
Certains ont estimé que les possibilités offertes par l'harmonisation n'avaient pas été exploitées de manière égale, principalement en raison de la variation de la capacité à s'engager dans la planification de la santé, ainsi que des ressources de programme et des installations disponibles au sein d'une communauté. D'autres ont estimé qu'il y avait une certaine confusion quant à l'objectif de l'harmonisation et aux volets de financement qui ont été regroupés, ce qui indique que les responsables du PMEM doivent continuer à faire de la sensibilisation au sujet de son intention.
À l'interne, quelques représentants de la DGSPNI ont souligné la complexité accrue du suivi financier, étant donné que l'harmonisation a consolidé de nombreux volets de financement de programmes qui n'avaient pas tous été créés égaux (c.-à-d., que tous les programmes n'étaient pas admissibles à la croissance, et que certains financements étaient limités dans le temps). Il en résulte des difficultés pour suivre et gérer les fonds disponibles dans le cadre du PMEMNote de bas de page 76.
Constatation 7 : Les répondants régionaux des Premières Nations et des Inuit ont généralement perçu le personnel de la DGSPNI comme offrant du soutien et faisant preuve de flexibilité. Certaines possibilités d'amélioration ont été relevées (gestion interne, communication et mobilisation).
Prestation du soutien
En plus de l'octroi du financement, le personnel régional de la DGSPNI a aidé les Premières Nations et les Inuit à exécuter des programmes de mieux-être mental grâce à ce qui suit :
- Communiquer et répondre aux questions concernant les ententes de contribution, les modalités du programme, les exigences en matière de rapports et l'admissibilité au financement.
- Offrir un soutien consultatif et technique sur demande, notamment en examinant les propositions de financement et en contribuant à la planification de la santé, à l'élaboration du plan de travail, et aux rapports de financement.
- Soutenir la navigation dans le système interne en établissant des liens entre les communautés ou organisations et d'autres directions ou domaines de financement (p. ex., l'infrastructure, les soins infirmiers, le principe de Jordan, les services de santé non assurés).
- Relier les communautés ou organisations aux ressources de formation et de perfectionnement de la main-d'œuvre proposées par les organisations partenaires autochtonesNote de bas de page 77.
- Communiquer les annonces et les changements apportés dans le cadre du PMEM, tels que l'harmonisation du mieux-être mental.
« D'après ce que j'ai vu depuis 2018, SAC a également été d'un grand soutien, et a soutenu ces organisations lorsqu'elles ont connu des hauts et des bas. C'est fantastique. Le Ministère a aidé des organisations en difficulté à se remettre sur pied et à proposer des programmes de qualité. » [traduction]
Comme l'ont rapporté plusieurs représentants des Inuit et des Premières Nations, un des points forts de l'approche adoptée par le personnel de la DGSPNI a été sa flexibilité. Grâce à une approche non interventionniste, le personnel régional a permis aux communautés et aux organisations de faire progresser leurs priorités tout en offrant des conseils et en résolvant les problèmes en cas de besoin. Quelques représentants inuits ont également parlé des efforts déployés par les représentants des programmes de la DGSPNI pour soutenir les organisations confrontées à des difficultés, en contribuant à la budgétisation et au soutien du plan de travail, et en coproduisant des rapports de financement afin d'éviter que le financement ne soit bloqué.
Lors de la collecte des données primaires, les participants ont fait part de certains points à améliorer pour renforcer le soutien apporté par le programme, comme cela est indiqué ci-après.
Domaines d'amélioration proposés pour renforcer le soutien
- Améliorer la gestion interne au sein de SAC afin d'éviter l'égarement de rapports de financement et les perturbations dues au roulement élevé du personnel. (Rapporté par les Premières Nations et les Inuit.)
- Renforcer les efforts de communication et de mobilisation pour s'assurer que les priorités régionales et communautaires sont bien comprises et que les titulaires d'ententes sont suffisamment informés des modalités du programme, des changements apportés au programme et des possibilités de financement nouvelles ou pertinentes. (Rapporté par les Premières Nations et les Inuit.)
- Maintenir la cohérence avec les exigences en matière de rapports, dans la mesure du possible, en tenant compte du temps nécessaire pour adapter les systèmes de rapports à l'échelle de la communauté ou de l'organisation. (Rapporté par les Premières Nations.)
- Faire progresser les mécanismes de financement simplifié axé sur les besoins afin de soutenir efficacement les communautés en cas d'urgence. (Rapporté par les Premières Nations.)
- Continuer à rationaliser le financement et éviter de multiplier ou d'ajouter de nouveaux volets de financement (c.-à-d., que certains volets de financement continuent d'exister en dehors du Programme de mieux-être mental harmonisé). (Rapporté par les Inuit.)
Efficacité interne du programme
Les représentants de la DGSPNI ont indiqué que les structures internes et la collaboration entre le bureau national et les bureaux régionaux fonctionnaient efficacement lorsqu'il s'agit de discuter des préoccupations et de faire progresser les priorités. Les forces sont les suivantes :
- réactivité du bureau national;
- processus administratifs simplifiés;
- prise de contact régulière dans le cadre de réunions de groupes régionaux;
- flexibilité régionale pour élaborer des structures adaptées afin de faire appel aux communautés et de les soutenir (p. ex., équipes interdisciplinaires au sein de la DGSPNI).
Quelques suggestions d'amélioration ont été formulées. La quasi-totalité du personnel régional a estimé que le soutien qu'il apporte aux bénéficiaires du financement est réactif en raison du roulement élevé du personnel au sein de la Direction générale et du grand nombre de demandes reçues. Quelques représentants de la DGSPNI ont également estimé qu'il y avait des possibilités de mobilisation plus opportunes entre leur région et le bureau national (p. ex., dans les processus liés au financement et aux politiques) pour s'assurer que les priorités locales déterminées par les partenaires étaient comprises et reflétées dans les soumissions.
6.2 Capacité à fournir des services et à répondre aux besoins
Constatation 8 : Les participants conviennent en bonne partie que les ressources financières disponibles dans le cadre du PMEM ne répondent pas à la demande de services, ce qui affecte grandement la capacité des Inuit et des Premières Nations à répondre à leurs besoins, à élaborer des activités stables et à maintenir en poste une main-d'œuvre en bonne santé.
Ressources du programme
Au cours des années visées par l'évaluation, le PMEM s'est vu allouer un total de 2,07 milliards de dollars, et 2,18 milliards de dollars ont été dépensés dans le cadre du programme. Sur le total des dépenses effectuées dans le cadre du PMEM, 89 % ont été consacrés à des subventions et contributions, 7 % à des dépenses de fonctionnement, et 3 % à des salaires. Le financement total alloué au programme a approximativement doublé, et les dépenses liées aux contributions ont augmenté de 56 % (voir le tableau 2).
Malgré des investissements supplémentaires, toutes les sources de données s'entendent pour dire que le financement disponible n'est pas suffisant pour atteindre les résultats escomptés du PMEM, et qu'il n'a pas suivi le rythme des facteurs suivants : la croissance de la population et le nombre réel de personnes touchées par un service, l'inflation et l'augmentation des coûts, les salaires concurrentiels, la pression croissante sur les programmes, et la complexité de la prestation de services (p. ex., pour les services éloignés et isolés, et les clients dont les besoins sont plus complexes). Par exemple, les personnes interrogées ont évoqué le besoin de financement supplémentaire pour les équipes de bien-être mental, des programmes communautaires de soutien et de la prévention et du traitement de la toxicomanie; toutefois, il n'a pas été demandé aux informateurs clés d'évaluer de manière complète tous les volets du programme.
Des données financières supplémentaires ont été demandées pour permettre un examen plus approfondi du financement du programme (p. ex., analyse de la proportion du financement de base par rapport au financement limité dans le temps; proportion du financement admissible à la croissance) et pour évaluer si les politiques de financement sont conformes aux engagements fédéraux plus larges en faveur d'un financement fiable et flexible. Toutefois, une évaluation quantitative détaillée des ressources du programme au fil du temps s'est avérée difficile en raison de la nature complexe du financement. Les investissements effectués proviennent d'un mélange de financements permanents et de financements limités dans le temps; certains sont déterminés par la demande, tandis que d'autres sont flexibles en fonction des besoins, et qu'une petite partie est fondée sur des propositions. En outre, les populations cibles des investissements diffèrent d'un volet de financement à l'autre, et au sein d'un même volet. Comme cela a été mentionné précédemment, les documents du programme indiquent qu'en 2016, moins de la moitié du financement du mieux-être mental comprenait un facteur d'indexation annuel de 3 %. Le personnel de la DGSPNI a également indiqué qu'à cette époque, environ la moitié du financement total du programme était limité dans le temps et que, bien que le programme ait reçu un financement supplémentaire au cours de la période d'évaluation, la majeure partie de ce financement n'était pas permanente. Par exemple, concernant l'augmentation de l'allocation au PMEM entre les exercices 2019-2020 et 2020-2021 (86,05 millions de dollars), les données indiquent que 86 % (74,006 millions de dollars) de l'augmentation est due au financement limité dans le temps et lié à la pandémie de COVID-19.
À l'échelle nationale, les représentants du PMEM ont décrit différentes approches pour l'attribution des fonds du programme aux régions, notamment la formule de Berger modifiéeNote de bas de page 78,le financement de base, le financement axé sur la demandeNote de bas de page 79 ou la prise en considération des priorités ou des besoins régionaux. Cependant, un rapport préparé par la Thunderbird Partnership Foundation en 2022 a laissé entendre que les formules de financement, y compris les formules de Berger et de Berger modifiée, étaient considérées comme dépassées, car elles sous-estimaient les ressources nécessaires pour mettre en œuvre efficacement les programmes dans les réalités d'aujourd'huiNote de bas de page 80. C'est pourquoi les partenaires ont plaidé (dans le cadre du PMEM, et de manière plus générale) pour que les formules de financement fédérales soient améliorées afin de mieux refléter des facteurs tels que les besoins et la demande, les populations atteintes, l'équité salariale, le renforcement des capacités et les contextes complexes de prestation de services (p. ex., pour les communautés éloignées, isolées et nordiques). Plusieurs analyses ont été réalisées au sein du bureau national sur les formules axées sur les besoins ou la demande, et le principal facteur limitant a été le manque de données fiables et pertinentes sur les besoins et la demande.
« Le fait de disposer de ces paramètres incroyablement souples et larges présente, d'une part, l'avantage de permettre aux communautés de faire ce qu'elles jugent prioritaire, mais c'est un peu malhonnête. Si quelqu'un regardait le plan, il pourrait dire "oh wow, je n'arrive pas à croire que SAC finance cela". Mais en réalité, ce n'est pas le cas. […] La plupart des communautés disposent de moins de 75 000 $ par année pour couvrir ce vaste continuum de soins, sans compter les salaires. » [traduction]
Selon les informateurs clés et les documents du programme, des ententes de financement incertaines et limitées peuvent avoir une incidence considérable sur les communautés et les organisations de multiples façons, y compris sur leur capacité à :
- recruter et maintenir en poste du personnel qualifié, à des salaires compétitifs;
- stabiliser les opérations au sein de leur organisation;
- investir dans la formation et renforcer/restaurer les ca pacités;
- élargir les programmes et innover en la matière (p. ex., programmes axés sur le territoire, programmes propres à certains groupes au sein de la population);
- planifier un éventail de services tout au long du continuum, en investissant dans des programmes de prévention/approches qui portent principalement sur la cause profondeNote de bas de page 81.
Afin d'atténuer les limites en matière de financement, les représentants régionaux des Premières Nations et des Inuit ont indiqué qu'ils cherchaient à obtenir des fonds par l'entremise du principe de Jordan et de l'Initiative : Les enfants inuits d'abord, et qu'ils tiraient parti de plusieurs initiatives de financement (p. ex., le financement de la Stratégie canadienne sur le tabac, d'autres formes de financement fondées sur des projets) pour mettre en œuvre les programmes.
Capacité de la communauté et de la main-d'œuvre
Toutes les sources de données, outre le fait qu'elles traitent de la question des ressources, ont mis en évidence le fait que la promotion d'une main-d'œuvre saine et qualifiée dans le domaine du mieux-être mental est essentielle pour obtenir des résultats significatifs dans les services de mieux-être mental. Un thème général qui se dégage des entrevues et de l'examen des documents est que, malgré la diversité notable des besoins en main-d'œuvre dans les contextes des Premières Nations et des Inuit, il y a des considérations communes qui ont une incidence générale sur la capacité des communautés et de la main-d'œuvre. Ces facteurs sont illustrés ci-après.

Équivalent textuel pour Illustrations de facteurs pouvant affecter la main-d'œuvre dans le domaine du mieux-être mental
Les facteurs pouvant affecter la main-d'œuvre dans le domaine du mieux-être mental inclure :
- Salariale Compétitive
- Mieux-être et soutien des travailleurs
- Ressources humaines
- Formation et échange de connaissances
- Contexte communautaire
Pleins feux sur les besoins en main-d'œuvre
Selon les informateurs clés et l'examen des documents, les programmes des Premières Nations et des Inuit peuvent éprouver des difficultés liées au recrutement et au maintien en poste d'une main-d'œuvre qualifiée, compétente sur le plan culturel, et en bonne santé dans le domaine du mieux-être mental en raison de nombreux facteurs interdépendants.
- Pénurie de ressources humaines. Certains informateurs clés ont souligné que la pénurie de main-d'œuvre, y compris les travailleurs autochtones en toxicomanie, constituait un défi permanent pour le PMEM en raison de facteurs tels que l'absence de salariale compétitive, les pratiques de recrutement et de maintien en poste des gouvernements provinciaux, territoriaux et fédéral (p. ex., le recrutement pour le programme des Services de santé non assurés), les traumatismes vicariants et l'épuisement professionnel, ainsi que le vieillissement de la main-d'œuvre. Par exemple, de nombreux travailleurs de soutien culturel et émotionnel dans le cadre des programmes de santé et de soutien culturel tenant compte des traumatismes sont des Aînés et des survivants des pensionnats indiens, des externats indiens et de la rafle des années 60, qui sont en train de quitter le marché du travail. En conséquence, les informateurs clés ont exprimé un grand besoin de mentorat et de soutien pour la prochaine génération de travailleurs de soutien.
- Des salaires compétitifs. Bien qu'une analyse comparative des salaires par rapport aux données provinciales et territoriales n'ait pas fait partie de la portée de l'évaluation, les constatations de certains informateurs clés et de certains rapports de recherche indiquent que les défis liés à une rémunération compétitive demeurent présents. Une étude publiée par la Thunderbird Partnership Foundation a montré que les travailleurs en toxicomanie des Premières Nations gagnaient environ 45 % de moins que leurs homologues des provinces malgré des taux élevés d'accréditation et de certification, ce qui est attribué à des formules de financement obsolètesNote de bas de page 82. Des données similaires n'étaient pas disponibles dans les contextes de services inuits. Certaines améliorations pourraient être évidentes grâce à la disponibilité d'un financement supplémentaire dans le cadre du budget de 2018, bien que les informateurs clés percevaient que la salariale compétitive est un défi systémique permanent en raison de la nature limitée dans le temps des améliorations.
- Formation, échange de connaissances et rétablissement des capacités. Le besoin de soutien pour accéder à la formation, à l'échange de connaissances et aux possibilités de renforcement des capacités a été déterminé à partir d'une évaluation des besoins menée par le First Peoples Wellness CircleNote de bas de page 83, d'une analyse environnementale dans les régions inuitesNote de bas de page 84, et de discussions dans le cadre d'entrevues. Il s'agit notamment de l'accès à des réseaux de soutien par les pairs et à des formations axées sur des sujets tels que les traumatismes complexes, l'incidence critique et la gestion du stress orientées par les Autochtones, ainsi que la guérison axée sur le territoire.
- Contexte communautaire : Certains informateurs clés ont expliqué que les besoins en main-d'œuvre peuvent être amplifiés dans les communautés éloignées, isolées et nordiques en raison des taux de roulement élevés, de la pénurie de personnel local adapté à la culture, du manque de logements dans la communauté et de locaux réservés aux programmes, du manque de ressources communautaires pour soutenir l'infrastructure supplémentaire et de la nécessité d'une rémunération plus élevée.
Les informateurs clés ont proposé plusieurs possibilités afin que le PMEM et l'ensemble du Ministère puissent répondre aux besoins en main-d'œuvre en partenariat avec les communautés :

- Exploitation des ressources développées par les organisations partenaires et sensibilisation à ces ressources (p. ex., les stratégies de mieux-être de la main-d'œuvre, les modules de formation).
- Élaboration d'une stratégie en matière de ressources humaines dans le domaine de la santé, qui pourrait inclure une formation échelonnée et la mobilisation de populations plus jeunes.
- Bonification des allocations de l'Initiative sur les ressources humaines en santé autochtone.
- Soutien des possibilités de formation proches du domicile (p. ex., formation sur le territoire) et fondées sur les visions du monde des Premières Nations et des Inuit.
6.3 Transfert de Santé Canada à SAC
Constatation 9 : Les efforts déployés par le PMEM pour réduire les cloisonnements et soutenir l'efficacité ont été observés lors du transfert de la DGSPNI à SAC. Les possibilités offertes par un ministère intégré pourraient être davantage optimisées.
Lors de la création de SAC en 2017, la DGSPNI a été officiellement transférée de Santé Canada au nouveau ministère, qui regroupe les services sociaux, de santé et d'infrastructure de Santé Canada et d'Affaires autochtones et Développement du Nord Canada. Le Plan ministériel 2018-2019 indique que le mandat principal de SAC est d'améliorer la qualité des services fournis aux Premières Nations, aux Inuit et aux Métis en s'efforçant de combler les écarts socioéconomiques et, en fin de compte, de veiller à ce que les peuples autochtones aient le contrôle des services et des programmesNote de bas de page 85.
Les informateurs clés n'ont généralement pas perçu de répercussions directes, à l'échelle du programme, sur le PMEM à la suite de la création du Ministère. Plus généralement, plusieurs considérations (forces et possibilités) ont été déterminées à la suite de l'intégration de la DGSPNI au sein de SAC.

Collaboration et partenariat intraministériels. Environ la moitié du personnel de la DGSPNI estimait qu'il était avantageux d'harmoniser les divers programmes et services propres aux Autochtones sous un mandat commun, car cela favorise une approche davantage coordonnée et axée sur la collaboration en vue de soutenir les Premières Nations et les Inuit. Cette situation a notamment donné lieu à des possibilités d'apprentissage en commun, et a favorisé des discussions communes pour aborder des enjeux clés qui se chevauchent (p. ex., la protection de l'enfance, la sécurité de la communauté).
En parallèle, plusieurs membres du personnel de la DGSPNI et des représentants des Premières Nations ont estimé que la collaboration intraministérielle pourrait être davantage mise à profit, car les programmes et les secteurs de services continuent de fonctionner de façon cloisonnée, malgré la nature multidimensionnelle de nombreux enjeux prioritaires qui touchent le mieux-être mental (p. ex., les déterminants sociaux de la santé). Cette situation a été attribuée à des facteurs comprenant notamment les suivants :
- un manque de capacité à l'interne;
- un manque de lignes directrices ministérielles;
- une approche par programme pour financer et soutenir les communautés.
« Parmi les avantages il y a la possibilité de collaborer davantage avec les opérations régionales lorsque les communautés vivent une situation de crise. Ce qui posait problème avant SAC, c'est que [la DGSPNI] organisait ses propres appels avec la communauté, puis les opérations régionales [d'Affaires autochtones et Développement du Nord Canada] organisaient leurs propres appels au besoin. Mais ils ne travaillaient pas ensemble. Aujourd'hui, lorsqu'une communauté déclare l'état d'urgence, c'est la DGSPNI, les Opérations régionales et nos collègues provinciaux qui interviennent. Ensemble, nous sommes donc en mesure de couvrir plus de terrain, d'être plus flexibles, et plus créatifs. » [traduction]

Relations et mobilisation. Les informateurs clés ont laissé entendre que, bien que la création de SAC ait favorisé une approche plus collective, il existe des différences au sein du Ministère en ce qui concerne les processus de mobilisation des partenaires et l'établissement de relations. En effet, historiquement, certains secteurs sont réputés inflexibles, peu enclins à prendre des risques, et moins axés sur les relations. Certains partenaires des Premières Nations se sont ralliés à cette idée et ont proposé que la création d'un nouveau ministère par la fusion de parties de deux ministères indépendants ajoutait des couches bureaucratiques au lieu d'en supprimer. Cependant, il est important de noter que certains représentants inuits étaient d'avis contraire, à savoir que la création du Ministère avait permis d'améliorer les relations et de faire preuve d'une flexibilité accrue (p. ex., dans la façon dont le personnel de la DGSPNI et de SAC travaillent avec des partenaires) par rapport à d'autres ministères fédéraux (y compris Santé Canada).

Efficacité ministérielle. Certains ont estimé qu'il y avait des pertes d'efficacité liées à des présentations budgétaires et à des rapports organisationnels plus complexes, des couches de politiques supplémentaires (p. ex., la Politique stratégique de la DGSPNI et la Politique stratégique de SAC), et des chevauchements dans les structures de gouvernance (p. ex., les comités, les groupes de travail) qui n'ont pas encore été réglées. En outre, quelques-uns ont estimé que les responsables du PMEM avaient plus de difficultés à défendre efficacement leur financement par rapport à d'autres domaines prioritaires (p. ex., le logement, l'éducation), étant donné que les répercussions des programmes de santé publique étaient difficiles à évaluer à court terme.
6.4 Mesure du rendement
Constatation 10 : La démonstration du rendement du programme est rendue difficile en raison des processus d'établissement de rapports (c.-à-d., les rapports simplifiés), des indicateurs et des résultats disponibles, et les courts délais des investissements. Les approches en matière de mesure du rendement pourraient être améliorées par l'application des concepts de mieux-être des Premières Nations et des Inuit, et le soutien de la capacité à recueillir des données significatives pour orienter la planification en fonction de ces concepts.
L'évaluation de 2016 des programmes de mieux-être mental a formulé plusieurs recommandations relatives à la mesure du rendement dans le cadre du programme, y compris ce qui suit :
- Élaborer une stratégie complète de mesure du rendement pour orienter la collecte et l'utilisation des données sur le rendement.
- Soutenir les capacités communautaires en mettant en commun les pratiques exemplaires et les pratiques prometteuses.
- Poursuivre les études de recherche spéciales axées sur des domaines spécifiques du programme.
À la suite de l'évaluation, une stratégie de mesure du rendement du programme a été élaborée à l'aide d'un modèle logique révisé, des résultats du programme, et des indicateurs de rendement. La stratégie comprenait également des renseignements détaillés concernant le ministère ou l'organisation responsable de la collecte des renseignements, la fréquence de la collecte des données, et la manière dont les données ont été recueillies. En outre, le PMEM a soutenu le développement de « Sages pratiques pour la promotion de la vie », une ressource en ligne dirigée par des partenaires et destinée à mettre en valeur le bon travail en cours dans les communautés des Premières Nations de partout au Canada, en fonction des travaux financés par le PMEM qui ont été publiés en 2009. Plusieurs études spéciales ont également été menées par des organisations partenaires tout au long de la période d'évaluation, notamment des évaluations de recherche axées sur la Stratégie nationale de prévention du suicide chez les jeunes Autochtones, les EMEM, le Programme de soutien en santé – résolution des questions des pensionnats indiens, ainsi qu'une évaluation commandée par l'ITK de la Stratégie nationale de prévention du suicide chez les Inuit, qui a fourni des constatations nuancées en ce qui concerne les besoins, les répercussions et les possibilités pour le PMEM.
Bien que des efforts aient été entrepris dans le cadre du PMEM pour améliorer la mesure du rendement, l'examen des documents et la collecte des données primaires ont permis de relever certains défis :
« Lorsque nous parlons d'investissements et de répercussions, ils ont une incidence et font la différence, mais il y a tellement de nouvelles choses qui arrivent que nous faisons du surplace. Il est difficile de voir des progrès lorsque le problème que l'on essaie de résoudre ne cesse de s'aggraver. Il est pratiquement impossible de mesurer cela. » [traduction]
Complexité de la démonstration de l'incidence : Certains ont fait remarquer qu'il y a plusieurs facteurs qui peuvent rendre difficile, pour le PMEM, la démonstration de l'incidence du financement dans le cadre du mécanisme et des outils de rapport actuels. Il s'agit notamment de la complexité du mieux-être mental, qu'il soit individuel ou communautaire, et des urgences de santé publique (p. ex., la crise des opioïdes) par rapport à des délais d'investissement courts (p. ex., deux ans); du rôle de nombreux partenaires, gouvernements et secteurs dans la prestation de services de mieux-être mental; et des efforts continus du PMEM pour réduire les rapports et accroître la flexibilité du financement.
Mesure des résultats et disponibilité des données : Selon le Profil de l'information sur le rendement (PIR) du programme pour 2020, le risque de ne pas disposer de renseignements suffisants pour la prise de décision a été qualifié de « très élevéNote de bas de page 86 ». Dans le même ordre d'idées, un examen des PIR disponibles dans le cadre de l'évaluation (2017-2018, 2018-2019 et 2020-2021) a révélé que les résultats escomptés du programme (à long, moyen et court terme) avaient subi des modifications considérables dans les documents tout comme les indicateurs pertinents, que le programme a mis en œuvre dans le but de s'harmoniser avec l'évolution des politiques, d'accroître la flexibilité, et de réduire les exigences en matière de rapports. Certains indicateurs ont été abandonnés et ne sont plus recueillis (n = 6), d'autres ont été introduits récemment (n = 3), et certains indicateurs de rendement n'avaient pas d'objectifs établis (n = 3). Étant donné que le modèle logique du PMEM a également été mis à jour au cours de la période d'évaluation (pour mettre l'accent sur des résultats plus généraux à court, moyen et long terme), certains des indicateurs de rendement figurant dans le PIR le plus récent ne correspondaient pas aux résultats escomptés révisés (p. ex., l'augmentation des comportements sains a été supprimée du modèle logique de 2020).
Mesures d'intérêt : Outre les défis liés à la mesure du rendement et à l'attribution, le personnel de la DGSPNI a noté que le PMEM a reçu des demandes supplémentaires de la part d'organismes centraux et d'autres secteurs du gouvernement pour rendre compte des répercussions des investissements (p. ex., des « données sur le terrain », qui s'ajoutent aux données des rapports annuels), malgré l'accent mis par le Ministère sur la réduction des rapports. Par ailleurs, les indicateurs d'intérêt étaient souvent des mesures occidentales fondées sur les lacunes qui sont utilisées par un éventail d'organisations (p. ex., les taux de suicide), qui peuvent ne pas correspondre aux visions du monde des Inuit et des Premières Nations sur le plan du mieux-être (p. ex., fondé sur les forces, holistique).
Capacité des communautés ou des organisations : Certains représentants des Premières Nations et des Inuit ont également exprimé le besoin de se concentrer sur l'augmentation des capacités et des ressources disponibles pour le personnel communautaire afin de s'assurer que des systèmes de données, des stratégies et des processus adéquats sont en place pour recueillir des données significatives. Bien que cela n'ait pas été largement validé par les communautés, quelques-unes d'entre elles ont également laissé entendre qu'il est possible que les données requises pour les rapports ne soient pas pertinentes pour soutenir la planification à long terme au sein des communautés. La liste suivante présente les possibilités d'améliorer la mesure du rendement, telles qu'elles ont été déterminées par les informateurs clés lors de la collecte de données primaires (personnel de la DGSPNI, représentants des Premières Nations et des Inuit). Certaines de ces possibilités pourraient être mises en œuvre dans le cadre du programme à court ou moyen terme (p. ex., 1, 3, 4, 5), tandis que d'autres pourraient nécessiter une approche plus systémique, allant au-delà du PMEM (p. ex., 2, 6).
- Mettre de plus en plus l'accent sur les approches qualitatives (p. ex., les histoires des programmes et des communautés) et fournir aux partenaires davantage de formats pour rendre compte des résultats afin de démontrer l'incidence des investissements.
- Continuer à renforcer la sensibilisation et la compréhension, au sein du gouvernement, de l'engagement du Ministère en faveur d'approches souples et rationalisées en matière de financement et d'établissement de rapports.
- Collaborer avec les partenaires (régionaux et nationaux) afin de garantir la pertinence des mesures d'établissement de rapports et de rendement (p. ex., organiser des séances de planification stratégique avec les signataires d'ententes régionaux afin de définir conjointement les mesures d'intérêt pour les rapports).
- Continuer à soutenir les évaluations et les projets spéciaux menés par les organisations nationales partenaires afin de recueillir des renseignements détaillés sur les sous-programmes et les constatations thématiques.
- Tirer parti des cadres actuels qui font progresser les perspectives des Premières Nations et des Inuit fondées sur les forces en ce qui concerne les résultats en matière de mieux-être mental, et mettre en correspondance l'approche de la mesure du rendement du PMEM avec ces résultats (p. ex., les indicateurs de mieux-être de la First Nations Health Managers Association, les indicateurs de mieux-être des Inuit).
- Mettre l'accent sur le soutien à la capacité communautaire pour les activités de surveillance et d'évaluation qui peuvent contribuer à orienter la planification à long terme et le contrôle des services (p. ex., ateliers de planification des mesures, développement et mise en commun des ressources, apprentissage à partir des données actuelles).
7. Domaines thématiques
7.1 Enfants, jeunes et familles
Constatation 11 : Les représentants des Premières Nations et des Inuit ont décrit les programmes et les services de mieux-être mental destinés aux jeunes comme un domaine nécessitant une attention accrue dans le cadre du PMEM et à l'échelle du Ministère.
Les programmes destinés aux jeunes et aux familles ont été décrits comme un domaine prioritaire par environ la moitié des informateurs clés. Bien que de nombreux jeunes des Premières Nations et des Inuit soient en bonne santé, certains ont souligné la nécessité de soutenir les jeunes touchés par des traumatismes intergénérationnels et ayant subi de nombreux événements déstabilisants, notamment la persistance du racisme systémique et interpersonnel, le deuil et la perte, les vagues de suicides, les urgences environnementales, les révélations liées aux processus de recherche de la vérité, les opioïdes et les autres crises liées à la consommation de substances, ainsi que la pandémie de COVID-19. En outre, quelques informateurs clés dans des contextes éloignés, isolés et nordiques ont souligné que les jeunes peuvent affronter des défis uniques en raison d'un manque général de services disponibles (p. ex., thérapeutes en santé mentale), de sentiments d'isolement (p. ex., lorsqu'il est difficile de se déplacer hors de la communauté), de programmes limités (p. ex., activités récréatives), et de facteurs de stress associés aux déterminants sociaux de la santé (p. ex., insécurité alimentaire, logement inadéquat).
Malgré l'importance de la flexibilité dont disposent les régions et les communautés pour définir et mettre en œuvre des programmes conformes à leurs propres priorités, plusieurs thèmes clés ont émergé en ce qui concerne les lacunes globales perçues dans l'offre de services :
- programmes pour les jeunes fondés sur les forces et la résilience (p. ex., axés sur l'identité culturelle, les relations avec les pairs, le territoire et les traditions);
- initiatives en milieu scolaire (p. ex., services de counseling à l'école);
- programmes en milieu familial;
- services de centres de traitement pour les jeunes et les familles.
« Partout où nous allons, à chaque atelier que nous organisons, les jeunes demandent plus d'activités. L'ennui est à l'origine de nombreux actes de vandalisme, et les jeunes n'ont tout simplement pas d'endroit où aller. Dans le sud, il y a des parcs et des centres commerciaux; ici, il n'y en a pas. Il n'y a ni espace public ni centre commercial. Les jeunes demandent toujours un centre d'accueil pour les jeunes, mais nous ne pouvons pas en avoir, par manque d'espace. » [traduction]
« Je pense qu'il reste beaucoup à faire pour soutenir cette population de jeunes. […] Nous avons vu des fonds débloqués pour des centres de traitement pour adultes, alors que ce que nous entendons vraiment, c'est que nous avons besoin de soutien dans les écoles. Certains programmes financent des activités, qu'il s'agisse du Programme d'aide préscolaire aux Autochtones ou des Services à l'enfance et à la famille, mais il n'y a pas de composante de mieux-être mental, et tous les secteurs et toutes les communautés ont l'impression que c'est l'enjeu qui se présente actuellement. » [traduction]
Dans ce contexte, divers défis ont été mis en évidence en ce qui concerne la capacité des communautés et des organisations à soutenir les services destinés aux jeunes et aux familles. Comme cela a été mentionné précédemment, les représentants inuits ont souligné les difficultés liées à la pénurie d'espaces pour les programmes et au manque de personnel, ce qui a fait en sorte que des fonds n'ont pas été dépensés dans certains cas. Les représentants des Premières Nations ont souligné des difficultés similaires (espaces pour les programmes ou les loisirs, capacité), et ont également fait remarquer que lorsque les communautés sont confrontées à des crises persistantes, le financement déjà limité des activités de prévention peut s'éroder.
Pleins feux sur les régions : Répondre aux besoins des enfants et des jeunes
Les informateurs clés de la région de l'Ontario ont décrit une approche prometteuse selon laquelle le financement du programme de développement des enfants en santé de la DGSPNI a également été « regroupé », comme dans le cas de l'harmonisation du mieux-être mental. Selon le personnel de la DGSPNI, ce changement a aidé les communautés à « lier » le financement entre les deux programmes afin de combler les lacunes.
Certains ont estimé qu'il y avait eu peu d'améliorations ciblées du financement au sein du programme pour répondre à ces besoins (tout en reconnaissant que le financement ne limite pas, actuellement, les programmes pour ces populationsNote de bas de page 87). En outre, bien qu'il existe des programmes adjacents qui financent des activités pour les jeunes et les familles (p. ex., le Programme de développement des enfants en santé de la DGSPNI, le principe de Jordan, les Services à l'enfance et à la famille), il n'y a souvent aucune composante de mieux-être mental dans ces programmes, et il est difficile de travailler dans le cadre de ces programmes en raison des différentes populations cibles, ainsi que des modalités. Cela indique qu'il pourrait être possible d'améliorer les intersections entre les programmes grâce à des travaux davantage axés sur la collaboration. Quelques représentants de la DGSPNI ont également perçu un manque général de coordination dans l'ensemble de SAC sur le plan des programmes pour les jeunes, ce qui fait craindre que les jeunes « passent à travers les mailles du filet ». Une exception à ce défi de coordination a été déterminée dans la région de l'Ontario de la DGSPNI grâce au regroupement d'autres enveloppes budgétaires (voir la section « Pleins feux sur les régions »).
7.2 Changements climatiques
Constatation 12 : Les changements climatiques perturbent des voies importantes et distinctes pour la santé et le mieux-être des Premières Nations et des Inuit (p. ex., l'accès aux activités traditionnelles, les situations d'urgence) de manière complexe, ce qui va compliquer davantage l'environnement opérationnel du PMEM et accroître les besoins.
Les changements climatiques perturbent de nombreux déterminants du mieux-être des peuples autochtones, et ne peuvent être abordés dans le seul cadre du PMEM, d'autant plus que des programmes, tels que le Programme de santé environnementale et publique de la DGSPNI, et des ministères, tels que Santé Canada et Environnement et Changement climatique Canada, sont à la tête de ce dossier. Un rapport publié en 2022 par le Centre de collaboration nationale de la santé autochtone résume certaines de ces voiesNote de bas de page 88 :
- Capacité limitée à chasser, pêcher, piéger, chercher de la nourriture et passer du temps sur le territoire, ce qui est une voie critique pour la santé mentale et le mieux-être.
- Perturbation de la transmission du savoir intergénérationnel et des compétences liées au territoire aux jeunes générations, qui est une composante essentielle de l'identité culturelle.
- Bouleversements et dommages aux terres par des phénomènes climatiques extrêmes, tels que les feux incontrôlés, qui peuvent engendrer des expériences perpétuelles de stress et de deuil écologique.
« En effet, lorsque l'on n'est pas habitué aux changements dans la migration des animaux ou à l'état de la glace de mer, il est possible que l'on ne puisse pas chasser avec succès. Cette situation affecte non seulement la famille du chasseur, mais aussi les personnes avec lesquelles il partage normalement sa nourriture au sein de la communauté, ce qui crée de l'insécurité alimentaire, qui a également une incidence sur le mieux-être mental. » [traduction]
Les effets particuliers des changements climatiques sur les communautés du Nord sont de plus en plus documentés et rapportés. Pour les Inuit de l'Inuit Nunangat, la littérature indique que les changements climatiques perturbent de nombreuses activités bénéfiques pour le mieux-être mental, y compris le temps passé à récolter, pêcher et préparer des aliments traditionnels, à se rendre dans des cabanes et à accéder à des sites importants sur le plan culturelNote de bas de page 89Note de bas de page 90. Quelques informateurs clés ont également rapporté que les changements climatiques ont exacerbé les préoccupations relatives à l'insécurité alimentaire, qui est déjà élevée dans de nombreuses régions. Le concept de « solastalgie », abordé dans la littérature par rapport au deuil climatique ressenti par de nombreux Inuit, est défini comme « un sentiment de mal du pays sans jamais avoir quitté son foyer » [traduction] en raison des changements visibles dans le paysageNote de bas de page 91.
« Autrefois, le territoire fournissait tout ce qui était nécessaire à l'existence, mais ce n'est plus le cas aujourd'hui. Les conditions météorologiques ont tellement changé qu'il est plus difficile de mettre en œuvre des programmes axés sur le territoire tout au long de l'année. » [traduction]
De même, un article publié en 2018 par Dodd et al. indique que les Premières Nations éloignées et isolées peuvent être particulièrement touchées, car les possibilités d'activités sur le territoire sont menacées (p. ex., la pêche, la chasse, la récolte, la collecte de plantes médicinales), les saisons des routes d'hiver sont raccourcies, les coûts des fournitures sont gonflés, et la menace du déplacement augmente en raison des feux incontrôlés et des inondations de plus en plus extrêmesNote de bas de page 92.
Principale constatation : Changements climatiques et considérations propres certaines populations
Les constatations de l'évaluation indiquent que les effets des évacuations peuvent être amplifiés, en particulier pour les jeunes autochtones, les aînés et les personnes qui bénéficient de services de mieux-être mental (p. ex., des services de counseling, de consommation de substances, et de réduction des méfaits). Par exemple, quelques personnes ont expliqué que les membres de la communauté peuvent être relogés dans des lieux qui peuvent réactiver les traumatismes, et qu'ils pourraient ne pas bénéficier d'une continuité de soutien appropriée. À titre d'exemple, les conséquences des évacuations de feux incontrôlés ont été documentées dans des articles de presse à la suite d'urgences survenues au Manitoba, en Ontario et en Alberta.
C'est pourquoi certains ont estimé que la planification de la gestion des urgences doit être axée sur le mieux-être mental de la communauté et sur des considérations propres aux populations prioritaires.
Malgré les répercussions potentielles importantes des changements climatiques sur le PMEM, le personnel régional de la DGSPNI ne s'y est pas toujours intéressé directement. Certains représentants de la DGSPNI ont indiqué qu'ils soutenaient les Premières Nations et les Inuit comme suit :
- Offrir un soutien de pointe en collaboration avec la gestion des urgences de santé.
- Collaborer avec les centres de traitement pour élaborer des plans de service si une évacuation est requise.
- Coordonner les services, tels que les options de traitement ponctuelles et globales pour les membres de la communauté.
De même, les EMEM et les travailleurs de soutien en santé et de soutien culturel ont été décrits par quelques représentants comme essentiels pour apporter un soutien aux membres des communautés déplacées.
Cela dit, quelques membres du personnel régional ont fait remarquer que les changements climatiques ne constituaient pas un domaine d'intervention important dans le cadre de leurs fonctions, et ont estimé que le programme était suffisamment souple pour permettre aux communautés de réorienter le financement en cas de besoin. Compte tenu de l'attention croissante qui leur est accordée, plusieurs représentants ont convenu que la coordination et la collaboration avec la gestion des urgences de santé devraient être renforcées, et qu'il existait des possibilités de travailler aux côtés des communautés dans la planification des urgences.
« Nous devons être plus proactifs pour soutenir les nations pour lesquelles nous savons pertinemment qu'elles devront affronter des feux incontrôlés, que certaines subissent tous les ans, et ne pas attendre que l'événement se produise. Donc, sur le plan des ressources : travailler sur la planification avec les partenaires, et établir un certain protocole à l'avance sur la façon dont ces types d'événements peuvent être gérés et atténués avant qu'ils ne se produisent. Nous sommes très réactifs, mais à présent que nous avons connu une saison sans précédent, nous pouvons en tirer des leçons et avoir des conversations avec les nations pour les soutenir en prévision de ce qui pourrait arriver. » [traduction]
7.3 Transfert de services
Constatation 13 : Le PMEM a pris des mesures pour soutenir l'autodétermination et faire progresser le contrôle des services par les Autochtones. Malgré la grande diversité des contextes, certains obstacles et possibilités ont été relevés (financement, harmonisation intragouvernementale, rétablissement des capacités, création de partenariats).
Les documents du programme soulignent que la promotion de la vision de l'autodétermination et du transfer du contrôle sur les services représentent un thème clé des partenariats de la DGSPNI avec les dirigeants, les organisations, et les communautés autochtones. Les informateurs clés ont déclaré que le PMEM s'était harmonisé avec cette vision comme suit :
- Le PMEM a offert un degré élevé d'autonomie et de flexibilité aux communautés et aux organisations en ce qui a trait à la planification et à la prestation des services en fonction de leurs priorités, ce qui a été renforcé par l'harmonisation du mieux-être mental.
- Les rapports ont été rationalisés, ce qui peut alléger les exigences administratives imposées aux communautés (cependant, comme cela est décrit ailleurs, certains problèmes liés à l'établissement de rapports ont également été relevés, notamment la modification des modèles, les demandes fastidieuses émanant des organismes centraux, et les exigences supplémentaires en matière de rapports qui peuvent être ajoutées aux nouveaux investissements dans le cadre du financement).
- Bien qu'il ne s'agisse pas d'un transfert de services, le programme a été « décentralisé » grâce à des structures de partenariat régionales adaptées à l'échelle locale, qui donnent la priorité aux décisions prises par les Premières Nations et les Inuit en ce qui concerne l'affectation des fonds et les principales priorités.
- Les centres de traitement étaient gérés par des comités indépendants et non par SAC, ce qui leur permet de développer des modèles et des programmes uniques.
- Les activités de formation et de perfectionnement de la main-d'œuvre ont été en grande partie gérées par des partenaires autochtones afin de favoriser la formation, le rétablissement des capacités et les normes en matière de main-d'œuvre dirigés par les Autochtones. En outre, les activités de recherche et d'évaluation ont été entreprises de plus en plus par les partenaires (p. ex., évaluation des besoins, études spéciales).
En parallèle, il a été mentionné que le chemin à parcourir pour faire progresser le transfert de services était complexe, propre à chaque communauté, nation ou région, et qu'il existait des obstacles majeurs susceptibles de ralentir la mise en œuvre de cette vision. Le manque de financement adéquat et durable a été rapporté comme le principal facteur qui entrave la progression du transfert de services. En effet, l'absence de financement suffisant limite la capacité des communautés à fournir un continuum de services, à maintenir en poste un personnel qualifié, à développer des opérations stables, à accéder à la formation, à restaurer les capacités, et à s'engager dans une planification à long terme. En outre, lorsque les modalités de financement sont complexes, fragmentées et incertaines, les communautés ne sont pas autant en mesure d'élaborer des programmes de santé holistiques. Plusieurs autres facteurs ont été déterminés :

Les conditions de financement et les obligations en matière de reddition de comptes aux organismes centrauxNote de bas de page 93 ont été décrites par certains comme incompatibles avec la priorité accordée par SAC au transfert de services, car ces conditions et obligations ont continué à favoriser les priorités du gouvernement fédéral, et non celles des Premières Nations et des Inuit. Les communautés et les organisations ont dû fournir des rapports sur des résultats qui n'étaient peut-être pas significatifs pour elles ni efficaces pour leur prise de décision.

La collaboration et l'intégration à l'interne entre les secteurs de programme et au sein du Ministère pourraient être améliorées afin de garantir un effort coordonné et cohérent dans le cadre du transfert de services. Certains ont estimé que SAC n'atteignait pas son objectif de transfert en raison d'une forte aversion au risque, d'approches et de perspectives différentes au sein du Ministère et d'un manque de clarté, d'orientation et de communication.
Une étude du Centre de collaboration nationale de la santé autochtoneNote de bas de page 94 et des discussions avec des informateurs clés permettent d'affirmer que, bien qu'il n'existe pas une « pratique exemplaire » unique pour faire progresser le transfert de services, il y a des caractéristiques communes et des pratiques prometteuses en la matière (voir la figure ci-après).

Équivalent textuel pour Illustrations des facteurs qui peuvent favoriser le transfert de services selon les discussions avec les informateurs clés et l'analyse documentaire
Les facteurs qui peuvent favoriser le transfert de services selon les discussions avec les informateurs clés et l'analyse documentaire inclure :
1. Financement
- Modèles de financement adéquats, durables, flexibles, consolidés et à long terme (qui incluent les coûts de gouvernance, d'administration et de services réels) dotés de critères simplifiés.
2. Renforcement des capacités
- Autodétermination « adaptable » fondée sur la capacité.
- Ressourcement et soutien du perfectionnement de la main-d'œuvre, planification de la santé, systèmes et gestion de données.
- Soutien technique et administratif continu pour passer à des arrangements de plus en plus flexibles.
3. Partenariats
- Mobilisation des partenaires dans les processus de planification et d'élaboration des politiques.
- Collaboration et harmonisation intraministérielles pour réduire les cloisonnements et garantir une approche commune.
- Rôles et responsabilités clairement définis entre les gouvernements fédéral, provinciaux/territoriaux, et autochtones.
7.4 Répercussions et leçons tirées de la pandémie de COVID-19
Constatation 14 : La pandémie de COVID-19 a simultanément accru les difficultés et les besoins liés à l'exécution du PMEM, mais des ressources nouvelles et flexibles ainsi que des pratiques innovantes ont permis d'en atténuer l'incidence et d'en tirer des leçons pour l'avenir.
Répercussions de la pandémie de COVID-19 et mieux-être mental
Les rapports des partenaires, les constatations tirées de l'analyse documentaire et les entrevues avec des informateurs clés font état de nombreux défis introduits ou aggravés par la pandémie de COVID-19. Cependant, il est important de noter que les répercussions rapportées n'ont pas été universellement ressenties par toutes les communautés ou populations. Les principaux thèmes généraux sont présentés ci-après.
- Inégalités en matière de déterminants sociaux de la santé : Les informateurs clés des Premières Nations et des Inuit ont indiqué que la pandémie de COVID-19 a exacerbé les inégalités sous-jacentes dans les déterminants sociaux de la santé, notamment le manque de logements, l'accès insuffisant à des soins de santé culturellement sécuritaires, l'insécurité alimentaire, le racisme systémique, la pauvreté et l'accès limité à Internet et à la technologie pour certaines Premières Nations et certains Inuit vivant dans des zones rurales, isolées et éloignéesNote de bas de page 95.
- Interruptions de service : En raison des directives de santé publique relatives à la distanciation physique, de nombreuses personnes ont vu leur accès au soutien et aux services liés au mieux-être mental perturbé, notamment les installations de réduction des méfaits et d'approvisionnement sécuritaire, les programmes de groupe, le counseling, le soutien en matière de santé et le soutien culturel, et les services des centres de traitement, bien que des mesures d'atténuation aient été mises en place pour plusieurs servicesNote de bas de page 96Note de bas de page 97. En conséquence, cela a eu une incidence sur les personnes qui accédaient régulièrement aux programmes et en dépendaient, et a également créé une vulnérabilité pour les personnes souffrant de troubles liés à l'usage d'une substance.
- Acuité et complexité des besoins : La pandémie de COVID-19 devrait avoir des effets à long terme sur le mieux-être mental en raison de l'augmentation et de la complexification des crises, de la violence et d'un nombre disproportionné de décès par surdoseNote de bas de page 98. Les représentants des Premières Nations et le personnel du PMEM ont indiqué que certaines communautés avaient observé une augmentation de l'acuité et de la complexité de la consommation d'alcool et de drogues liée à l'isolement, au stress et au deuil. L'approvisionnement en drogues toxiques et l'accès réduit aux services de traitement de la toxicomanie ont également créé une vulnérabilité, car certains membres de la communauté consommaient seulsNote de bas de page 99Note de bas de page 100. Dans les contextes inuits, quelques répondants ont rapporté que la pandémie de COVID-19 a également coïncidé avec une augmentation de la consommation de substances, qui pourrait s'intensifier au fil du temps.
- Répercussions sur la population : Les mesures d'isolement mises en place pendant la pandémie de COVID-19 ont eu un effet déclencheur pour certains membres de la communauté, car elles rappelaient les politiques coloniales qui restreignaient les mouvements des personnes à l'intérieur et à l'extérieur de leurs communautésNote de bas de page 101 Cette situation a réactivé les traumatismes liés à la perte des liens avec la famille, les activités culturelles, la communauté, et le territoireNote de bas de page 102. Plusieurs mesures d'atténuation ont été mises en place, notamment du soutien physiquement éloigné, des ensembles de soutien, des ressources et des activités en ligne, et de nombreuses autres initiatives. Les constatations de la recherche indiquent également que la pandémie a eu une incidence particulière sur les femmes et les jeunes en raison de l'isolement, de l'augmentation de la violence familiale, et de la violence entre partenaires intimes, puisque certains devaient s'isoler dans des environnements dangereuxNote de bas de page 103.
Stratégies d'atténuation
En août 2020, SAC a annoncé un financement de 82,5 millions de dollars pour soutenir la capacité de pointe et permettre aux communautés d'adapter et d'étendre les services de mieux-être mental dans le contexte de la pandémie de COVID-19. Du financement était également disponible grâce au Fonds de soutien aux communautés autochtones, qui incluait du soutien, des ressources et des services en matière de mieux-être mental, et d'autres activités admissibles. En outre, le personnel du PMEM a rapporté les mesures suivantes pendant la pandémie :
- Simplifier les modèles de demande de financement pour permettre aux communautés ou aux organisations d'accéder à un financement fondé sur les besoins;
- Réduire/reporter les exigences administratives et en matière d'établissement de rapports;
- Financer temporairement l'accès aux lits des centres de traitement privés.
Des efforts ont également été déployés par des organisations partenaires nationales pour soutenir la main-d'œuvre, développer et faire connaître des ressources, et fournir du soutien et des ressources en ligne et virtuelles. À l'échelle régionale, les informateurs clés et les documents ont mis en évidence des adaptations innovantes et réussies. Ces adaptations comprenaient souvent l'élargissement de l'offre d'activités axées sur le territoire et le passage aux technologies virtuelles. La liste suivante fournit des exemples spécifiques d'efforts visant à soutenir la continuité des programmes et des services.
- Centres de traitement : Un centre de traitement a décrit un programme de mieux-être en ligne, qui propose des enseignements culturels, du soutien en matière de santé mentale et d'anxiété, des enseignements sur la roue de médecine, la pleine conscience, l'établissement d'objectifs, le perlage et des trousses de soins de suivi. Le programme a été utilisé pour les personnes en situation d'isolement, en prétraitement et en soins de suivi. D'autres centres ont développé la télésanté/le counseling virtuel, stocké de la Naloxone et des produits de réduction des méfaits, fourni des paniers de produits et se sont orientés vers des programmes axés sur le territoireNote de bas de page 104.
- Équipes de mieux-être mental : Selon les documents du programme, les équipes ont apporté leur soutien aux communautés au moyen d'une plateforme virtuelle qui a permis aux clients de prendre contact avec le personnel pour obtenir un soutien à distance et par clavardage. La plateforme était également préchargée sur des tablettes que les équipes pouvaient prêter à leurs clients. Lors des situations d'urgence, certaines EMEM ont organisé des réunions en personne lorsque cela était possibleNote de bas de page 105.
- Contextes de services inuits : Certains représentants inuits ont décrit l'utilisation des fonds pour créer des programmes de mieux-être pour les communautés et pour aider les familles à participer à des activités sur le territoire.
Leçons apprises
La pandémie de COVID-19 a permis de tirer d'importantes leçons sur le financement et le soutien des Premières Nations et des Inuit dans les situations d'urgence sanitaire. Des exemples sont présentés ci-après.
Forces de l'intervention liée à la pandémie de COVID-19
- Les modalités du programme ainsi que l'afflux de fonds flexibles liés à la pandémie de COVID-19 ont joué un rôle important pour permettre aux communautés de répondre efficacement aux besoins.
- Les représentants des Premières Nations et des Inuit ont indiqué que le personnel de la DGSPNI était perçu comme un soutien lorsqu'il discutait de la manière dont le financement pouvait être réaffecté pour répondre aux besoins en cas de pandémie.
- La pandémie de COVID-19 a favorisé une collaboration interne accrue au sein de la Direction générale (p. ex., mise en place d'équipes interdisciplinaires régionales)
- Les approches de financement fondées sur les besoins ont été perçues comme efficaces pour permettre aux communautés d'accéder de manière efficiente au financement.
Possibilités et leçons tirées de la pandémie de COVID-19
- Le financement supplémentaire a permis de relever les défis existants et de soutenir des pratiques prometteuses, bien que sa nature limitée dans le temps signifie que toutes les offres de services n'ont pas pu être maintenues grâce au financement de base, malgré la persistance des besoins.
- L'afflux important de fonds a entraîné un report considérable pour certains, et a créé des difficultés sur le plan de la défense des besoins de financement futurs.
« Bien que le financement du programme ait considérablement augmenté dans le cadre du budget de 2021, il n'est toujours pas suffisant. La flexibilité dont nous disposions en ce qui a trait au financement lié à la COVID-19, pour combler en quelque sorte les lacunes, et tout le financement fondé sur les besoins pour combler les lacunes, lorsque ce financement a disparu, nous avons constaté une répercussion universelle dans toute [notre région]. À présent que le financement fondé sur les besoins a disparu, ce n'est pas comme si nos budgets avaient augmenté. » [traduction]
8. Conclusions
L'évaluation a montré que le PMEM était très pertinent, car les besoins dépassent les ressources actuellement disponibles. Les programmes et services financés par le PMEM étaient nécessaires pour remédier à l'héritage durable du colonialisme et pour favoriser la santé et le mieux-être des Premières Nations et des Inuit tout au long de leur vie. Le programme a connu une augmentation des demandes de soutien en raison de nombreux facteurs, notamment l'augmentation continue des besoins, la pandémie de COVID-19, l'approvisionnement en drogues toxiques et la crise persistante des surdoses, ainsi qu'un dialogue et une sensibilisation accrus sur le mieux-être mental et les expériences des survivants de traumatismes coloniaux.
Des changements ont été apportés à la conception du PMEM pour répondre aux priorités d'un financement de plus en plus flexible. Par exemple, l'harmonisation du mieux-être mental a permis d'accroître la flexibilité du financement afin d'aider les communautés et les organisations à planifier, mettre en œuvre et adapter les programmes en fonction de leurs priorités uniques et en constante évolution. Le PMEM a également bénéficié d'améliorations du financement dans des domaines prioritaires, tels que l'expansion des EMEM, le financement de la prévention du suicide chez les Inuit, l'augmentation des ressources pour les centres de traitement, ainsi que le renouvellement et l'expansion du soutien aux survivants et aux survivants intergénérationnels des pensionnats indiens et des externats fédéraux indiens, et aux personnes touchées par la tragédie des femmes et filles autochtones disparues et assassinées.
Qualitativement, les constatations indiquent que les programmes financés par le PMEM étaient adaptés aux besoins particuliers des Premières Nations et des Inuit, car le programme soutenait l'intégration de la culture, les approches tenant compte des traumatismes et axées sur les forces, ainsi que l'évolution des services et du soutien au fil du temps (p. ex., pendant la pandémie de COVID-19). Les constatations de la phase chiffre romain 1 indiquent que si ces services contribuent à un continuum de soins, des défis subsistent dans les régions pour ce qui est de garantir un système de soutien complet. Il s'agissait notamment de défis en matière d'accès à des services de désintoxication médicale culturellement sécuritaires (fournis par la province), à la gestion de cas, aux centres de traitement et aux programmes communautaires relatifs aux dépendances. Les principaux facteurs qui semblent affecter la coordination du système de mieux-être mental sont le manque de partenariat et d'investissement de la part des provinces, le besoin de financement supplémentaire, la capacité en matière de ressources humaines et le manque d'installations et d'infrastructures dans certaines communautés. Cependant, l'absence de mobilisation communautaire lors de la collecte des données de la phase chiffre romain 1 a limité l'évaluation des répercussions et des lacunes dans les programmes et dans le système plus large de soutien au mieux-être mental.
Malgré les améliorations apportées au programme (p. ex., augmentation de 56 % des dépenses liées aux contributions), il a été largement convenu que les ressources financières disponibles dans le cadre du programme ne permettaient pas aux Premières Nations et aux Inuit de répondre à la demande de services, car le financement n'avait pas suivi le rythme de facteurs comme la croissance démographique, l'inflation, la salariale compétitive, et l'augmentation de la demande de programmes. En outre, les informateurs clés ont indiqué que plus de la moitié du financement total était limité dans le temps, et n'incluait pas de facteur d'indexation. Selon les informateurs clés (y compris les partenaires régionaux), le financement limité a limité la mesure dans laquelle les communautés pouvaient investir dans la prévention, s'orienter vers le transfert de services, et soutenir les populations clés (p. ex., les enfants, les jeunes et les familles).
Outre l'amélioration des approches de financement, les informateurs clés ont recommandé de renforcer le soutien à la main-d'œuvre liée au mieux-être mental en collaboration avec les organisations partenaires nationales, notamment au moyen d'une stratégie dédiée à la main-d'œuvre, d'un mentorat et d'une formation échelonnée, et en mettant l'accent sur l'échange de connaissances.
Enfin, l'évaluation a montré que le soutien offert par le PMEM pouvait être amélioré en répondant aux préoccupations de gestion interne (p. ex., roulement du personnel, rapports de financement égarés), en renforçant la communication (p. ex., en ce qui concerne l'harmonisation), en mettant l'accent sur la cohérence des exigences en matière de rapports et en améliorant la collaboration intraministérielle. Bien que la création de SAC ait favorisé l'harmonisation et une vision commune, les informateurs clés ont estimé que les possibilités de faire progresser collectivement des questions clés (p. ex., les déterminants sociaux de la santé, les enfants et les jeunes, la planification de la gestion des urgences) n'avaient pas été maximisées. Compte tenu des multiples facettes et de la complexité du mieux-être mental, des partenariats efficaces (avec les Premières Nations et les Inuit, à l'échelle régionale et nationale) sont indispensables pour progresser et améliorer les résultats.
9. Recommandations en lien avec la phase chiffre romain 1
Les recommandations suivantes ont été formulées à partir des constatations résultant de la phase chiffre romain 1 de l'évaluation.
- Étude de la phase chiffre romain 2 menée par des partenaires autochtones : SAC devrait soutenir une deuxième phase d'étude dirigée par les Autochtones et axée sur les voix des communautés des Premières Nations et des Inuit qui n'ont pas été prises en considération lors de la phase chiffre romain 1.
Étant donné que les perspectives communautaires n'ont pas été recueillies dans le cadre de l'étude actuelle, il sera important d'interagir avec les communautés ou les organisations bénéficiaires du financement, dont les contextes sont très variés, afin d'acquérir une compréhension globale du PMEM et de ses orientations futures. Cette deuxième phase devrait bonifier les échanges réguliers qu'ont les responsables du programme avec les partenaires autochtones, et permettre de se concentrer sur les domaines dans lesquels il est le plus nécessaire d'obtenir des renseignements supplémentaires selon le point de vue des communautés, notamment les domaines qui n'ont pas fait l'objet d'études récentes menées par les Autochtones. - Collaboration : SAC devrait examiner et définir des mesures pour faire progresser a) la collaboration intraministérielle; et b) la collaboration régionale afin de mieux relever les défis complexes et à multiples facettes liés au mieux-être mental (p. ex., les déterminants sociaux de la santé, la planification de la gestion des urgences de santé, les enfants et les jeunes).
Les constatations de la phase chiffre romain 1 témoignent de la nature complexe et à multiples facettes du mieux-être mental (constatation 1), et les défis de coordination au sein du Ministère et à l'échelle régionale (c.-à-d., entre la DGSPNI, les partenaires des Premières Nations et inuits, et les représentants provinciaux et territoriaux) (constatations 4, 7, 9, 11). L'étude des possibilités de renforcement de la collaboration intraministérielle (c.-à-d., horizontale) en vue de se concentrer sur une action concertée pourrait favoriser la progression des enjeux clés déterminés lors de la phase chiffre romain 1 (p. ex., les déterminants sociaux de la santé, la gestion des urgences de santé, les enfants et les jeunes). En outre, il est important de continuer à faire progresser les partenariats régionaux coordonnés et collaboratifs (c.-à-d., avec les partenaires régionaux des Premières Nations et des Inuit, et les représentants des systèmes de santé des provinces et territoires) afin de combler collectivement les lacunes dans le continuum des services de mieux-être mental, de réduire les chevauchements, et de réaliser des progrès dans la réduction des inégalités en matière de santé. - Financement : SAC devrait élaborer des options pour surmonter les difficultés d'exécution du programme créées par les restrictions des dépenses en immobilisations, et réexaminer et mettre à jour, le cas échéant, les modes de financement du programme, y compris sur le plan de la nécessité d'un financement permanent suffisant comportant des facteurs d'indexation appropriés, et la répartition appropriée des fonds disponibles.
Le manque de financement demeure un obstacle important pour ce qui est de répondre à la demande et d'obtenir des résultats (constatation 8). Plusieurs problèmes ont été soulignés par les informateurs clés : le financement n'a pas suivi le rythme des besoins, certaines restrictions (c.-à-d., en matière d'immobilisations) ont limité l'exécution des programmes, tous les financements n'étaient pas admissibles à la croissance, et la nature limitée dans le temps de certaines améliorations n'a pas permis une planification et une exécution durables. Il est donc essentiel de continuer à se concentrer sur l'octroi d'un financement adéquat, durable, équitable, flexible (y compris les besoins en installations/immobilisations) et à long terme, et de plaider en sa faveur, afin d'aider les Premières Nations et les Inuit à faire progresser leurs priorités. - Perfectionnement de la main-d'œuvre : SAC devrait travailler en collaboration avec les partenaires inuits et des Premières Nations afin de déterminer les mécanismes susceptibles de soutenir davantage le perfectionnement de la main-d'œuvre, et d'appuyer les évaluations menées par les Autochtones ou en partenariat sur les effets de la salariale compétitive sur le perfectionnement et le maintien en poste de la main-d'œuvre.
Les constatations de la phase chiffre romain 1 indiquent que le soutien à la main-d'œuvre est un domaine prioritaire, qui s'inscrit dans la vision plus large du soutien au transfert de services (constatations 8, 12). La création d'une stratégie en matière de main-d'œuvre, le mentorat, et la formation échelonnée dans une optique propre aux Premières Nations et aux Inuit pourraient être des possibilités à étudier davantage dans ce domaine. En outre, une meilleure connaissance des salaires et des rémunérations pourrait renforcer la capacité des communautés et des organisations à recruter et à maintenir en poste les professionnels du mieux-être mental. - Mesure du rendement : SAC devrait travailler en collaboration avec les partenaires pour déterminer les possibilités d'harmoniser les activités de mesure du rendement avec les perspectives de la communauté en matière de mieux-être, assurer l'harmonisation entre le modèle logique et les indicateurs, et continuer à financer les évaluations de recherche menées par les partenaires pour recueillir des renseignements approfondis et utilisables sur le programme (p. ex., les sujets importants, les questions et les considérations propres à des groupes au sein de la population dans le cadre du PMEM) (constatation 10).
En travaillant avec les partenaires des Premières Nations et inuits, la mesure du rendement pourrait être améliorée dans le cadre du programme grâce à des approches adaptées à la culture, tenant compte des traumatismes, et conformes à des perspectives distinctes sur le mieux-être. La collaboration dans ce domaine ainsi que les ressources pourraient améliorer la capacité du personnel communautaire à garantir la mise en place de systèmes de données, de stratégies et de processus adéquats pour recueillir et utiliser des données significatives. Il convient également de veiller à améliorer la clarté et la précision du modèle logique, y compris les liens entre les activités, les indicateurs et les résultats escomptés du programme. La mesure du rendement peut être facilitée par un modèle logique cohérent et l'utilisation d'indicateurs, et par les modèles d'établissement de rapports et les outils de collecte de données associés. En outre, il est recommandé que le PMEM continue à financer des évaluations de recherche menées par les partenaires, qui pourraient contribuer à améliorer les résultats.
Annexe A : Investissements dans le cadre du financement du PMEM
Le tableau suivant présente les investissements annoncés au cours de la période d'évaluation.
| Source | Montant | Activités financées |
|---|---|---|
| Mesures provisoires de 2016 | 69 M$ sur 3 ans |
|
| Budget de 2017 | 118 M$ sur 5 ans, 42 M$ par année par la suite |
|
| 15 M$ sur 5 ans, 4 M$ par année par la suite |
|
|
| Budget de 2018 | 200 M$ sur 5 ans, 40 M$ par année par la suite |
|
| 248 M$ sur 3 ans |
|
|
| 2018 | 21,3 M$ sur 3 ans |
|
| Budget de 2019 | 50 M$ sur 10 ans, 5 M$ par année par la suite |
|
| Budget de 2020 | 17,1 M$ sur 1 an |
|
| 2020 | 82,5 M$ |
|
Annexe B : Modèle logique
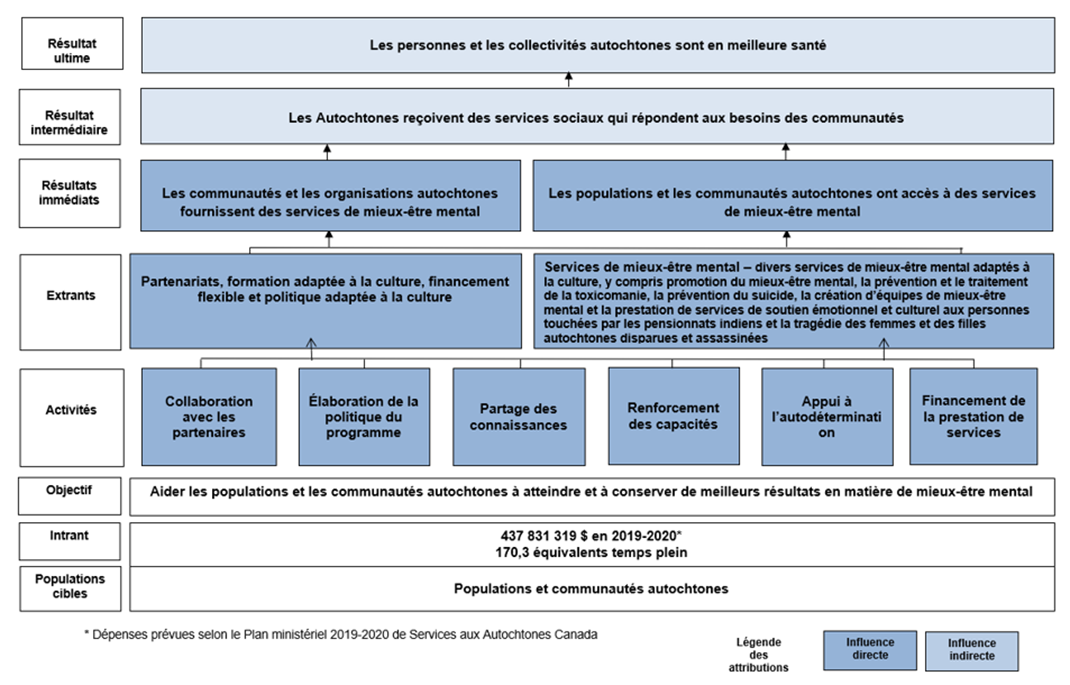
Équivalent textuel pour le Modèle logique du Programme de mieux-être mental
Le modèle logique du résultat final du programme de bien-être mental est que les personnes et les collectivités autochtones sont en meilleure santé. Le résultat intermédiaire est que les Autochtones reçoivent des services sociaux qui répondent aux besoins des communautés. Les résultats immédiats sont que les communautés et les organisations autochtones fournissent des services de mieux-être mental et que les populations et les communautés autochtones ont accès à des services de mieux-être mental. Les extrants sont des partenariats, formation adaptée à la culture, financement flexible et politique adaptée à la culture et services de mieux-être mental – divers services de mieux-être mental adaptée à la culture, y compris promotion du mieux-être mental, la prévention et le traitement de la toxicomanie, la prévention du suicide, la création d'équipes de mieux-être mental et la prestation de services de soutien émotionnel et culturel aux personnes touchées par les pensionnats indiens et la tragédie des femmes et des filles autochtones disparues et assassinées. Les activités consistent à collaboration avec des partenaires, élaboration de la politique du programme, partage des connaissances, renforcement des capacités, appui à l'autodétermination et financement de la prestation de services. L'objectif est d'aider les populations et les communautés autochtones à atteindre et à conserver de meilleurs résultats en matière de mieux-être mental. L'intrant est de 437 832 319 $ en 2019-2020, ce qui correspond aux dépenses prévues selon le Plan ministériel 2019-2020 de Services aux Autochtones Canada, et 170,3 équivalents temps plein. La population cible est populations et des communautés autochtones.
Annexe C : Questions de l'évaluation
Les questions d'évaluation suivantes ont été utilisées pour orienter la phase chiffre romain 1 de l'évaluation. Les questions ont été conçues par la Direction générale de l'évaluation de SAC, et utilisées par un évaluateur tiers pour mener l'évaluation.
Pertinence
- Dans quelle mesure le PMEM aide-t-il les Premières Nations et les Inuit à répondre à leurs besoins en matière de mieux-être mental?
- Dans le cadre du PMEM, comment sont compris les besoins des communautés, et comment ces renseignements sont-ils utilisés?
- Les modèles de financement flexibles permettent-ils de répondre aux besoins?
- La capacité de la communauté est-elle suffisante pour répondre aux besoins?
- Dans quelle mesure le financement et le soutien du PMEM sont-ils adaptés aux besoins et aux priorités des Premières Nations et des Inuit?
Conception et exécution
- Dans quelle mesure le PMEM a-t-il soutenu efficacement les organisations régionales et les communautés financées pour fournir des services de mieux-être mental?
- Dans quelle mesure les partenaires et les communautés utilisent-ils du financement flexible dans le cadre d'ententes flexibles (p. ex., ententes globales) ainsi que l'harmonisation du mieux-être mental pour répondre aux besoins et aux priorités de la communauté?
- Dans quelle mesure les modalités de financement flexibles (p. ex., les politiques, les types d'entente) sont-elles efficaces pour soutenir les organisations et les communautés?
- Comment le soutien pourrait-il être amélioré?
- Dans quelle mesure les partenaires et les communautés utilisent-ils du financement flexible dans le cadre d'ententes flexibles (p. ex., ententes globales) ainsi que l'harmonisation du mieux-être mental pour répondre aux besoins et aux priorités de la communauté?
- Comment la création de SAC a-t-elle influencé l'exécution des programmes de mieux-être mental et l'obtention des résultats?
- Dans quelle mesure le PMEM est-il prêt pour un transfert de services?
- Comment le PMEM a-t-il contribué à assurer le transfert des responsabilités ministérielles aux Premières Nations et aux Inuit, comme le prévoit le mandat du Ministère? (P. ex., quels sont les processus, les politiques et les partenariats en place?)
- Quels sont les points à améliorer pour le travail en matière de transfert de services du PMEM? (P. ex., obstacles liés à la loi; à la réglementation; à la rigidité des modalités; au perfectionnement des compétences et au développement des ressources; au soutien, à la formation et à l'équité salariale de la main-d'œuvre; au financement; à l'établissement de rapports.)
- Quelles sont les possibilités de soutenir le transfert des services?
- Y a-t-il des conséquences involontaires, qu'elles soient bénéfiques ou nuisibles, qui sont associées au travail du PMEM en ce qui a trait à la façon dont il soutient et finance les Premières Nations et les Inuit pour concevoir, fournir et mettre en œuvre des services de mieux-être mental?
Efficacité
- Dans quelle mesure le PMEM a-t-il progressé vers les résultats escomptés (niveaux immédiat, intermédiaire et final)?
- Résultats immédiats :
- Les communautés et organisations des Premières Nations et des Inuit fournissent des services de mieux-être mental.
- Les populations et les communautés des Premières Nations et des Inuit ont accès à des services de mieux-être mental.
- Résultat intermédiaire : Les Premières Nations et les Inuit reçoivent des services de santé et des services sociaux qui répondent aux besoins des communautés.
- Résultat final : Les personnes et les collectivités des Premières Nations et des Inuit sont en meilleure santé.
- Existe-t-il d'autres activités ou services non financés qui permettraient au PMEM de progresser vers les résultats escomptés?
- Résultats immédiats :
- Quels sont les aspects du PMEM qui fonctionnent bien, et ceux qui doivent être améliorés?
- Quels sont les facteurs (internes et externes) qui influent sur le rendement du PMEM?
- Quel accès les Premières Nations et les Inuit ont-ils à un continuum de services de mieux-être mental culturellement sécuritaires tout au long de leur vie?
- Comment a-t-il évolué au cours de la période d'évaluation?
- Existe-t-il des lacunes propres à certaines populations en ce qui concerne l'accès à un continuum de services de mieux-être culturel et mental? (P. ex., région/situation géographique; distinctions, tout au long de la vie; genre et identité sexuelle [2ELGBTQI+]?)
- Dans quelle mesure le PMEM a-t-il permis d'établir des partenariats et de collaborer avec des partenaires clés (partenaires des Premières Nations et inuits, gouvernements provinciaux et territoriaux) pour orienter le PMEM?
- Comment le PMEM peut-il améliorer les partenariats et la collaboration avec les partenaires inuits et des Premières Nations, ainsi qu'avec les gouvernements provinciaux et territoriaux?
Efficience
- Quelle est l'efficacité par rapport aux coûts de la conception et de l'exécution du PMEM? Comment pourrait-il être plus efficient?
- Le PMEM alloue-t-il des fonds et des ressources en fonction des priorités relevées?
- Le financement du PMEM est-il approprié et suffisant pour atteindre les résultats escomptés?
- Quelle a été l'incidence de la pandémie de COVID-19 sur le PMEM?
- Quelles mesures ont été prises par le PMEM pour atténuer les effets de la pandémie de COVID-19 (p. ex., répercussions liées aux mesures de santé publique, augmentation des demandes de services)?
- Quelles leçons ont été tirées de la pandémie en ce qui concerne les forces ou les difficultés du PMEM, lorsqu'il s'agit de composer avec des perturbations externes majeures?
- Comment le PMEM tient-il compte des effets des changements climatiques dans le cadre du soutien et du financement des communautés? (P. ex., gestion des urgences de santé.)
Annexe D : Méthodologie et approche analytique de l'évaluation
Analyse documentaire
L'équipe de l'évaluation a examiné la documentation actuelle sur le mieux-être mental des Premières Nations et des Inuit afin de bien utiliser les connaissances antérieures et actuelles dans le domaine, y compris la documentation évaluée par les pairs (scientifique et universitaire) et la documentation parallèle (articles de presse et sites Web pertinents) provenant de diverses sources (p. ex., le Centre de collaboration nationale de la santé autochtone, les publications pertinentes, les ressources des groupes autochtones et communautaires). L'examen a permis d'évaluer la pertinence du programme (c.-à-d., le contexte actuel des besoins et de la demande de services de mieux-être mental, les priorités des Inuit et des Premières Nations en matière de mieux-être mental, les lacunes dans les services) ainsi que des enjeux tels que la gouvernance de la santé et le transfert de services, les répercussions de la COVID-19, et les perspectives des Premières Nations et des Inuit sur le changement climatique (dans la mesure où il est lié au mieux-être mental). Les sources documentaires ont été rassemblées à partir des travaux actuels menés par l'équipe de l'évaluation de SAC, et ont également été orientées par les contributions du GCE. D'autres publications ont également été incluses après un examen des références dans les rapports et documents, et d'une recherche ciblée par mots-clés.
Examen des documents et des données
Un examen des documents et des dossiers du programme a été entrepris pour aider à comprendre le contexte (cadres fondamentaux), la gouvernance et la structure d'exécution du PMEM, ainsi que ce qui a été accompli jusqu'à maintenant concernant les objectifs et les buts. L'examen s'est également fondé sur les travaux déjà réalisés par les partenaires du programme (c.-à-d., les partenaires organisationnels des Premières Nations et des Inuit), tels que les évaluations antérieures, les évaluations des besoins, et d'autres rapports de recherche, afin de réduire les chevauchements et le fardeau. Les ressources utilisées pour l'examen des documents ont été obtenues auprès du programme, et ont permis de cibler en même temps les partenaires inuits et des Premières Nations pour les discussions.
Voici quelques exemples de ressources clés obtenues à partir de l'examen des documents :
- cadres des partenaires (Cadre du continuum du mieux-être mental des Premières Nations, Honorer nos forces, Stratégie nationale de prévention du suicide chez les InuitNote de bas de page 106);
- rapports de recherche de la vérité (rapport de la Commission de vérité et réconciliation du Canada; rapport de l'Enquête nationale sur les femmes et les filles autochtones disparues et assassinées);
- plans annuels du PMEM;
- données sur le rendement du programme (c.-à-d., profil de l'information sur le rendement, données regroupées du MRC, rapports des centres de traitement, rapports sur les pensionnats/FFADA/externats indiens);
- tableaux de bord de mise à jour des programmes (p. ex., tableaux de bord sur les opioïdes);
- plans ministériels et plans stratégiques de la DGSPNI;
- données financières (c.-à-d., le total des allocations et des dépenses);
- présentations au CT;
- rapports des partenaires (p. ex., rapports annuels, rapports de recherche/évaluation, documents d'information);
- rapports d'évaluation antérieurs pour le PMEM et les initiatives connexes (p. ex., la Stratégie nationale antidrogue);
- rapports du Bureau du vérificateur général;
- pages Web ou articles en ligne concernant le PMEM (p. ex., sites Web des partenaires de mieux-être mental de SAC).
Entrevues avec des informateurs clés
Les entrevues avec des informateurs clés ont été réalisées dans le cadre de l'évaluation initiale afin d'acquérir une compréhension globale du PMEM, conformément aux questions d'évaluation, et de déterminer les priorités, les enjeux et les thèmes clés susceptibles de présenter un intérêt dans le cadre d'une phase de suivi (phase chiffre romain 2). Les entrevues se sont déroulées d'octobre à décembre 2023, grâce à un logiciel de vidéoconférence et par téléphone, sur demande. Les participants ont reçu le guide des questions avant l'entrevue, et ont été informés que les données fournies seraient confidentielles et volontaires, et que leurs réponses seraient résumées dans un format agrégé avec celles des autres répondants et les autres données. Les entrevues ont été enregistrées avec le consentement des participants, et conservées en toute sécurité par Ference & Company. Tous les participants ont également été invités à indiquer s'ils préféraient que les entrevues soient menées par des représentants de l'équipe de l'évaluation de SAC (ou bien uniquement par l'entrepreneur).
Une méthode d'échantillonnage à plusieurs volets a été utilisée. Dans le cadre de l'évaluation, les noms de personnes-ressources connues ont été fournis par l'entremise du personnel du bureau national de SAC, notamment pour le personnel des bureaux régionaux et du bureau national, ainsi que par les organisations partenaires nationales. En outre, une technique d'échantillonnage en boule de neige à plusieurs niveaux a été utilisée en vue d'obtenir une perspective équilibrée du PMEM entre les représentants internes (fédéraux) et externes (Premières Nations et Inuit). Les activités suivantes ont été entreprises afin de trouver des personnes-ressources supplémentaires pour les entrevues de la phase chiffre romain 1 :
- participation et réseautage à la réunion du sommet en personne sur le mieux-être mental;
- introductions et présentations virtuelles lors de réunions de comités, y compris le comité du mieux-être mental de l'APN et la réunion des groupes régionaux de la DGSPNI;
- suivi auprès des organisations partenaires nationales des Premières Nations et des Inuit;
Approche analytique
Chaque source de données (c.-à-d., examen de documents, analyse documentaire, entrevues avec des informateurs clés) a été analysée séparément à l'aide de techniques qualitatives ou quantitatives appropriées et organisée en fonction de la question ou de la sous-question d'évaluation. Les constatations ont ensuite été élaborées en examinant toutes les données disponibles pour chaque question et toutes les sources de données, en tenant compte des forces et des limites relatives de chaque source de données ou méthode, et de toute lacune ou contradiction dans les constatations, en pondérant ou en qualifiant les constatations en conséquence.
Les données recueillies lors des entrevues ont été nettoyées, codées et analysées en fonction de l'enjeu, de la question et de la sous-question de l'évaluation à l'aide d'une approche d'analyse thématique et, le cas échéant, résumées par groupe d'intervenants. Tout au long de l'analyse, les forces et les limites relatives associées aux interventions ont été prises en considération; par exemple, la pondération des données a été considérée en fonction du niveau de connaissance des répondants par rapport au problème ou à la question; de l'étendue de leurs interactions avec les communautés ou les organisations des Premières Nations et des Inuit fournissant des services, ou de leur participation à ces communautés ou organisations; et du niveau de détails ou d'exemples complémentaires fournis dans leurs commentaires. Une approche inductive et déductive a été utilisée pour coder les réponses.
Annexe E : Références
Allan, B. et J. Smylie, First Peoples, Second Class Treatment: The role of racism in the health and well-being of Indigenous peoples in Canada (PDF) (non disponible en français), 2015.
Anderson, M., Crystal meth is a colonial crisis and its root causes must be addressed (non disponible en français), 2018.
Assemblée des Premières Nations, Plan de transformation de la santé des Premières Nations, 2017.
Assemblée des Premières Nations, Stratégie sur les opioïdes de l'APN, 2019.
Britina, B., La COVID-19 et les peuples autochtones : De la crise à un véritable changement (PDF), 2021.
Browne, R., What a crystal meth crisis in an Indigenous community says about mental health and climate change (non disponible en français), 2019.
Casey, B., Répercussions de l'abus de méthamphétamine au Canada (PDF), 2019.
Centre de collaboration nationale de la santé autochtone, Changements climatiques et santé des Autochtones du Canada (PDF), 2022.
Centre de collaboration nationale de la santé autochtone, Une introduction à la santé des personnes bispirituelles : questions historiques, contemporaines et émergentes (PDF), 2016.
Centre de gouvernance de l'information des Premières Nations, Assessing the current needs for continued healing among Indigenous peoples in Canada: Responding to the legacy of the Indian residential school system and the Truth and Reconciliation Commission of Canada's Calls to Action, 2017.
Centre national pour la vérité et la réconciliation, Lessons Learned: Survivor Perspectives (PDF) (non disponible en français), 2020.
CGIPN et Alberta Health, Opioid response surveillance report: First Nations people in Alberta (PDF) (non disponible en français), 2021.
Chiefs of Ontario, Chiefs of Ontario Calls for Action for Address Rise of Opioid-Related Deaths among First Nations in Ontario (non disponible en français), 2021.
Coalition interagence sida et développement et Réseau canadien autochtone du sida, Document de politiques : La réduction autochtone des méfaits = Réduire les méfaits du colonialisme (PDF), 2019.
Dodd, W., C. Howard, C. Rose et al., « The summer of smoke: ecosocial and health impacts of a record wildfire season in the Northwest Territories, Canada », The Lancet Global Health, 2018, vol. 6, S30.
Enquête nationale, Réclamer notre pouvoir et notre place : le rapport final de l'enquête sur les femmes et les filles autochtones disparues et assassinées, volume 1a (PDF), 2019.
First Peoples Wellness Circle, Indian Residential School (IRS) Resolution Health Support and Cultural Support Program Stories (PDF) (non disponible en français), 2021.
First Peoples Wellness Circle, Mental Wellness Teams Comprehensive Needs Assessment Interim Report, 2019.
First Peoples Wellness Circle, Mental Wellness Teams Comprehensive Needs Assessment Final Report, 2019.
Global News, First Nations Suicide Rate 3 Times Higher than for Non-Indigenous People: StatsCan (non disponible en français), 2019.
Gray, A. P., F. Richer et S. Harper, « Individual-and community-level determinants of Inuit youth mental wellness », Canadian Journal of Public Health, 2016, vol. 107, e251-e257.
Groupe de travail sur le mieux-être mental, Prévention de la violence familiale : Recommandations sur le soutien à la prévention de la violence familiale et au bien-être mental des communautés autochtones éloignées et isolées (PDF), 2023.
Halseth, R. et L. Murdock, Appuyer l'autodétermination des peuples autochtones en matière de santé : leçons tirées d'un examen des pratiques exemplaires en matière de gouvernance de la santé au Canada et dans le monde (PDF), Centre de collaboration nationale de la santé autochtone, 2020.
Hatt, L., La crise des opioïdes au Canada, Bibliothèque du Parlement, 2021.
ITK, National Inuit Suicide Prevention Strategy (PDF) (non disponible en français), 2016.
ITK, Promising Practices in Suicide Prevention Across Inuit Nunangat (PDF) (non disponible en français), 2019.
ITK, Rapport annuel 2017 (PDF), 2018.
MacDonald, J. P., A. C. Willox, J. D. Ford et al., « Protective factors for mental health and well-being in a changing climate: Perspectives from Inuit youth in Nunatsiavut, Labrador », Social Science & Medicine, 2015, vol. 141, p. 133-141.
Meloney, N., Day school claimants say lessons about trauma should have been learned from residential schools settlement (non disponible en français), CBC News, 2020.
Middleton, J., A. Cunsolo, A. Jones-Bitton et al., « "We're people of the snow": Weather, climate change, and Inuit mental wellness », Social Science & Medicine, 2020, vol. 262, p. 113-137.
Mihychuk, M., Point de rupture : La crise de suicides dans les communautés autochtones (PDF), 2017.
SAC, Document de demande de financement, 2016
SAC, Données relatives au counseling en santé mentale du Programme de soutien en santé – résolution des questions des pensionnats indiens, 2023.
SAC, Mise à jour sur la COVID-19 (PDF) (non disponible en français), sans date.
SAC, Plan intégré de la DGSPNI de 2022-2023, 2023.
SAC, Plan ministériel 2018-2019, 2019.
SAC, Rapports de synthèse nationaux des centres de traitement, 2015-2018.
Samson, S., Surge in prairie meth use forces First Nations to find creative solutions (non disponible en français), 2022.
Sanders, L., First Nations leaders in Saskatchewan grappling with opioid crisis (non disponible en français), APTN News, 2021.
Santé Canada et Assemblée des Premières Nations, Cadre du continuum du mieux-être mental des Premières Nations – Rapport sommaire, 2014.
Santé Canada, Évaluation horizontale de la stratégie canadienne sur les drogues et autres substances : Rapport d'évaluation, 2023.
Statistique Canada, Taux de suicide chez les Premières Nations, les Métis et les Inuits (2011 à 2016) : résultats de la Cohorte santé et environnement du recensement canadien (CSERCan) de 2011, 2019.
Thunderbird Partnership Foundation, Building Sustainable Equity, Retention, and Capacity in First Nations Addictions Treatment Programs, 2022.
Thunderbird Partnership Foundation, Centres de traitement du PNLAADA et du PNLASJ : Impacts, innovations et réponses à la COVID-19 (PDF), 2023.